Introduction
Les infections cutanées causées par Mycobacterium Marinum ont été appelés granulome des piscines ou granulome d’aquariums. Mycobacterium Marinum a été isolé en 1926 et le premier cas a été décrit en 1951 chez les personnes qui se conduisaient dans des piscines contaminées (1). Il est situé sur le sol et les lacs d’eau douce et d’eau salée, des piscines et des aquariums. Cliniquement, une infection commence comme une blessure à la peau inflammatoire et localisée, qui devient finalement viru. La maladie peut être résolue spontanément, mais les blessures peuvent persister plus de 10 ans. Un motif sporrotricorure le long du chemin lymphatique n’est pas peu fréquent et l’infection au tissu cellulaire sous-cutané (2) peut être étendue. Histologiquement, il y a un infiltrat inflammatoire tuberculoïde dans le derme, parfois avec la formation d’abcès (3). Pour effectuer le diagnostic, un degré élevé de suspicion est requis, il est donc nécessaire de faire une histoire clinique détaillée. Habituellement, trois schémas antibiotiques sont utilisés dans le traitement: la tétracycline, la rifampicine en combinaison avec un autre médicament, généralement l’éthambutol ou le coctrimoxazole. Dans certains cas compliqués, il est nécessaire de combiner un traitement chirurgical. L’absence de longues séries de patients et d’ études détaillées, il est difficile de définir un traitement optimal pour les infections causées par M. Marinum (2).
Description des cas
Cas 1
Femme de 59 ans qui consultaient des lésions cutanées au troisième doigt et à l’avant-bras droit de 2 mois d’évolution. En tant qu’historique personnel présenté au diabète Mellitus Type 2 en traitement avec des antidiabétiques oraux et de l’hyperuricémie en traitement avec l’allopurinol. Le patient avait présenté la fébrile sans une autre altération de l’État général. Il a nié le contact avec des plantes ou des plaies produites lors du nettoyage du poisson. J’ai eu un réservoir de poisson que, selon le patient, il n’a jamais nettoyé. Pour l’exploration, à un troisième doigt proximale doigt ungueal, ainsi que sur la face dorsale de l’ extrémité proximale commune interphanean du même doigt et la face étendue de l’ avant – bras, à la suite d’ un trajet linéaire le long d’ une chaîne lymphatique, de lésions présentées les érythémateux, légèrement infiltrés et la cohérence moyenne, douloureuse au frottement (Fig. 1). La biopsie a été réalisée pour une étude histologique et microbiologique. L’étude histologique avec l’hématoxyline-éosine a montré un fragment cutané avec une infiltration inflammatoire granulomateuse étendue avec une nécrose et un miracte, pas des inclusions de PAS positives ou des bacilles résistants à l’alcool acide. Dans la récolte, après plus de 1 mois d’incubation, la croissance du mycobacterium marinum a été obtenue. Le traitement a été établi avec 200 mg par jour de doxycycline par voie orale pendant 2 mois avec amélioration partielle, de sorte que nous avons ajouté de la rifampicine 600 mg par jour (selon l’antibiogramme) pendant 6 mois, avec une bonne réponse au traitement.
Un .– Case 1. Lésions nodulaires Eritemato Démarrage de la main et des droits de l’avant-bras suite à une distribution de Sporotrico.
Cas 2
Homme de 17 ans avec Histoire familiale du psoriasis que consulté par des blessures asymptomatiques au deuxième doigt de la main droite de 3 mois d’évolution. J’ai présenté la précédente blessure incisable et par la suite entorse sur ce doigt, donc il a fallu une attelle pendant 15 jours. Après avoir retiré l’attelle, il était sur le doigt sur le doigt sur le doigt des pièces mou et une plaque érythémateuse, un bord net, des pustules et une exsudation de surface. Dans la face interne du poignet de la même main présentait deux érythémateuses, une consistance mousse, des lésions nodulées non ulcérées. Le patient avait un réservoir de poisson qu’il s’est nettoyé. Il n’a pas montré de fièvre ni d’altération de l’État général. La biopsie a été réalisée pour une étude histologique et microbiologique. L’étude histologique avec l’hématoxyline-éosine a montré des lésions inflammatoires granulomateuses avec une nécrose coagulative sous-cutanée (Figure 2), pas des inclusions de PAS positives ou des formes bacillaires résistantes à l’alcool acide. Dans la récolte, après une incubation d’un mois, la croissance du mycobacterium marinum a été obtenue. Le traitement a été établi avec 200 mg par jour de doxycycline par voie orale pendant 4 mois consécutifs, la résolution de blessures.
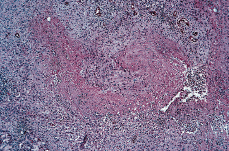
Fig. 2- Case 2. Histologie (hématoxylin-Eosin): blessure inflammatoire granulomateuse avec une nécrose casée.
Cas 3
Femme de 50 ans qui a consulté des lésions cutanées à la main et à l’avant-bras les droits de 2 mois d’évolution. Il a travaillé comme serveuse et n’a aucune histoire pathologique pathologique personnelle.Il avait un jardin avec des rosales qui s’en occupent personnellement et un réservoir de poisson que, selon le patient, ne manipulait pas. Cela a commencé il y a 2 mois avec un gonflement rougeâtre et douloureux, au niveau de la journalisation proximale du premier doigt de la main droite, qui a augmenté lentement de la taille, se développant sur sa surface certaines pustules qui ont drainé des matériaux serpurés. Les blessures étaient persistantes malgré la réaction des traitements antibiotiques oraux prévus par leur médecin de famille. Un mois plus tard, une nouvelle blessure est apparue au niveau de l’articulation métacarpofallange du même doigt, sensible à la frottement.
dans le scan a été apprécié dans le doigt proximal du premier doigt de la main droite de la main droite Zone E Infiltrate formée localement par la confluence de papules érythémateuses, congestives, saupoudrées par une rougeâtre plus intense en pointillé. Dans la face dorsale de l’articulation métacarpo-phalangique du premier doigt de la main droite présente une lésion pénanoodulaire, érythémateuse, congestive, avec une surface lisse et lumineuse, non infiltrée en profondeur (Figure 3). chemins lymphatiques ou adénopathies régionales ne sont pas sentir, bien qu’il ne gêne pour le palper dans la zone de drainage lymphatique local et douteux dans un troisième milieu de l’avant-bras.
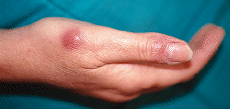
Fig. 3- Case 3. Gonflement des mains rouges dans un doigt non biregon proximal du premier doigt et nodule érythémateux dans l’articulation métacarparangique du même doigt sur la main droite.
biopsie de la peau a été réalisée des deux blessures pour une étude histologique et microbiologique . L’étude histologique avec l’hématoxyline-éosine de lésion de doigt a montré dans un nodule inflammatoire avec une concentration centrale abccessive entourée d’une prolifération épithélioide granulomateuse. La blessure de la main a montré un infiltrat inflammatoire chronique avec une formation de granulomes dans un derme moyen et profond. La technique du PAS était négative pour les germes. Il n’y avait pas de formes bacillaires résistantes à l’alcool acide-alcool. Après 2 mois d’incubation, la croissance de Mycobacterium marinum a été obtenue.
Le traitement a été créé avec 200 mg par jour de minocycline. Le patient a abandonné le traitement à 2 mois en raison de l’intolérance de médicaments, résolvant les blessures. À 6 mois, il n’avait pas présenté de récidives.
Discussion
L’infection à microbacterium marinum a une distribution mondiale, mais avec une plus grande prévalence dans les régions chaudes. Le germe a été isolé en 1926 et le premier cas a été décrit en 1951 chez les personnes qui se conduisaient dans des piscines contaminées. Il est situé sur le sol et dans de l’eau fraîche et salée de lacs, de piscines et d’aquariums. Il a également été décrit dans les ménagères avec des plaies produites par des épines de poisson congelées (1).
Dans la littérature espagnole, 12 articles d’infections cutanées causées par Mycobacterium Marinum ont été publiées au cours des 20 dernières années. Dans l’une de ces publications, une large série de cas est présentée, probablement dû à l’occasion de la difficulté de cultiver mycobactéries. Cela aurait été augmenté de la communication du nombre de cas de cette infection cutanée, ce qui peut être une conséquence de la plus grande suspicion clinique ou de la véritable augmentation de l’incidence (4-16).
La maladie est généralement achetée à la suite d’une inoculation externe des plaies en contact avec de l’eau contaminée et des aquariums. Mycobacterium Marinum prolifère dans des réservoirs d’eau qui ne sont pas renouvelés fréquemment (1). Ce microorganisme n’est que l’agent pathogène en cuir érodé; Par conséquent, les emplacements les plus fréquents sont les sites exposés au traumatisme. Les pêcheurs et les chirurgiens sont des groupes de risque (17). Les infections apparaissent à la suite d’un traumatisme antérieur, d’une procédure chirurgicale, d’une injection de corticostéroïde ou d’une inoculation apparente. L’infection n’est pas transmise d’une personne à une personne et peut être diffusée de patients immunocompétents ou de patients immunodéprimés, ainsi que chez les patients du traitement chronique avec des corticostéroïdes (18-20, 27).
du point clinique De voir, Mycobacterium Marinum est une mycobactéries atypique qui affecte la peau plus fréquemment. Les formes cliniques habituelles sont les nodulaires, sous la forme d’une lésion de la peau unique, une indole, située dans la zone de petites érosions ou des traumatismes précédents, généralement inaperçus ou la forme clinique sporothricicoïde, avec des lésions nodulaires sous-cutanées de disposition linéaire après une lymphatique chemin, d’une lésion de primoinoculation (2, 3). Mycobacterium Marinum est une mycobactéries non tuberculeuse qui produit le plus souvent des nodules sous-cutanés de liaison des chemins (21).
Distéd et d’autres formes ont été décrites à l’affectation des structures sous-jacentes, telles que des articulations ou des os.La plupart des infections sont acquises lors du nettoyage des aquariums ou des professions ou des loisirs liés à l’exposition à l’eau ou au poisson; Pour cette raison, certains auteurs envisagent des infections cutanées de Mycobacterium Marinum en tant que dermatose professionnelle (17). Il affecte les extrémités supérieures jusqu’à 90% des cas, avec les emplacements les plus fréquents étant les doigts et l’arrière des mains, probablement parce que la température du corps au niveau de l’ACRO est similaire à celle optimale (32 °) pour la croissance de la croissance de cette mycobacteria (1, 3). L’infection commence comme une blessure à la peau inflammatoire et localisée, qui devient finalement viru. Il a généralement un parcours torpide et évolue parfois jusqu’à la suppuration et l’ulcération des blessures. La maladie peut être résolue spontanément, mais elle peut également persister plus de 10 ans. L’affectation du synovial peut se produire si la lésion est assise sur une articulation (2). Une infection disséminée a été décrite dans les patients immunocompétents à la suite d’un délai de diagnostic (19, 22-24). L’arthrite septique secondaire aux infections par mycobacterium marinum est rare, souvent monoarticulaire, associée à une implication des tissus mous et à d’autres changements locaux. Des infections profondes ont été décrites, notamment la tenosinovite (la plus fréquente), la bursite et l’arthrite. L’arthrite peut être difficile à traiter et les complications sont fréquentes. Ces infections sont fréquemment sous-diagnostiquées ou diagnostiquées sous la forme de la polyarthrite rhumatoïde, des infections de tissus mous ou des procédés aseptiques tels que la tendinite et les abcès froids (18, 25-30).
L’étude histologique de la phase aiguë montre un infiltrat dermique non spécifique Linfohistiocitie. Dans les blessures plus évoluées, nous trouvons un infiltrat inflammatoire tuberculoïde dans le derme, parfois avec la formation d’abcès. Il n’est pas habituel de trouver des bacilles résistants à l’alcool acide (1, 3, 22, 31, 32).
Le délai dans le diagnostic est fréquent. Cela est fondamentalement basé sur des découvertes cliniques, une histoire de contact étant très utile avec les aquariums, les poissons ou les activités liés aux environnements marins. Par conséquent, il est important de faire une histoire clinique détaillée. L’obtention d’un matériau pour la culture peut être fabriqué à partir de poisson malade, généralement des poissons tropicaux, des lésions cutanées, ainsi que des fissures, des tuyaux et des réservoirs d’eau (1, 16, 22). Lorsque la suspicion d’arthrite provoquée par Mycobacteria existe, l’échantillon de tissu infecté peut être obtenu par aspiration ou synotectomie. La scintigraphie avec Technétium 99 est une technique sensible pour détecter l’ostéomyélite, mais elle ne la distingue pas entre elle et une autre infection de tissus mous; Cependant, la résonance nucléaire magnétique est également sensible et plus spécifique pour effectuer le diagnostic de l’ostéomyélite (27).
Autres méthodes de diagnostic utilisés sont les tests cutanés avec une protéine purifiée de mycobactéries, qui peut être faussement positive dans plus de 40% des patients non infectés et ne peuvent pas être utilisés pour différencier les espèces de mycobactéries (27). Récemment, plusieurs méthodes moléculaires ont été développées pour une identification rapide des mycobactéries, particulièrement utiles lorsque la culture échoue, qui se produit dans environ 50% des cas. La plupart de ces méthodes sont basées sur la réaction de la chaîne de la polymérase (PCR) et constituent l’amplification de séquences spécifiques à la mycobactéries (21, 33-35).
Autres méthodes utilisées pour le diagnostic des infections causées par mycobacteria ont été une chromatographie en phase gazeuse et une chromatographie de couche fine (36).
mycobacterium marinum est une mycobactéries de croissance lente et photochroméneuse (avec une exposition aux cultures légères du matériau infecté au milieu de Lowenstein-Jensen à 32 ° C produisent un pigment jaunâtre de 50% des cas), il pousse dans le support habituel de la culture de mycobactéries de 30 à 33 ° C et sa croissance est inhibée à 37 ° C. La période d’incubation habituelle est de 2 à 3 semaines. . Il est seulement possible d’isoler le gemme de causalité dans 50% des cas, toujours par rapport aux environnements marins. Il est lié à l’antigénisme à la tuberculose mycobactéries, produisant la conversion du test de la tuberculine (22, 31). Les infections humaines ne produisent pas d’immunité permanente contre l’infection (1, 22, 37).
Le diagnostic différentiel doit être faite fondamentalement avec d’autres mycobactéries atypiques, sporrotriques, profondes, syphilis tertiaires, tuberculose de la verruceuse, turlocie, maladie par Cat Scratch, Leishmaniose, Cellulite, ostéite, etc. (2, 21, 25, 30, 31, 34, 38).
Habituellement, trois régimes d’antibiotiques ont été utilisés dans le traitement des infections causées par Mycobacterium Marinum: la tétracycline (Minocycline à une dose de 200 mg / jour pendant une moyenne de 2 mois continue d’être pour de nombreux auteurs le traitement de Élection), la rifampicine associée ou non avec l’éthambutol et le cocrimoxazole. Dans de nombreux cas, ces systèmes antibiotiques soient infectés, mais d’autres cas résistent au traitement (2). Bien que in vitro, le microorganisme soit sensible à un certain médicament, il peut ne pas répondre à ce traitement (22, 39). De temps en temps, des cures spontanées de la maladie ont été décrites. Dans des cas compliqués ou une maladie persistante, il peut être nécessaire d’ajouter un traitement chirurgical, étant plus utile lorsque l’infection est bien située. Si la lésion se trouve sur une articulation, la synotectomie est parfois nécessaire de compléter le traitement (2).
Dans une étude de 31 cas réalisée par Edelstein et al., Etambutol Plus la rifampicine était plus utile ce qu’une minocycline , mais ce résultat doit être confirmé par des études cliniques de la série plus large (3). Certains auteurs défendent que des infections limitées à la peau réagissent avec succès avec le trimétrophosculfinsulfamethoxazole ou la tétracycline, tandis que la rifampicine seule ou en combinaison avec l’éthambutol est plus efficace lorsque des structures profondes affectées (40).
malgré la bonne activité in vitro de nouveaux quinolones contre mycobactéries atypiques, certains auteurs doutent de leur efficacité clinique; Cependant, certaines études qui considèrent que ces médicaments en tant que alternatives efficaces pour le traitement (32, 41-46) ont été publiées ces dernières années.
De nouveaux macrolides, tels que la clarithromycine ou l’azithromycine, peuvent également être utiles (32, 45, 47-50). Une augmentation de la température locale telle que l’immersion de l’extrémité affectée dans l’eau chaude peut être une autre alternative.
Le traitement de l’arthrite causée par Mycobacterium Marinum comprend souvent une combinaison de traitement médical et de dégradation chirurgicale. Dans ces cas, la combinaison de médicaments est préférable à la monothérapie et la durée de la chimiothérapie ne peut être déterminée par la littérature. Une recommandation est de poursuivre la chimiothérapie pendant au moins 6 mois ou au moins 2 mois après la résolution apparente de la maladie (2, 26-28).
de tout indiqué, il est conclu que le manque de Une longue série de patients et d’études détaillées rend difficile la définition de la durée et un traitement optimal des infections causées par mycobacterium marinum (2).
En résumé, nous avons présenté trois cas d’infection cutanée causée par M. Marinum. , deux avec une distribution sporrotricoïde et une avec un emplacement cutané fixe.
Dans le second cas, l’antécédent de la plaie précédent dans la zone a probablement agi comme une porte d’entrée, ainsi que le fond épidémiologique de contact avec Un aquarius.
Dans les premier et troisième cas, il existe toutefois des données épidémiologiques si claires, nous supposons donc que la porte d’entrée était une érosion inadvertance à la main. Ces patients avaient un réservoir à la maison bien qu’ils ont nié le contact avec cela. Dans les trois cas, les lésions cutanées sont apparues à l’extrémité supérieure dominante (dans tous les cas la main droite) pour être un lieu, comme nous l’avons déjà mentionné, où de petites érosions ou de traumatismes sont déjà plus souvent produites. Le temps d’évolution des blessures avant la suspicion de diagnostic était de 3 mois au deuxième cas et 2 mois dans les premier et troisième cas. Dans la cultivation, la croissance du mycobacterium marinum a été obtenue dans tous les échantillons. Dans aucun des patients, les bacilles d’alcool-alcool acide-alcool ont été trouvés dans des coupes histologiques.
tandis que dans la seconde et dans le troisième cas, le microorganisme était sensible à la tétracycline, à la fois in vitro et in vivo, dans la première Cas, malgré une mycobactéries sensible in vitro à cet antibiotique, la réponse clinique n’était pas favorable, étant nécessaire de combiner la rifampicine pour obtenir une bonne réponse clinique. Par conséquent, bien que in vitro, le microorganisme est sensible à un certain médicament, dans la pratique clinique, il peut ne pas répondre à ce traitement, étant nécessaire de tester d’autres modalités thérapeutiques.
Nous avons considéré comme intéressant d’exposer ces cas de peau infection par mycobacterium marinum, car les publications de ces infections en littérature espagnole ne sont pas très fréquentes, probablement dans de nombreux cas par la difficulté à isoler le microorganisme causal plutôt que par la faible incidence réelle de cette maladie.
Nous devons ont présenté ce tableau dans le diagnostic différentiel à réaliser un diagnostic précoce qui empêche les complications futures, locales et systémiques.