Introduzione
Le infezioni della pelle causate da Mycobacterium Marinum sono state chiamate granuloma delle piscine o del granuloma degli acquari. Mycobacterium Marinum era isolato nel 1926 e il primo caso è stato descritto nel 1951 in persone che immerse in piscine contaminate (1). Si trova sul pavimento e sui laghi d’acqua dolce e dell’acqua salata, piscine e acquari. Clinicamente, l’infezione inizia come una lesione cutanea infiammatoria e localizzata, che alla fine diventa viugata. La malattia può essere risolta spontaneamente, ma le ferite possono persistere più di 10 anni. Un motivo sporotropricordo lungo il percorso linfatico non è infrequente e l’infezione al tessuto cellulare sottocutaneo (2) può essere estesa. Istologicamente c’è un infiammatorio tuberculoide infiltrammatorio nel derma, a volte con la formazione di ascessi (3). Per eseguire la diagnosi, è richiesto un alto grado di sospetto, quindi è necessario effettuare una storia clinica dettagliata. Di solito tre regimi antibiotici sono utilizzati nel trattamento: tetracycline, rifampicina in combinazione con un altro farmaco, generalmente etimbutolo o cotrimoxazolo. In alcuni casi complicati è necessario combinare un trattamento chirurgico. La mancanza di lunghe serie di pazienti e studi dettagliati rende difficile definire un trattamento ottimale per le infezioni causate da M. Marinum (2).
Descrizione dei casi
Caso 1
Donna di 59 anni che consultavano dalle lesioni cutanee sul terzo dito e dall’avambraccio a destra di 2 mesi di evoluzione. Come storia personale ha presentato il diabete mellito tipo 2 in trattamento con antidiabetici orali e iperuricemia in trattamento con allopurinolo. Il paziente aveva presentato la febbrezza senza un’altra modifica dello stato generale. Ha negato il contatto con piante o ferite prodotte quando pulisce il pesce. Ho avuto un carro armato di pesce che secondo il paziente non ha mai pulito. All’esplorazione, in un dito proximale proximale di terza dita, così come sulla faccia dorsale dell’articolazione interfana proximale dello stesso dito e del viso esteso dell’adarmo, seguendo un percorso lineare lungo una catena linfatica, ha presentato le ferite nodulari erithematodi, leggermente infiltrati e consistenza media, dolorosa all’attrito (figura 1). La biopsia è stata eseguita per lo studio istologico e microbiologico. Lo studio istologico con ematossilina-eosina ha mostrato un frammento cutaneo con ampia infiltrazione infiammatoria granulomatica con necrosi e mirabiscatura, non positive inclusioni PAS o bacilli resistenti all’acido-alcool. Nel raccolto, dopo oltre 1 mese di incubazione, è stata ottenuta la crescita del mycobacterium marinum. Il trattamento è stato stabilito con 200 mg al giorno di doxycyclina orale per 2 mesi con miglioramento parziale, quindi abbiamo aggiunto rifampicina 600 mg al giorno (secondo l’antibiogramma) per 6 mesi, con una buona risposta al trattamento.
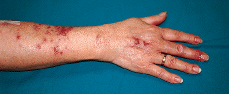
fig. Uno .– caso 1. Lesioni nodular eritemato discamativi retro dei diritti di mano e avambraccio a seguito di una distribuzione sporotrici.
Caso 2
17 anni maschio con la storia familiare della psoriasi Consultato da lesioni asintomatiche sul secondo dito della mano destra di 3 mesi di evoluzione. Ho presentato il precedente di una ferita incisabile e successivamente si distacca su quel dito, quindi ha preso una stecca per 15 giorni. Dopo aver rimosso la stecca, era sul dito sul dito sul dito di parti morbide e piastra eritematosa, bordo netto, con pustole e esudazione superficiale. Nella faccia interna del polso della stessa mano ha presentato due eritematose, consistenza morbida, lesioni non ulcerate e nodulari. Il paziente aveva un carro armato di pesce che si è pulito. Non ha mostrato una febbre o un’alterazione dello stato generale. La biopsia è stata eseguita per lo studio istologico e microbiologico. Lo studio istologico con ematossilina-Eosin ha mostrato lesioni infiammatorie granulomatose con necrosi coagulativa sottocutanea (figura 2), non positive inclusioni PAS o forme di acido resistenti alcolica. Nel raccolto, dopo 1 mese di incubazione, è stata ottenuta la crescita del mycobacterium marinum. Il trattamento è stato stabilito con 200 mg al giorno di doxycyclina orale per 4 mesi consecutivi, risoluzione delle lesioni.
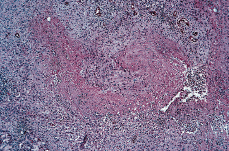
fig. 2- Caso 2. Istologia (hematoxylin-eosin): lesioni infiammatorie granulomatose con necrosi caseosa.
Caso 3
Donna di 50 anni che ha consultato da lesioni cutanee in mano e avambraccio Diritti di 2 mesi di evoluzione. Ha lavorato come cameriera e non ha una storia patologica personale di interesse.Aveva un giardino con Rosales che personalmente si prende cura di e un carro armato di pesce che secondo il paziente non ha manipolato. È iniziato 2 mesi fa con gonfiore rossastro, doloroso, al livello di registrazione prossimale del primo dito della mano destra, che è aumentato lentamente di dimensioni, sviluppando sulla sua superficie alcune pustole che hanno prosciugato materiale seropuroto. Le ferite erano persistenti nonostante il relazionino trattamenti antibiotici orali programmati dal loro medico di famiglia. Un mese dopo un nuovo infortunio apparve al livello della giuntura metacarpofallange dello stesso dito, sensibile allo sfregamento.
nella scansione è stata apprezzata nel singolo dito prossimale del primo dito della mano destra un tummefact Area e infiltrata localmente formata dalla confluenza di papule eritematose, congestizia, cosparsa da un rossiccio più intenso punteggiato. Nella faccia dorsale dell’articolazione metacarpo-falangente del primo dito della mano destra presenta lesioni papulonodulari, eritematose, congestizia, con superficie liscia e luminosa, non infiltrata in profondità (figura 3). Percorsi linfatici o linfoadenopatie regionali non sono stati sentiti, sebbene faccia disagio alla palpazione nella zona di drenaggio linfatico locale e dubita in un terzo medio dell’avambraccio.
Fig. 3- Caso 3. Gonfiore rossa in dito proximale non ubriaco del primo dito e nodulo eritematoso nell’articolazione metacarfarificazione dello stesso dito sulla mano destra.
Biopsia della pelle è stata eseguita da entrambe le ferite per lo studio istologico e microbiologico . Lo studio istologico con ematoxilina-eosina della lesione delle dita ha mostrato in nodulo infiammatorio con il focus centrale in ascesso circondato da una proliferazione epitelioide granulomatosa. La ferita della mano ha mostrato un infiammatorio cronico infiltrazionale con la formazione di granulomas in derma medio e profondo. La tecnica PAS era negativa per i germi. Non c’erano forme di bacillaria resistenti all’acido-alcool-alcool. Dopo 2 mesi di incubazione, è stata ottenuta la crescita di Mycobacterium Marinum.
Il trattamento è stato stabilito con 200 mg al giorno di minociclina. Il paziente ha abbandonato il trattamento a 2 mesi a causa dell’intolleranza ai farmaci, risolvendo le ferite. A 6 mesi non aveva presentato recidive.
Discussione
L’infezione da Melobacterium Marinum ha una distribuzione mondiale, ma con maggiore prevalenza nelle regioni calde. Il germe era isolato nel 1926 e il primo caso è stato descritto nel 1951 in persone che immerse in piscine contaminate. Si trova sul pavimento e in acqua fresca e salata di laghi, piscine e acquari. È stato anche descritto nelle casalinghe con ferite prodotte da spine del pesce congelato (1).
Nella letteratura spagnola, 12 articoli di infezioni cutanee causate da Mycobacterium Marinum sono stati pubblicati negli ultimi 20 anni. In una qualsiasi di queste pubblicazioni, viene presentata un’ampia serie di casi, probabilmente dovuta in occasioni alla difficoltà di coltivare i micobatteri. È negli ultimi anni quando c’è stato un aumento della comunicazione del numero di casi di questa infezione cutanea, che può essere una conseguenza del più grande sospetto clinico o del vero aumento dell’incidenza (4-16).
La malattia è generalmente acquistata a seguito di inoculazione esterna delle ferite a contatto con acqua e acquari contaminati. Mycobacterium Marinum prolifera in serbatoi d’acqua che non sono rinnovati frequentemente (1). Questo microrganismo è solo patogeno in pelle erosa; Pertanto, le posizioni più frequenti sono i siti esposti al trauma. I pescatori e i chirurghi sono gruppi di rischio (17). Le infezioni appaiono a causa del trauma precedente, della procedura chirurgica, dell’iniezione corticosteroidi o senza apparente inoculazione. L’infezione non viene trasmessa da persona a persona e può essere disseminata in pazienti immunocompetenti o in pazienti immunosoppressiti, nonché in pazienti in trattamento cronico con corticosteroidi (18-20, 27).
Dal punto clinico Of View, Mycobacterium Marinum è mycobatteri atipici che colpisce la pelle più frequentemente. Le solite forme cliniche sono il nodulare, sotto forma di un singolo infortunio alla pelle, indolo, situato in area di piccole erosioni o traumi precedenti, solitamente inosservati, o la forma clinica sporothrichoide, con lesioni nodulari sottocutanee della disposizione lineare che seguono un linfatico Percorso, da una lesione di primoinoculatori (2, 3). Mycobacterium Marinum è mycobatteri non tubercolosi che produce più comunemente noduli sottocutanei per i percorsi di collegamento (21).
distanziati e altre forme sono state descritte con l’affettazione delle strutture sottostanti, come le articolazioni o l’osso.La maggior parte delle infezioni viene acquisita durante la pulizia di acquari o occupazioni o hobby relativi all’esposizione all’acqua o al pesce; Per questo motivo, alcuni autori considerano infezioni cutanee di Mycobacterium Marinum come dermatosi professionale (17). Colpisce le estremità superiori fino al 90% dei casi, con le posizioni più frequenti che sono le dita e la parte posteriore delle mani, probabilmente perché la temperatura corporea a livello ACRO è simile all’ottimale (32 °) per la crescita di Questo mycobatteri (1, 3). L’infezione inizia come una lesione infiammatoria e localizzata, che alla fine diventa viuga. Di solito ha un corso Torpid e talvolta si evolve fino alla suppurazione e alla ulcerazione degli infortuni. La malattia può essere risolta spontaneamente, ma può anche persistere più di 10 anni. L’affettazione del sinoviale può verificarsi se la lesione si siede su un giunto (2). L’infezione diffusa è stata descritta in pazienti immunocompetenti come risultato di un ritardo nella diagnosi (19, 22-24). L’artrite settica secondaria alle infezioni da Mycobacterium Marinum è rara, frequentemente monoarticolare, associata al coinvolgimento dei tessuti molli e ad altre modifiche locali. Le infezioni profonde sono state descritte tra cui tenosinovite (la più frequente), la burres e l’artrite. L’artrite può essere difficile da trattare e le complicazioni sono frequenti. Queste infezioni sono frequentemente subdiagnose o diagnosticate come artrite reumatoide, infezioni dei tessuti molli o processi asettici come tendinite e ascessi freddi (18, 25-30).
Lo studio istologico nella fase acuta mostra un dermico infiltrazionale non specifico Linfohistiocitius. In lesioni più evolute troviamo un infiammatorio tuberculoide infiltrazionale nel derma, a volte con la formazione di ascessi. Non è normale trovare bacilli resistenti all’acido-alcolica (1, 3, 22, 31, 32).
Il ritardo nella diagnosi è frequente. Questo è fondamentalmente basato su reperti clinici, una storia di contatto è molto utile con acquari, pesci o attività legate agli ambienti marini. Pertanto, è importante fare una storia clinica dettagliata. L’ottenimento di materiale per il raccolto può essere fatto da pesci malati, di solito pesci tropicali, lesioni cutanee, nonché crepe, tubi e serbatoi d’acqua (1, 16, 22). Quando il sospetto di artrite causato da Mycobatteri esiste, il campione di tessuto infetto può essere ottenuto per aspirazione o sinotactomia. La scintigrafia con tecnezio 99 è una tecnica sensibile per rilevare l’osteomielite, ma non distingue tra esso e un’altra infezione dei tessuti molli; Tuttavia, la risonanza nucleare magnetica è ugualmente sensibile e più specifica per eseguire la diagnosi di osteomyelite (27).
altri metodi diagnostici utilizzati sono i test della pelle con proteine purificate di micobatteri, che possono essere falsamente positivi in più di Il 40% dei pazienti non infetti e non può essere utilizzato per differenziare tra specie di mycobatteri (27). Recentemente, sono stati sviluppati diversi metodi molecolari per una rapida identificazione dei micobatteri, particolarmente utile quando la cultura fallisce, che si verifica in circa il 50% dei casi. La maggior parte di questi metodi si basa sulla reazione a catena polimerasi (PCR) e consistono nell’amplificazione delle sequenze specifiche per Mycobatteri (21, 33-35).
altri metodi utilizzati per la diagnosi di infezioni causate da mycobacteria sono stati cromatografia del gas liquido e cromatografia a strati fini (36).
Mycobacterium Marinum è un micobatterio di crescita lenta fotocromogena (con esposizione a colture leggere del materiale infetto nel mezzo di Lowenstein-Jensen a 32 ° C Produrre un pigmento giallastro del 50% dei casi), cresce nei normali media per la cultura per i micobatteri da 30 ° a 33 ° C e la sua crescita è inibita a 37 ° C. Il solito periodo di incubazione è da 2 a 3 settimane . È possibile isolare solo il gemma causale nel 50% dei casi, sempre in relazione agli ambienti marini. È antigenicamente correlato alla tubercolosi mycobacterium, producendo conversione del test di tubercolina (22, 31). Le infezioni umane non producono immunità permanente contro l’infezione (1, 22, 37).
La diagnosi differenziale deve essere resa fondamentalmente con altri mycobatteri atipici, sporotrici, profondi, sifilide terziaria, tubercolosi verrucose, tularemia, malattia di gatto graffio, leishmmaniasi, cellulite, osteite, ecc. (2, 21, 25, 30, 31, 34, 38).
Di solito tre regimi antibiotici sono stati utilizzati nel trattamento delle infezioni causate da Mycobacterium Marinum: tetracycline (minociclina a una dose di 200 mg / die per una media di 2 mesi continua ad essere per molti autori il trattamento di Elezione), Rifampicina associata o non con Ethambutol e Cotrimoxazolo. In molti casi questi schemi antibiotici curare l’infezione, ma altri casi sono resistenti al trattamento (2). Sebbene in vitro il microrganismo sia sensibile a un determinato farmaco, potrebbe non rispondere a tale trattamento (22, 39). Occasionalmente, sono state descritte cure spontanee della malattia. In casi complicati o malattie persistenti, potrebbe essere necessario aggiungere un trattamento chirurgico, essendo più utile quando l’infezione è ben posizionata. Se la lesione si siede su un’articolazione, a volte la sinotactomia è necessaria per completare il trattamento (2).
in uno studio di 31 casi effettuati da Edelstein et al., Etambutol Plus Rifamicin è stato più utile di una minociclina , ma questo risultato deve essere confermato dagli studi clinici di serie Broader (3). Alcuni autori difendono che le infezioni limitate alla pelle rispondono con successo con TreMetrophospinsulfametossazolo o tetraciclina, mentre il rifampicin da solo o in combinazione con Ethambutol è più efficace quando ha interessato strutture profonde (40).
Nonostante la buona attività in vitro di nuovo Quinolones contro i micobatteri atipici, alcuni autori dubitano della loro efficacia clinica; Tuttavia, alcuni studi che considerano questi farmaci come alternative efficaci per il trattamento (32, 41-46) sono stati pubblicati negli ultimi anni.
Nuovi macrolidi, come Claritromycin o Azithromycin, può anche essere utile (32, 45, 47-50). Un aumento della temperatura locale come l’immersione dell’estremità colpita in acqua calda può essere un’altra alternativa.
Il trattamento dell’artrite causato da Mycobacterium Marinum include frequentemente una combinazione di trattamento medico e debridement chirurgico. In questi casi, la combinazione di farmaci è preferibile alla monoterapia e la durata della chemioterapia non può essere determinata dalla letteratura. Una raccomandazione è di continuare la chemioterapia per un minimo di 6 mesi o almeno 2 mesi dopo la risoluzione apparente della malattia (2, 26-28).
di tutto indicato, si conclude che la mancanza di Long serie di pazienti e studi dettagliati rende difficile definire la durata e il trattamento ottimale delle infezioni causate da Mycobacterium marinum (2).
In sintesi, abbiamo presentato tre casi di infezione cutanea causate da M. Marinum , due con una distribuzione di sporotrici e uno con una posizione cutanea fissa.
Nel secondo caso c’è il precedente antecedente della ferita nell’area che probabilmente ha agito come porta d’ingresso, così come lo sfondo epidemiologico del contatto con A Acquario.
Nel primo e terzo casi ci sono, tuttavia, i dati epidemiologici sono così chiari, quindi supponiamo che la porta d’ingresso fosse un’erosione involontaria in mano. Questi pazienti avevano un serbatoio a casa anche se ne hanno negato il contatto con esso. In tutti e tre i casi, le lesioni cutanee sono apparse all’estremità superiore dominante (in tutti i casi la mano destra) per essere un luogo, come abbiamo già detto, dove piccole erosioni o traumi sono già prodotti più spesso prodotti. Il tempo di evoluzione degli infortuni prima del sospetto diagnostico era di 3 mesi nel secondo caso e 2 mesi nel primo e nei terzi casi. Nella coltivazione, la crescita di Mycobacterium Marinum è stata ottenuta in tutti i campioni. In nessuno dei pazienti gli acidi-alcool-alcool bacilli sono stati trovati nei tagli istologici.
Mentre nel secondo e nel terzo caso il microorganismo era sensibile alla tetraciclina, sia in vitro che in vivo, nel primo Caso, nonostante sia sensibile mycobatteri in vitro a questo antibiotico, la risposta clinica non era favorevole, essendo necessaria per combinare il rifampicina per ottenere una buona risposta clinica. Pertanto, sebbene in vitro il microrganismo sia sensibile a un certo farmaco, in pratica clinica potrebbe non rispondere a questo trattamento, essendo necessario testare altre modalità terapeutiche.
Abbiamo considerato interessante esporre questi casi di pelle Infezione da Mycobacterium Marinum perché le pubblicazioni di queste infezioni in letteratura spagnola non sono molto frequenti, probabilmente in molti casi dalla difficoltà nell’isolando il microrganismo causale piuttosto che dalla bassa incidenza di questa malattia.
Dobbiamo Presenta questa tabella nella diagnosi differenziale per eseguire una diagnosi precoce che impedisce le forti complicazioni, sia locali che sistemiche.