Introducere
Sindromul bypass intestinal fără by-pass intestinal a fost descris de Jorizzo et al1 în 1983, care a propus termenul de sindrom de artrită asociată dermatozelor intestinului Ei au descris o imagine clinică suprapusă pe 20% dintre pacienții supuși by-pass intestinal, dar asociate cu alte boli intestinale. Din această descriere originală au fost publicate doar 8 cazuri ale acestui sindrom. Prezentăm 2 cazuri noi detectate într-un studiu efectuat pe 139 de pacienți cu boală inflamatorie intestinală și leziuni ale pielii.
Descrierea cazurilor
cazul 1
o femeie de 34 ani, fără o istorie familială de interes și între a căror istorie personală a subliniat că a fost diagnosticată cu 8 luni înainte ca boala Crohn cu afectarea ușoară a intensității ușoare, care controlată cu mezalazina, vitamina B12 și resyntiramină, a venit la consultare de către aspect, de la A Săptămâna în urmă, în trunchi și extremități, de leziuni roșiatice, diseminate și pruritice, în al cărui centru, în timpul liber, conținut lichid clar care a devenit pustul în evoluția sa. Aceste leziuni au fost rezolvate spontan cu formarea SCAB în 4-5 zile, în timp ce apar noi leziuni de caracteristici și evoluții similare. Unele au produs hiperpigmentare reziduală atunci când sunt rezolvate. Începutul tabelului a coincis cu un izbucnire de activitate a bolii sale de lumină Crohn (indicele Activității Harvey de 5). Pacientul a făcut referire la mai multe episoade similare, mai puțin intense, coincide cu focare de boală.
Explorarea dermatologică a fost observată prezența, în partea inferioară, macuas și papule eritematoda, marginile definite prost, rotunjite, ale căror Centrul au fost observate vezicule de conținut lichid limpede și pustule punctuale (fig.1). În ambele picioare, cu un caracter bilateral și simetric, s-au observat papule executive cu crusta hemoragică centrală și maculele hiperpigmentate reziduale. În nici un caz pacientul a prezentat febră, arthromialgie sau implicare a ochilor.
/ div> / div>
Fig. 1. – veziculopulopulopulopuleturile izolate, pe baza eritematosematoasă, în spatele inferior.
Studiul histologic al unui prejudiciu clinic veziculos a fost realizat, care a arătat, sub o epidermă normală, edem discret în Papilaria Dermis și un superficial, infiltratul inflamator perivascular și difuz (Figura 2). Infiltratul menționat a fost format din limfocite, histiocite și neutrofile abundente, cu fenomene de edem de leucocitoclastie și endotelial fără a observa semne de vasculită (Figura 3).
Div>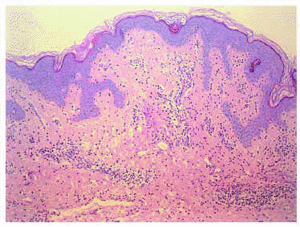
Fig. Două. – Edemul discret în derma papilară cu infiltrat inflamator perivascular și difuz. Epiderma este respectată. (Hematoxilin-eozin, x10.)
Fig. 3- – Infiltrate inflamator mixt, format de limfocite, histiocite și neutrofile abundente cu leucocitoclastie. (Hematoxilin-eosin, x20.)
Focarea intestinală a fost controlată cu doză crescută de mesalazină și cu clisme de corticosteroizi, iar simptomele cutanate au fost rezolvate în paralel.
Cazul 2
o femeie de 41 de ani fără istoricul familial de interes și între istoria personală a subliniat că a fost diagnosticată cu un an înainte de pancolita ulcerativă, pentru care a efectuat clisme 5-mâner și corticoide, el a consultat apariția La coapse timp de 15 zile, de mici leziuni diseminate, redish și pruritice, care în evoluția sa au devenit pustule. Apariția acestor leziuni a coincis cu retragerea tratamentului cu corticosteroizi orali efectuați de un izbucnire anterioară a bolii intestinale inflamatorii, producând o reactivare a activității intestinale (indicele de activitate TRICOVE de 15). Pacientul se referea la episoade similare anterioare, care au precedat în 1-2 zile până la izbucnirea activității intestinale și care au fost rezolvate cu controlul focarului. Explorarea a fost observată prezența pe ambele coapse, cu un caracter bilateral și o tendință simetrică, a veziculelor de conținut lichid lichid, izolate, de 2-5 mm în diametru care dădu din cap pe o bază eritemededemică. Am prezentat Febrille și am difuzat arthromialgias, fără semne de artrită sau implicare a ochilor dermă (fig.4), formate de limfocite, histiocite și neutrofile abundente. De asemenea, au observat fenomene de leucocitoclastie și edem al celulelor endoteliale, fără alte semne de vasculită. Epiderma a fost respectată (fig.5).
Fig. 4. – Edemul intens în dermul papilar și infiltrarea densă infiltrată perivasculară și interstițială, pe întreaga grosime a dermei, sub o epidermă normală. (Hematoxilin-eozin, x10.)
div>
Fig. 5. – Edemul intens în derma papilară cu infiltrate inflamatorii mixte cu neutrofile abundente și leucocitoclastie fără semne de vasculită. (Hematoxilin-eozin, x20.)
izbucnirea activității intestinale a fost controlată cu corticosteroizi orali (prednison 1 mg / kg / zi în modelul descendent), iar pielea și leziunile articulare au fost rezolvate în paralel.
Discuție
Sindromul de by-pass intestinal fără by-pass intestinal sau sindromul de dermatoză-artrită, a fost descris asociat cu diferite boli intestinale, cum ar fi ulcere gastroduodenale, aderențele intestinale secundare la intervenția chirurgicală abdominală anterioară sau a bolii intestinale inflamator. Din punct de vedere clinic, se caracterizează prin apariția trunchiului și extremităților maculelor eritematoase, mai puțin de 1 cm în diametru, care progresează spre formarea unor papule eritemed de margini slab definite, cu formarea veziculelor și pustulele centrale la 24-48 ore. Leziunile persistă timp de 2-8 zile și de obicei stau de la 1-6 săptămâni. Este de obicei însoțită de o imagine pseudogrigală2. Până în prezent, doar 8 cazuri au fost descrise ca un sindrom bypass intestinal fără by-pass intestinal1-3. Alte cazuri au fost publicate ca sindromul dulce2, erupția veziculoasă asociată cu boala inflamatorie intestinală4 sau pioderma gangrenoasă abortivă5.
Histologic, sindromul bypass intestinal fără bypass este inclus în dermatoza neutrofilă. Se caracterizează prin prezența unei epidermi respectați, un infiltrat inflamator mixt dens, cu prezența numeroaselor neutrofile în dermă și edem în dermul papilar. Pot exista fenomene de leucocitoclasie, dar fără necroză fibrinoidă a vaselor1,2. Suprapunerea observată clinic și / sau histologică între diferitele dermatoză neutrofilă, precum și apariția sa simultană sau consecutiv, a determinat unii autori să ia în considerare termenul de dermatoză neutrofilă ca entitate nosologică individualizată cu prezentări clinice diferite6.7.
din cele 8 cazuri descrise, doar trei au fost asociate cu boala inflamatorie a intestinului, atât boala Crohn, cât și colita ulcerativă. Au fost 3 femei, care coincid cu un focar intestinal, au prezentat leziuni vesiculopusuoase pe o bază eritematoasă. Două cazuri au fost însoțite de eritem nud. În total, rezoluția leziunilor cutanate a avut loc după controlul focarului intestinal cu corticosteroizi sistemici. Histologia a fost similară cu sindromul dulce1,3. O’Laughlin și Perry5 au descris, de asemenea, alți 2 pacienți, un bărbat și o femeie, afectată de colită ulcerativă, care au prezentat o imagine clinică similară, coincidând cu exacerbările colitei ulcerative, care au interpretat ca o formă de avort de pioderma gangrenoasă. Asocierea cu focare de boală inflamatorie intestinală se reflectă în clasificarea Gregory și HO8, inclusiv sindromul by-pass intestinal fără by-pass intestinal în manifestările reactive ale bolii intestinale inflamatorii. În cele 2 cazuri descrise de noi, această asociere este, de asemenea, observată cu focarele de activitate intestinală.
Diagnosticul diferențial principal al sindromului by-pass intestinal fără by-pass intestinal în boala intestinală inflamator este sindromul dulce și erupția veziculoasă a Boala inflamatorie intestinală, ambele incluse în grupul de dermatoză neutrofilă. Diagnosticul diferențial împotriva sindromului dulce se efectuează în funcție de criteriile clinice, deoarece din punct de vedere histologic sunt indistinguizabile. Sindromul dulce diferă de prezența în el a plăcilor mai mari și a suprafeței pseudovesiculare a predominanței în partea superioară a trunchiului și a extremităților superioare1,2. Diagnosticul diferențial împotriva erupției veziculopulopuloză asociate bolii intestinale inflamatorii este fundamental histologică, deoarece clinic sunt foarte asemănătoare și se caracterizează prin prezența pustulelor neutrofile intrapidermice sau justificate cu infiltrat inflamator mixt în dermis9.10.Alte diagnostice diferențiale sunt boala lui Behçet, meningocococemia diseminată, endocardita bacteriană subacută, candidoza sistemică, vasculita leucocitoclazică, pioderma gangrenă și vasculită purioasă primară idopatică1,2,5,11.
El crede că etiopatogeneza sa se datorează unui a Suprapunerea bacteriană în lumina intestinală cu trecerea antigenelor Pepidoglucan la circulația sângelui și a imunocomplexelor circulante care ar fi depuse în pereții vasculari, producând chemotaxie neutrofilă12. Datorită acestui tratament bacterian de creștere a fost apărat cu antibiotice sistemice, fundamental ciprofloxacină și trimetoprim-sulfametoxazol, deoarece, în plus față de capacitatea lor bactericidă, ar inhiba chemotaxia neutrofilelor. Sa considerat chiar că răspunsul la antibiotice ar fi un criteriu de diagnostic diferențial al acestei entități împotriva sindromului dulce, ceea ce, dimpotrivă, ar răspunde Corticoides2. Cu toate acestea, cazurile descrise asociate cu boala inflamatorie intestinală au fost controlate cu corticosteroizi sistemici, probabil că acestea sunt tratamentul alegerii focarului intestinal13.
Vrem să subliniem că aceste 2 cazuri descrise au fost diagnosticate între 139 de pacienți Cu boală inflamatorie intestinală și leziuni ale pielii, care reprezintă 1,43% dintre pacienți (date nepublicate). Având în vedere această frecvență observată în studiul nostru, credem că este o imagine infradiagnostică, care ar trebui, de asemenea, să fie evaluată ca un predictor al focarelor de activitate intestinală. Credem că, în unele cazuri, suprapunerea clinică și / sau histologică este observată la rănile în dermatoza neutrofilă, în altele, cum ar fi cele descrise de noi, un diagnostic mai specific poate fi atins și etichetat sindromul bypass fără bypass.