Răspuns la glucoză / insulină la o glucoză de suprasarcină la subiecții cu risc la diabet zaharat 2.
Elena Ryder, Maria Esther Gómez, Virginia Fernández, Domenii Gilberto, Marina Morales, Humberto Valbuena și Xiomara Raleigh.
Institutul de Cercetări Clinice „Dr. Américo Negrette „, Facultatea de Medicină, Universitatea din Zulia, Maracaibo, Venezuela.
Rezumat.
Pentru a determina efectul anumitor factori de risc pentru diabetul de tip 2, cum ar fi istoricul familial, obezitatea și dislipidemiile, pe răspunsul glicemic și de insulină la o suprasolicitare a glucozei, au fost studiate 135 de persoane (77 de femei și 58 de persoane Bărbați) la vârsta de 20 și 68 de ani, cu glicemie de bază mai mică de 110 mg / dl, dar au fost considerate riscuri pentru diabetul de tip 2 pentru prezentarea unuia sau mai multor factori menționați mai sus. Am constatat că prezența unor astfel de factori de risc nu a afectat răspunsul glicemic în nici un caz, atât concentrațiile bazale de insulină, cât și răspunsul post-chirurgical au fost afectate de obezitate, atât la bărbați, cât și la femei, în creștere semnificativă ( P < 0,0001) Concentrații de insulină. Prezența dislipidemiei a crescut semnificativ (p < 0.002) concentrații de bază și răspuns de insulină numai la bărbați. Atunci când a fost prezentă coexistența istoriei familiale a diabetului și a obezității de tip 2, persoanele au arătat o scădere semnificativă (p < 0,002) din ambele valori bazale și de răspunsul la insulină. Concluzionăm că, fără a modifica răspunsul glicemic, prezența unui factor de risc, cum ar fi obezitatea, dislipidemia sau istoricul familial al diabetului, duce la hiperinsulinemie bazală și stimulată de glucoză, în timp ce coexistența obezității și a istoriei familiei produce un deficit în secreția de insulină.
Cuvinte cheie: răspunsul la glucoză-insulină, obezitate, fundal diabet, hiperinsulinemie, dislipidemie.
Răspunsul la glucoză-insulină la o provocare de glucoză la persoanele aflate în pericol pentru diabetul de tip 2.
abstract.
În scopul descurajării modului în care anumiți factori de risc pentru diabetul de tip 2, cum ar fi istoricul familial al diabetului zaharat, obezitatea și dislipidemia, afectează răspunsul la glucoză-insulină la o provocare de glucoză, 135 de persoane (77 femei și 58) Bărbații au fost studiați. Vârstele lor au variat de la 20-68 de ani, valorile lor glicemice bazale au fost mai mici de 110 mg / dl, dar au avut în vedere riscul de diabet datorită prezenței unuia sau mai multor factori. Am constatat că această destinație a acelor factori de risc nu a afectat răspunsul glicemic în nici un caz. Cu toate acestea, nivelurile de insulină bazală, precum și valorile post-provocare au fost uimite în mod semnificativ (p < 0.0001) prin prezența obezității la bărbați la femei. Dyslipidemia a crescut valorile insulinei bazale și post-provocare numai la bărbați (p iv id = „433f552a99” 0.002). Coexistența obezității și a istoriei familiale a diabetului a provocat o scădere a nivelului de insulină bazală, precum și în răspunsul la insulină la glucoză. Concluzionăm că, fără modificarea răspunsului glicemic, prezența factorilor de risc ca obezitate, dislipidemia sau istoricul familial al diabetului duce la hiperinsulinemie bazală, precum și la glucoză stimulată hiperinsulinemie, totuși coexistența obezității și istoricul familial al diabetului zaharat este responsabil Pentru deficitul din secreția de insulină de către pancreas.
Cuvinte cheie: răspuns la glucoză-insulină, obezitate, istorie familială de diabet, hiperinsulinemie, dislipidemie.
primit: 30-05-2001. Acceptat: 02-10-2001.
Introducere
Criteriul de diagnostic care a avut loc pentru diabetul zaharat tip 2 conform grupului național de date Diabetes sau care a fost modificat în ultimii ani. Aceste criterii revizuite sunt: a) simptomele diabetului, cum ar fi Poluria, Polyidsia și pierderea în greutate inexplicabilă, plus o concentrație de glucoză plasmatică casual mai mare de 200 mg / dl (11,1 mmol / l); b) concentrația de glucoză rapidă de cel puțin 8 ore egală sau mai mare de 126 mg / dl (7,0 mmol / l) și c) A 2H glicemie după un test de suprasarcină de glucoză (75 g dizolvat în apă) mai mare de 200 mg / dl (11,1 mmol / l) (1).
Pe de altă parte, în studiile epidemiologice, estimarea prevalenței diabetului și incidența acesteia trebuie să se bazeze pe o probă de glucoză de post egală sau mai mare de 126 mg / dl (7,0 mmol / l). Această recomandare se face pentru a facilita munca pe teren, în special atunci când un test de suprasarcină de glucoză orală este dificil de realizat.Cu toate acestea, această abordare ar conduce la o subestimare a prevalenței cărora se va obține dacă se combină testul de supraîncărcare cu plasmă și glucoză orală (1).
Experții recunosc, de asemenea, un grup intermediar de subiecți, ale căror concentrații de glucoză, deși nu ajung la criteriul pentru diabet, sunt totuși foarte mari pentru a fi considerate normale. Acest grup ar fi, cei care au o glucoză de post mai mare de 110 mg / dl (6,1 mmol / l), dar mai mică de 126 mg / dl, la care vor fi considerați ca glucoză bazală modificată și dacă la 2 ore mai târziu de la un oral Testul de suprasarcină de glucoză Cifrele glicemiei sunt egale sau mai mari de 140 mg / dl, dar sub 200 mg / dl ar fi considerate ca testul de suprasarcină al glucozei modificate.
Pe de altă parte, diabetul de tip 2 la un procent ridicat de cazuri cu rezistență la insulină (IR), care se caracterizează printr-o stare de hiperinsulinemie compensatorie. Cu toate acestea, deoarece tabelul progresează, există un deficit în secreția de insulină, ca și în cazurile cunoscute ca lada (diabet de automobile întârziate ale adultului).
Este, de asemenea, cunoscut faptul că anumite situații metabolice sunt capabile să modifice răspunsul la insulină, datorită prezenței stării de rezistență la insulină, ca și în cazul obezității sau când există o modificare a celulei beta care duce la o producție de insulină inferioară, așa cum este cazul dislipidemiei.
Prin urmare, în plus față de determinările de glicemie în timpul unui test de suprasarcină de glucoză, este convenabil să se măsoare concentrațiile de insulină pentru a cunoaște starea de secreție a celulelor beta prin răspunsul la insulină la supraîncărcarea la glucoză.
Studiile anterioare efectuate în laboratorul nostru au arătat că membrii familiei de origine hispanică prezentați într-o formă timpurie, modificări ale câtorva parametri considerați risc pentru diabetul de tip 2, cum ar fi hiperinsulinemia, obezitatea, dislipidemia și modificările presiunii arteriale ( Două).
Din acest motiv, am propus în acest studiu, determinăm caracteristicile răspunsurilor glicemice și de insulină la o supraîncărcare de glucoză la indivizi cu risc pentru diabetul de tip 2, deoarece acestea ar fi familiarizate cu diabetici de tip 2, obezi și Dyslipidemic, pentru a afla cum acești factori de risc modifică acest răspuns.
Au fost studiate eșantionul și metodele
135 persoane (77 de femei și 58 de bărbați) cu vârsta cuprinsă între 20 și 68 de ani, iar glicemia bazală mai mică de 110 mg / dl, dar au fost considerate riscuri pentru tipul 2 Diabetul, adică rude în primul grad de diabetici de tip 2, dislipidemică și / sau obez, care au participat la un centru de referință al bolii metabolice, cum ar fi secția de biochimie, a Institutului de Cercetare Clinică, a Facultății de Medicină, de la Universitatea din Zulia, în Maracaibo, Venezuela. Acei indivizi care au prezentat unele dintre următoarele modificări au fost considerate dislipidemice: cifrele totale de colesterol > 200 mg / dl, tg > 150 mg / dl , HDL-C < 35mg / dl pentru bărbați sau < 45 mg / dl pentru femei (3) și a fost considerată obezitate un IMC > 25 kg / m2.
Toți indivizii după un rapid de 10-12 ore, au fost supuse unei supraîncărcări orale de glucoză cu ingestia de 75 g de glucoză (glicolab, venezuela) în 300 ml de apă, la extracția unui sânge bazal eșantion în care profilul de glucoză, insulină și lipid a fost determinat în ser. Probele de sânge au fost apoi administrate la 30, 60 și 120 de minute. După ingestia glucozei, pentru a determina glicemia și insulina în ser.
Pentru determinarea glicemiei și a profilului lipidic, au fost utilizate metode comerciale ale omului uman (Human GmbH, Germania) și pentru determinarea insulinei, radioimunoizii în faza solidă a produselor de diagnosticare (DPC).
Analiza statistică
pentru studentul „T” a fost utilizat pentru datele care nu sunt asociate și pentru asociații, testul de corelare Pearson, utilizând programul statistic 3.0
Rezultate
Caracteristicile fizice ale femeilor și bărbaților studiate sunt descrise în tabelul I. Vârsta medie a fost de aproximativ 40 și IMC în 32 kg / m2, nu există nici o diferență între ambele grupuri.
clasificându-le în obezi pe cei cu IMC > 25 kg / m2 și nu obeză dacă IMC dvs. a fost de 25 kg / m2 Caracteristicile fizice au avut ca rezultat tabelul II . 81,8% (63/77) de femei și 86,2% (50/58) de bărbați au fost obezi.Grupul de femei obeze a avut o vârstă medie mai mare decât cea a non-obez, deși această diferență nu a fost semnificativă din punct de vedere statistic, în timp ce în cazul bărbaților obezi vârsta medie a fost mai mică, dar la fel de nesemnificativă.
Tabelul I
caracteristicile fizice ale populației aflate în studiu
|
femei |
Bărbați |
|||
|
n |
40,3 ± 11.2 (23 – 68) |
ns |
31,8 ± 6, 4 (22,2-54,6) |
t Student pentru date de neegalat. Statistica programului statistic 3.0. În paradiseisul este prezentat intervalul.
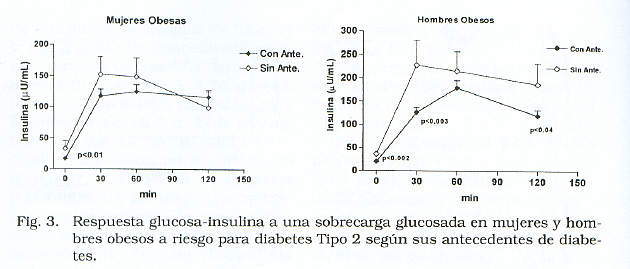
Glicemia bazală și insulina și răspunsul la glucoză-insulină, obținut la subiecți conform acestei clasificări a IMC-ului său, este prezentat în figura 1. La femei, nu au fost diferențe semnificative observate între răspunsul glicemic al obezului comparativ cu non-obezi; În timp ce, în următorul, răspunsul la insulină a fost semnificativ mai mare.
Astfel, valorile glicemiei bazale au variat între 62 și 106 mg / dl (83,07 ± 13,26 mg / dl) în non-obese și 64 și 110 mg / dl (84,0 ± 11,08) În obezi. În acesta din urmă, au fost atinse cifre în răspunsul glicemic, peste 200 mg / dl în 3 cazuri (0,02%), fiind glicelele bazale de 94, 103 și 108 mg / dl. Concentrația medie bazală a insulinei pentru non-obezi a fost de 10,0 ± 4,76 μu / ml (intervalul = 3,56 până la 19,5 μu / ml) și pentru obezi de 19,7 ± 21,9 μu / ml (intervalul = 2,9 până la 168 μu / ml), rezultând statistic Diferite (P < 0.001). 14,3% din subțire și 50,8% din obezele au prezentat concentrații de insulină bazală mai mare de 14 μu / ml, limita stabilită în laboratorul nostru ca bazal normal.
Tabelul II
Clasificarea persoanelor în funcție de indicele de masă corporală
|
Variabia |
Femei |
Men |
||
|
imc £ 25 |
imc > 25 |
imc £ 25 |
ID-ul ID = „862583D935”> 25 |
|
|
Vârsta (anii) |
33,4 ± 9,8 |
39,3 ± 9,5 |
||
|
21,9 ± 2,4 |
33,1 ± 6,0 |
|||
|
femei |
bărbați |
cu background |
fără
|
iv id = „4eb4ae2491” cu
|
|
x ± ± de la |
x ± de la |
x ± ± |
||
|
NS |
41,2 ± 11.6 |
ns |
||
|
39.1 ± 8,5 |
0,0001 |
34.8 ± 5 | ||