introdução
transplante cardíaco (TRC) melhora a sobrevivência e a qualidade de vida dos pacientes selecionados com doença cardíaca avançada sem a possibilidade de resposta a outros tratamentos1. Dado que o prognóstico dos candidatos para esta terapia pode ser limitado no momento em que esperar pelo corpo, a Organização Nacional de Transplante (ONT) reserva a possibilidade de inclusão na lista de espera para a TRC com prioridade urgente aos pacientes entre os quais prevê um alto Mortalidade sem TRC.
Em nosso país, a crescente escassez de doadores ideais levou a um aumento progressivo no número do TRC que são realizados em uma situação urgente, apesar do fato de que sua mortalidade pós-operatória é significativamente maior do que o do TRC2 eletivo. Os critérios atuais do ONT para a inclusão de pacientes na lista de espera para o CRT urgente estabelece vários níveis de prioridade, dependendo da necessidade de diferentes dispositivos de suporte vital, de modo a que em cada nível de pacientes muito heterogêneos coexistam em termos de situação, grau de deterioração hemodinâmica e extensão do envolvimento de órgãos alvo. Com estas condições, a classificação atual não é uma ferramenta ideal para a tomada de decisões terapêuticas, a comparação dos resultados entre os grupos ou a previsão de sobrevivência após o TRC.
A escala Intermacs (registro de interagências para circulatória mecânica O apoio) permite a estratificação de pacientes com insuficiência cardíaca avançada (IC) em sete níveis, dependendo do seu perfil hemodinâmico e do grau de dano de órgão alvo (Tabela 1) 4. Esta classificação foi definida no âmbito de um registro multicêntrico de dispositivos de assistência ventricular4.5 com o objetivo de unificar os critérios no estado clínico de pacientes com IC avançada, otimizando a previsão de seu risco perioperatório e esclarecendo as indicações de cada um dos alternativas terapêuticas. A escala Intermacs demonstrou seu valor para prever a mortalidade4,5 e complicações pós-operatórias6 após o implante dos dispositivos de assistência ventricular, mas até agora seu valor prognóstico no contexto do TRC não foi estabelecido. O objetivo do presente estudo é analisar a utilidade de renda de renda para estratificar o prognóstico pós-operatório de pacientes com IC avançado recebendo um CRT urgente.
tabela 1. Intermacs Scale (registro de interagências para suporte circulatório assistido mecânico) para A classificação de pacientes com insuficiência cardíaca avançada.
| perfis | definição | descrição | |||
| intermacs 1 | “falha e gravação” | instabilidade hemodinâmica apesar dos crescentes doses de catecolaminas e / ou suporte circulatório mecânico com hipoperfusão crítica de Órgãos alvo (choque cardiogênico crítico) | |||
| intermacs 2 | “deslizamento no enropes” | Suporte inotrópico intravenoso com figuras de pressão arterial aceitável e rápida deterioração da função renal, estado nutricional ou sinais de congestionamento | |||
| intermacs 3 | “estabilidade dependente” | ||||
| intermacs 4 | ” Panfleto Freqüente “ | É possível remover transitoriamente o tratamento inotrópico, mas o paciente apresenta recaídas sintomáticas frequentes, geralmente com sobrecarga de água | |||
| intermacs 5 | “housebond” | Limitação absoluta de atividade física, com estabilidade de repouso, embora geralmente com retenção de água moderada e um certo grau de disfunção renal | |||
| “andando andando” | menor limitação de atividade física e ausência de congestionamento em repouso. Facilidades fáceis com atividade de luz | ||||
| intermacs 7 | “espaço reservado” | paciente na classe funcional Nyha II-III sem balanço de água instável Atual ou recente | |||
| intermacs 1 (n = 31)
intermacs 2 (n = 55) intermacs 3-4 (n = 25) p |
|||||
| edad (anos)
50 , 9 ± 10,3 |
51,1 ± 12,6 16 | 0,77 | 0,77 | ||
| IMC (kg, m2) 3 ± 3,2 ± 3,2 ± 3,5 ± 4,5 ± 4,5 ± 4,5 ± 4,5 ± 4,2 ± 4 , 2, 1 ± 3,5 | 0,91 | 7 (28,0) | clasea nyhai bai-iv
9 (29,0) 32 (58,2) 22 (88,0) |
||
| inclusinón Previa de Esta de Esta de Esta de Esta de Esta de ESTA DE ESTA> 7 (22 (22.,7) p> 18 (72,0) | |||||
| da base Cardiopatía | cartão de cardiopakica | 21 (67,7) 2 |
|||
| 18 (32,7)
15 (60,0) |
|||||
| OTRAS
4 ( 12,9) 9 (16,4) 3 (12,0) |
|||||
| choque tras carro> 5 (16,6) | 0 (0 (0 (0,0) | 0,02 | 23 (38,7))
15 (27,3) 7 (28,0,0 |
0,52 | |
| hipercercolesterolemia | 13 (41,9) p1) p1) 5 (20 , 1) 20 | “ | 9 (10,9) 6 (24,0) | 0,09 | |
| tabaquismo
10 (32,3) |
25 (45,5)
6 (24,0) |
0,15 | |||
| cirurgia cardiaca previa | 7 (22,6) p1. |
||||
| 0,23 | 1 (48,44) 3 (30,9) | 13 (52,0) | 0,31 | ||
| infeción prescción | 16 (36,6) 3 (20,4) | 0,015 | |||
| dai
3 (9,7 8 (14,5) |
4 (12,0) | 0,80 | 0,73 | ||
| neticoagulació | 0,47 | ||||
| heparina
14 (45,2) |
|||||
| anticoagulantes orales | 4 (13,0)
5 (9,1) 6 (24,0) |
||||
| 14 (44,4) | 6 (24,0) | 0,32 | 25 (37,1)
6 (24,0) |
||
| aspirina clopidogrel +
3 (9,7) 4 (7,3) |
0 (0,0) | ||||
| catecolaminas
31 (100) 55 (100) |
20 (80,0) | ||||
| Indice inotrópico d | 87,1 ± 86,1 | 22.3 ± 12.1 | 6,3 ± 4,7 | ||
| Balon de contrapulsación | 27 (87,1) |
||||
| 0 (0,0) | 0,002 | ||||
| extracorpórea
7 (22,6) 2 (3,6) |
0 (0,0) | ||||
| peructán | 1 (3,2) | ||||
| ventilaci “ | 26 (50,9) 6 (50,9) 24,0) | ||||
| terapia de Sustitución renal | 3 (9,7) P1 |
||||
| intermacs 1 (n = 31) | intermacs 2 (n = 55) | intermacs 3-4 (n = 25) | p | |
| despesa cardíaca (l / min) | 3,3 ± 0,5 | 3.7 ± 0,9 | 3,6 ± 0,7 | 0,22 |
| índice cardíaco (l / min / m2) | 1,8 ± 0,3 | 2,1 ± 0,5 | 2 ± 0,4 | 0,25 |
| pressão sistólica AP (MMHG) | 51.3 ± 15,0 | 50.4 ± 13,6 | 49.4 ± 13.6 | 0,91 |
| média pressão (mmHg) | 38, 1 ± 12,7 | 34.7 ± 8,9 | 33 ± 9,1 | 0,15 |
| pressão capilar pulmonar (mmHG) | 26.9 ± 10,0 | 24.5 ± 7,7 | 24.9 ± 7,3 | 0,64 |
| gradiente transpulmonar (mmHg) | 12.9 ± 8,1 | 11,4 ± 4,9 | 7,8 ± 5,0 | 0,07 |
| Resistência vascular pulmonar (Uw) | 3,7 ± 2,2 | 2,8 ± 1,7 | 2,5 ± 1,9 | 0,1 |
| Resistência Pulmonar total (UW) | 12 ± 4,5 | 9.9 ± 3, 6 | 9.8 ± 3,4 | 0,25 | Pressão venosa central (MMHG) | 17,8 ± 3,1 | 10,4 ± 5,5 | 9.8 ± 6.3 | 0,02 |
| fevi% | 0,21 ± 0,6 | 0,23 ± 0,7 | 0, 19 ± 0,7 | 0,09 |
AP: artéria pulmonar; FEVI: fracção de ejeção do ventrículo esquerdo: UW: Unidades de madeira.
Os dados expressam média ± desvio padrão em (%).
Parâmetros de laboratório pré-operatórios
Os pacientes do grupo Intermacs 3- 4 apresentaram significativamente Figuras maiores de hemoglobina e hematócrito como pacientes de Intermacs 1 e Intermacs 2 grupos (Tabela 4). Por sua vez, o grupo Intermacs 1 apresentou figuras significativamente maiores de glutamato de oxalatotransaminase, glutamato de piruvatotransaminase e lactato de desidrogenase, bem como maiores figuras de creatinina plasmática e menor depuração da creatinina do que a InterMacs 2 e a Intermacs 3-4.
Tabela 4. Dados analíticos nos pacientes do estudo antes da cirurgia de transplante cardíaco de emergência.
| intermacs 1 ( n = 31) | intermacs 2 (n = 55) | intermacs 3-4 (n = 25) | p | hemoglobina (g / dl) | 10,8 ± 2,4 | 11.3 ± 2,3 | 12.7 ± 1,7 | 0,008 |
| hematócrito (%) | 31.6 ± 6,9 | 34,1 ± 6,8 | 37,9 ± 5.1 | 0,004 |
| bilirubin total (mg / dl) | 2,2 ± 2,1 | 1,8 ± 1,7 | 2,4 ± 1,7 | 0,45 |
| obtido (ui / l) | 1,337 ± 1,993 | 317 ± 1,011 | 165 ± 297 | 0,002 |
| GPT (UI / L) | 1,220 ± 2,403 | 205 ± 403 | 238 ± 558 | 0,006 | 238 ± 487 | 141 ± 172 | 93 ± 66 | 0,2 |
| ldh (ui / l) | 2.494 ± 1,968 | 1,209 ± 1,822 | 806 ± 550 | 0,002 |
| creatinina (mg / dl) | 2,3 ± 1,2 | 1,4 ± 0,5 | 1,3 ± 0,5 | |
| clining da creatinina (ml / min / m2) * | 49.1 ± 25.4 | 74,3 ± 31.3.3.8 | 77,7 ± 37, 2 | 0,001 |
| INTERMACS 1 (n = 31)
INTERMACS 2 (n = 55) INTERMACS 3-4 (n = 25) p |
||||
| Tiempo en Lista de espera formas de urgente (Dias) | 3.1 ± 2.3
3 ± 2,4 |
3,1 ± 2,5 | 0,96 | |
| Técnica biaauricular
2 (6,5) 3 (5,5) 2 (8,0) |
0,9 | |||
| edad del donante (anos) | 36,8 ± 13,6 | 34,9 ± 13,8 | 37,4 ± 13,0 | 0,7 |
| donante mujer
7 (22,6) 15 (27,3) 6 (24,0) |
0, 88 | |||
| cão donante fármacos vasoactivos
24 ( 77,4) 36 (65,5) |
0,047 | |||
| RCP donante | 0 (0,0) | 0,42 | ||
| Tiempo de isquemia (min)
213,2 ± 76,6 |
192,4 ± 78,0 | 218 ± 82,6 | 0, 31 | |
| Tiempo de CEC (min) | 143,4 ± 80,2 | 116,8 ± 24,1 | 0,06 | |
| Uso de óxido nítrico
9 ( 29,0) 18 (32,7) 9 (36,0) |
0,86 |
CEC: extracorpórea circulación; IMC: Indice de masa Corporal; RCP:. Cardiopulmonar reanimación
media expresan Los Datos ± de desviación estándar (%)
complicaciones postoperatorias
La incidencia de complicaciones Durante la hospitalización postoperatoria é en la muestra 1. La Figura de incidencia. Fracaso primario del injerto fue del 35,8% en el grupo INTERMACS 1, el 18% en el grupo INTERMACS 2 y el 12,0% en el grupo INTERMACS 3-4 (p = 0,03). La necesidad de terapia sustitución de fue renal del 48,4% en el grupo INTERMACS 1, 16,4% el en el grupo INTERMACS 2 y el 20,0% en el grupo INTERMACS 3 (p = 0,004). La incidencia de Infecciones postoperatorias fue del 51,6% en el grupo INTERMACS 1, 47,3% el en el grupo INTERMACS 2 y el 28% en el grupo INTERMACS 3, pero This la diferencia ou alcanzó significación Estatística (p = 0, 09). Las Infecciones postoperatorias se frecuentes Fueron la infección respiratoria (9 patients en el grupo INTERMACS 1; 12 en INTERMACS 2, 4 y en INTERMACS 3-4), la bacteriemia (7 patients en el grupo INTERMACS 1; 5 en INTERMACS 2, Y 2 en INTERMACS 4/3) y la do tracto urinário infección (1 Paciente en el grupo INTERMACS 1 3 y en el grupo INTERMACS 2). Durante el periodo postoperatorio ou é observaron estadísticamente significativas diferencias between los Três grupos en cuanto a la incidencia de Fracaso ventrículo aislado do Direito, sangrado Mayor, cirúrgica reintervención de agudo rechazo. La mortalidad intrahospitalaria cruzar el formas fue significativamente prefeito (p
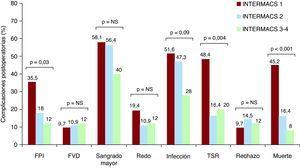
Figura 1. Incidência de complicaciones postoperatorias de los patients incluidos en el estudio FPI:. fracaso primario del injerto; FVD: fracaso aislado del derecho ventrículo; NS: diferencias ou significativas; Redo: quirúrgica reintervención; TSR :. Terapia de sustitución renal
supervivencia transversal trasplante el
un cruzamento seguimiento MEDIO de 4,5 ± 4,3 ANOS (Máximo ANOS 14,9), é observó una diferencia entre las estadísticamente significativa curvas de formas supervivencia transversais Grupos el de los Tres del estudio (log rank = 8,4; p = 0,015) (Figura 2A) mortalidad La cruda mortalidad Ajustada y la de los patients do Grupo 1 INTERMACS significativamente Fueron las mayores that de los patients do Grupo INTERMACS 2 (log rank = 5,1;. p = 0,023; Risco Relativo = 3,1; Intervalo de confianza del 95%, 1,4-6,8) y el grupo INTERMACS 3-4 (log rank = 6,1; p = 0,013; HR = 4; IC del 95%, 1,3-12,3). Ou é observaron significativas diferencias en cuanto um mortalidad Ajustada cruda y between patients los do Grupo INTERMACS 2 y el grupo INTERMACS 3-4 (log rank = 0,79; p = 0,37; HR = 1,3; IC del 95%, 0,4 -4). Mortalidad la Mayor de los patients do Grupo 1 INTERMACS é concentró en el iniciador de formas Ano el seguimiento transversais (Log Rank = 14,3; p = 0,01) (Figura 2B). Ou é observaron significativas diferencias entre los grupos en cuanto al largo plazo pronóstico para patients de los que sobrevivieron al iniciador el ano trasplante transversal (log rank = 0,83; p = 0,66) (Figura 2C). Las Causas de muerte é muestran en la Tabla 6.
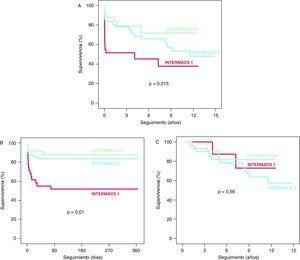
Figura 2. Supervivencia atravessar trasplante cardiaco el de los patients incluidos en el estudio. A. Seguimiento a plazo largo. B. Seguimiento Durante el iniciador el ano trasplante cruz. C. Seguimiento o largo plazo de los que sobrevivieron patients al iniciador el ano trasplante cruz.
6. Causas de Tabela de Los patients muerte del estudio en función del nivel INTERMACS en el que se encontraban antes del trasplante cardiaco urgente.
| de morte antes de 1 ano após o transplante | Causas da morte mais 1 ano após o transplante | |
| intermacs 1 (n = 31) | falha multissistema (n = 6) | Rejeição aguda (n = 1) |
| falha primária do enxerto (n = 5) | coronariaturapatia do enxerto (n = 1) | |
| infecção (n = 2) | ||
| outro (n = 2) | ||
| intermacs 2 (n = 55) | falha primária do enxerto (n = 4) | neoplasia (n = 9) |
| falha multissistema (n = 2) | infecção (n = 2) | |
| infecção (n = 2) | coronariano de graftporal (n = 1) | |
| outro (n = 1) | ||
| intermacs 3 (n = 25) | infecção (n = 2) | infecção (n = 1) |
| falha multisistêmica (n = 1) | outro (n = 2) |
discutido N
Os resultados do nosso estudo indicam que a escala Intermacs é uma ferramenta útil para estratificar o prognóstico pós-operatório de pacientes com IC avançado recebendo um TRC em uma situação urgente. Após o ajuste por potenciais fatores de confusão, a mortalidade após a TRC de pacientes pré-operatórios Intermacs 1 (choque cardiogênico crítico) foi cerca de 3 vezes maior do que o dos pacientes em situação intermacs 2 (deterioração clínica rápida apesar do inotrópico) e cerca de 4 vezes maior do que a de pacientes em situação Intermacs 3-4 (Nyha IV estável com ou sem inotrópico). Este resultado foi obtido à custa de uma maior mortalidade devido à falha de multiorgan e falha primária do enxerto durante o período pós-operatório imediato, sem diferenças significativas entre os grupos com relação à sobrevida a longo prazo dos pacientes que sobreviveram ao primeiro ano após o primeiro ano após o Trc. Nosso estudo não mostrou diferenças significativas na sobrevivência após o TRC entre os pacientes pré-operatórios Intermacs 2 e InterMacs 3-4.
A principal razão que explica o valor prognóstico da classificação do InterMacs em pacientes tratados com respostas urgentes de TRC Capacidade de estratificar precisamente a situação clínica e hemodinâmica do receptor antes da intervenção cirúrgica. Em nossa série, os pacientes que chegaram à TRC em situações intermacs 1 tiveram um grau maior de deterioração hemodinâmica do que os pacientes em Intermacs 2 ou 3-4 e com mais frequência necessitada de apoio circulatório mecânico pré-operatório e doses mais altas de aminas vasoactivas. Os pacientes na situação Intermacs 1 também apresentaram maior grau de disfunção de órgãos alvo, refletidos em uma necessidade maior de ventilação invasiva e piores parâmetros analíticos da função hepática e da função renal. Em nosso estudo, o perfil clínico típico de um paciente intermacs 1 é o de uma doença cardíaca isquêmica individual, com uma boa classe funcional prévia ou mesmo sem história prévia de IC, que apresenta um evento coronariano agudo com uma rápida evolução para o choque cardiogênico Dano de órgão alvo grave apesar das drogas vasoactivas em altas doses e apoio circulatório mecânico, enquanto o perfil intermacs 3-4 normalmente corresponde a um paciente com uma miocardiopatia dilatada idiopática já conhecida, com avançada sua história, na maioria dos casos já incluídos na eletiva Lista de espera do TRC, que apresenta um episódio de descompensação com preservação da função de órgão alvo e requer um menor grau de suporte hemodinâmico. O perfil Intermacs 2 representa uma situação clínica intermediária entre esses extremos. Este cenário é semelhante ao descrito em vários estudos anteriores em que a escala Intermacs foi usada para classificar pacientes com IC avançado recebendo um dispositivo de assistência ventricular4,5,6,7. Um fato interessante de nossa série é a maior frequência de infecção pré-operatória em pacientes do grupo Intermacs 1, que consideramos em relação à maior frequência de emprego de dispositivos invasivos. Deve-se lembrar que, embora a infecção controlada não seja considerada no momento presente, uma contra-indicação absoluta para o TRC8, essa comorbidade pode comprometer seriamente a evolução pós-operatória em alguns casos.
A maior mortalidade antecipada após os pacientes com TRC em O intermacs pré-operatório 1 é fortemente justificado por uma alta incidência de falha primária do enxerto. Esta condição, que implica um prognóstico vital de curto prazo muito baixo, tem sido considerado classicamente em relação aos fatores dependentes do doador, como a idade, a necessidade de apoio inotrópico ou o tempo de isquemia9.Em nossa série, não observamos diferenças significativas na idade, tempo de isquemia ou sexo de doadores empregados de acordo com a situação pré-operatória de intermacs do receptor. Além disso, embora a maior frequência de funcionários de doadores dependentes de drogas vasoativas no grupo Intermacs 1 possa ter contribuído para a alta incidência de fracasso primário do enxerto observado neste grupo, não parece ser o único motivo. Nos últimos anos, a descoberta dos bons resultados do TRC com doadores suboperais em receptores selecionados10 contribuiu para destacar a condição hemodinâmica pré-operatória do receptor como um fator determinante do risco de falha primária do enxerto. Assim, Segovia e AL11 observou uma associação significativa entre quatro variáveis dependentes do receptor (Diabetes mellitus, idade > 60 anos, necessidade de suporte inotrópico e pressão venosa central > 10 mmHg) e o risco dessa complicação. Os dois últimos fatores referem-se a uma má condição hemodinâmica pré-operatória do receptor, por isso as suas conclusões são congruentes com a nossa observação de uma alta incidência de fracasso primário de enxerto em pacientes que chegam à TRC em uma situação de choque cadiogênico crítico. Os pacientes intermacs 1 também apresentaram uma maior necessidade de terapia de substituição renal durante o período pós-operatório, que é justificado por sua pior função renal pré-operatória e a pior evolução da sua situação hemodinâmica após a intervenção cirúrgica.
a constatuação do mau Os resultados do CRT urgente em pacientes em situação pré-operatória Intermacs 1 visa reconsiderar sua gestão clínica. Em alguns casos, uma atitude razoável pode ser a implantação de um dispositivo de assistência ventricular de curto prazo como uma ponte para tomar uma decisão definitiva sobre a adequação da inclusão do paciente na lista de espera do TRC urgente. Nestas condições, a assistência ventricular pode facilitar a recuperação da função de órgão-alvo e contribuir para otimizar a condição pré-operatória do destinatário. Embora uma análise recente tenha mostrado um aumento significativo na mortalidade pós-operatória em pacientes que chegam à TRC com um dispositivo de assistência ventricular12, outros grupos obtiveram bons resultados com esta estratégia13,14. Embora a rápida disponibilidade de órgãos tenha levado historicamente a uma redução do uso de dispositivos de assistência ventricular na Espanha15, espera-se que a crescente redução no número de doadores envolva um importante impulso para este tipo de programas nos próximos anos. De qualquer forma, é importante lembrar que a tomada de decisões terapêuticas em pacientes de choque cardiogênico deve ser presidida em todos os momentos pela avaliação cuidadosa da potencial reversibilidade dos danos no órgão alvo, uma vez que é estabelecido tão irreversível, é provável que qualquer O esforço terapêutico é inútil (situação que alguns autores chamam o nível 0) da InterMacs. É possível, de fato, que a realização do TRC urgente em alguns pacientes em uma situação de falha de multiorgan irreversível condicionou a alta mortalidade observada no grupo Intermacs 1 de nosso estudo. Para uma ótima distribuição de doadores, seria interessante ter marcadores clínicos que se identificassem nessa população em alto risco o “ponto de sem retorno” do qual o TRC realiza uma mortalidade perioperatória inesquecível e, portanto, deve ser contraindicada. Por razões de tamanho da amostra, esta tarefa excede o objetivo de nossa pesquisa, mas pode ser um campo de trabalho interessante para futuros estudos multicêntricos.
A limitação mais importante de nosso estudo é o seu design retrospectivo, que pode ter condicionado alguns erros na atribuição do nível intermacs pré-operatório. Para a correta interpretação dos resultados, é necessário levar em conta a heterogeneidade da amostra e a variação dos critérios de seleção de candidatos à TRC urgente ao longo dos anos. Por outro lado, o tamanho reduzido da amostra não permitiu detectar como estatisticamente significantes algumas diferenças entre os grupos que podem ser clinicamente relevantes, conforme estabelecido na seção “Discussão”. Finalmente, o desenho da nossa análise não permite assegurar a validade externa de suas conclusões, que devem ser confirmadas em futuros registros multicêntricos de tamanho maior de amostra.
Conclusões
Com as limitações expostas, nosso trabalho indica que a escala Intermacs resulta da utilidade para estratificar o prognóstico pós-operatório de pacientes com IC avançado recebendo um TRC em uma situação urgente.Em nossa opinião, a alta mortalidade pós-operatória observada entre os pacientes que chegam à TRC urgente em situação de choque cardiogênico crítico visa a necessidade de repensar a estratégia terapêutica nesses casos e promover o desenvolvimento de programas de assistência ventricular. Na ausência desses resultados a serem confirmados em futuros registros multicêntricos, a escala Intermacs é postulada como uma ferramenta útil para otimizar a seleção de candidatos para o TRC urgente e a distribuição de doadores cardíacos em nosso ambiente e, portanto, suscetíveis a serem incorporados em O futuro próximo à prática clínica habitual dos profissionais com responsabilidade neste campo.
Conflito de juros
Nenhum.
Financiamento
Este trabalho foi parcialmente financiado pelo Instituto Nacional de Saúde Carlos III através de A National Cardiovascular Rede de Pesquisa (Recava).
Para todos os profissionais do Escritório de Transplant Coordenação e do hospital hospitalar programa de transplante cardíaco de uma coruña ao longo de seus 19 anos de história ( 1991-2010).
Recebido 14 de abril de 2010 Aceitou 24 de agosto de 2010