Introdução
Síndrome do Bypass intestinal sem o Bypass intestinal foi descrito por Jorizzo et al1 em 1983, que propôs o termo da síndrome da artrite associada à dermatosis a intestina Eles descreveram uma imagem clínica sobreposta a 20% dos pacientes submetidos a bypass intestinal, mas associados a outras doenças intestinais. A partir desta descrição original, apenas 8 casos desta síndrome foram publicados. Apresentamos 2 novos casos detectados em um estudo realizado em 139 pacientes com doença inflamatória intestinal e lesões de pele.
Descrição dos casos
uma mulher de 34 anos, sem história de interesse familiar e entre cuja história pessoal ele enfatizou ter sido diagnosticado 8 meses antes da doença de Crohn com afetação ileocolante da ligeira intensidade, que controlada com mesalazina, vitamina B12 e resyntiramine, provenientes de uma consulta pela aparência, desde semana atrás, em troncos e extremidades, de pequenas lesões avermelhadas, disseminadas e pruríticas, em cujo centro, em lazer, conteúdo líquido claro que ficou pustulosa em sua evolução. Essas lesões foram resolvidas espontaneamente com formação de sarna em 4-5 dias, enquanto novas lesões de características e evolução semelhantes estavam aparecendo. Alguns produziram hiperpigmentação residual quando resolvidos. O início da mesa coincidiu com um surto de atividade de sua doença de Crohn Light (índice de atividade Harvey de 5). O paciente referiu vários episódios anteriores e menos intensos, sempre coincidindo com surtos de sua doença.
Exploração dermatológica A presença foi observada, na parte inferior das costas, macuas e pápulas eritematóriase, bordas mal definidas, arredondadas, cuja Centro foram observados vesículas de conteúdo líquido claro e pústulas punctiformes (Fig. 1). Em ambas as pernas, com caráter bilateral e simétrico, pápulas excorientadas com crosta central hemorrágica e máculas hiperpigmentadas residuais foram observadas. Em nenhum momento, o paciente apresentou febre, artromicações ou envolvimento ocular.
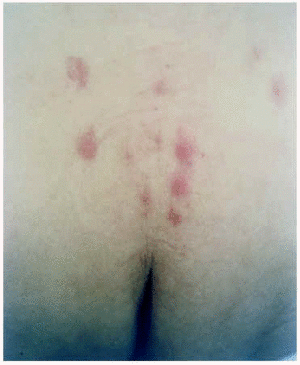
/ div>
fig. 1. – vesiculopustulatulatulatulats, na base eritematossematosa, na parte inferior das costas.
Estudo histológico de uma lesão clinicamente vesiculosa do tronco foi realizada, que mostrou, sob uma epiderme normal, edema discreto em dérmis papilares e superficiais, infiltrado inflamatório perivascular e difuso (Figura 2). Os referidos infiltrado foi formado por linfócitos, histiócitos e neutrófilos abundantes, com fenómenos de leukocytoclasty e edema endotelial sem observar sinais de vasculite (Figura 3).
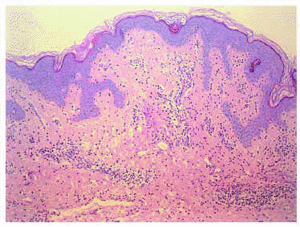
fig. Dois .– edema discreto em derme papilar com infiltrado inflamatório perivascular e difuso. A epiderme é respeitada. (Hematoxilina-eosina, x10.)
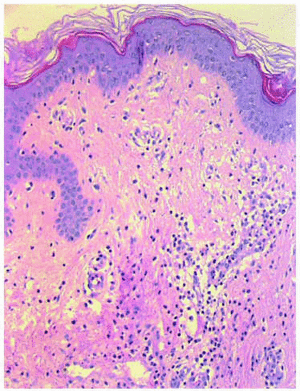
fig. 3- Infiltrado inflamatório misto, formado por linfócitos, histiócitos e neutrófilos abundantes com leucocitoclastia. (Hematoxilina-eosina, x20.)
O surto intestinal foi controlado com maior dose de mesalazina e com enemas corticosteróides, e os sintomas cutâneos foram resolvidos em paralelo.
caso 2
uma mulher de 41 anos sem histórico familiar de interesse e entre cuja história pessoal ela enfatizou ter sido diagnosticada por ano antes da pancolite ulcerativa, para a qual ele realizou enemas de 5 alças e corticóides, ele consultou pela aparência Nos coxas por 15 dias, de pequenas lesões disseminadas, apostas e pruríticas, que em sua evolução ficou pústula. A aparência dessas lesões coincidira com a retirada do tratamento com corticosteróides orais realizada por um surto anterior de sua doença inflamatória intestinal, produzindo uma reativação de atividade intestinal (índice de atividade do tricove de 15). O paciente estava se referindo a episódios anteriores semelhantes, que precederam em 1-2 dias ao seu surto de atividade intestinal, e que foram resolvidos com o controle do surto. A exploração foi observada a presença em ambas as coxas, com caráter bilateral e tendência simétrica, de vesículas de conteúdo líquido claro e pústulas, isoladas, de 2-5 mm de diâmetro que assentiu em uma base eritemedoedEEDEEDEEDOED Eu apresentei febrifique e difuso artromialgias, sem sinais de artrite ou envolvimento ocular.
A biópsia cutânea de uma das lesões mostrou um edema intenso na derme papilar e uma densa infiltrada inflamatória perivascular e intersticial em toda a espessura do Dermis (Fig.4), formado por linfócitos, histiócitos e neutrófilos abundantes. Eles também observaram fenômenos de leucocifllastia e edema de células endoteliais, sem outros sinais de vasculite. A epiderme foi respeitada (Fig. 5).
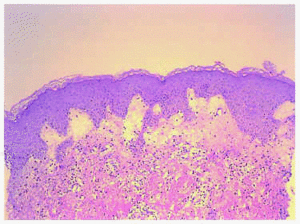
FIG. 4. – edema intenso em derme papilar e infiltrado denso infiltrado inflamatório perivascular e intersticial, ao longo da espessura da derme, sob uma epiderme normal. (Hematoxilin-eosin, x10.)
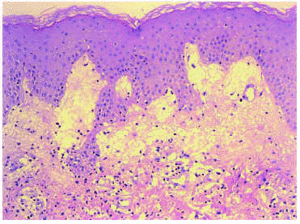
fig. 5 .– edema intenso na derme papilar com infiltrado inflamatório misto com neutrófilos abundantes e leucociflastia sem sinais de vasculite. (Hematoxilina-eosina, x20.)
O surto de atividade intestinal foi controlado com corticosteróides orais (prednisona 1 mg / kg / dia em padrão descendente), e a pele e as lesões articulares foram resolvidas em paralelo. / P>
Discussão
Intestinal Bypass Syndrome sem bypass intestinal, ou síndrome de dermatosis-artrite, foi descrito associado com diferentes doenças intestinais, como úlceras gastroduodenais, adesões intestinais secundárias à cirurgia abdominal prévia ou doença intestinal inflamatório. Clinicamente, é caracterizado pelo aparecimento de troncos e extremidades das máculas eritematosas, menos de 1 cm de diâmetro, que avança para a formação de pápulas eritemas de bordas mal definidas, com formação de vesículas e pústulas centrais em 24-48 h. As lesões persistem por 2-8 dias e geralmente recorrem por 1-6 semanas. Geralmente é acompanhado por um pseudogipal Foto2. Até agora, apenas 8 casos foram descritos como uma síndrome do bypass intestinal sem intestinal bypass1-3. Outros casos foram publicados como síndrome Sweet2, erupção vesiculosa associada à doença inflamatória intestinal4 ou pioderma gangrenosa abortada5.
histologicamente, a síndrome do bypass intestinal sem bypass está incluída dentro da dermatose neutrofílica. É caracterizado pela presença de uma epiderme respeitada, um infiltrado inflamatório misto denso com a presença de numerosos neutrófilos em derme e edema em derme papilar. Pode haver fenômenos de leucocitoclásia, mas sem necrose fibrinóide dos vasos1,2. A superposição observada clinicamente e / ou histologicamente entre as várias dermatose neutrofílica, bem como a sua aparência simultânea ou consecutiva, levou alguns autores a considerar a termo dermatose neutrofílica como uma entidade nasológica individualizada com diferentes apresentações clínicas6.7.
Dos 8 casos descritos, apenas três foram associados à doença inflamatória intestinal, tanto da doença de Crohn quanto da colite ulcerativa. Foram 3 mulheres, que coincidiam com um surto intestinal, apresentaram lesões vesiculosamente em uma base eritematosa. Dois casos foram acompanhados por eritema nua. Ao todo, a resolução das lesões da pele ocorreu após o controle do surto intestinal com corticosteróides sistêmicos. A histologia era semelhante à síndrome Sweet1,3. O’Laughlin e Perry5 também descreveram outros 2 pacientes, um homem e uma mulher, afetados pela colite ulcerativa, que apresentaram um quadro clínico semelhante, coincidindo com exacerbações de colite ulcerativa, que interpretou como uma forma de aborto de pioderma gangênua. A associação com surtos da doença inflamatória intestinal é refletida na classificação do Gregory e da HO8, incluindo a síndrome do bypass intestinal sem desvio intestinal dentro das manifestações reativas de doença intestinal inflamatória. Nos dois casos descritos por nós, esta associação também é observada com os surtos de atividade intestinal.
Os principais diagnósticos diferenciais da síndrome do bypass intestinal sem desvio intestinal na doença inflamatória do intestino são a síndrome do doce e a erupção vesiculous da doença inflamatória intestinal, ambos incluídos no grupo de dermatose neutrofílica. O diagnóstico diferencial contra a síndrome doce é realizado de acordo com os critérios clínicos, desde histologicamente, são indistinguíveis. A síndrome doce difere pela presença nela de placas maiores e superfície pseudovesicular de predominância na parte alta do tronco e das extremidades superiores1,2. O diagnóstico diferencial contra a erupção da vesiculação associada à doença intestinal inflamatória é fundamentalmente histológico, uma vez que clinicamente são muito semelhantes e caracteriza-se pela presença de pústulas intraepiderérmicas ou substancias de neutrófilos com infiltrados inflamatórios mistos em dermis9.10.Outros diagnósticos diferenciais são a doença de Behçet, meningocococemia disseminada, endocardite bacteriana subagudo, candidíase sistêmica, vasculite leucocitoclástica, pioderma gangrenosa e vasculite piors primária idiopática1,2,5,11.
ele acredita que sua etiopatogênese é devido a supercrescimento bacteriano na luz intestinal com a passagem de antígenos Pepidoglucan para a circulação sanguínea e imunocomplexos circulantes que seriam depositados nas paredes vasculares, produzindo quimiotaxis neutrófílicas12. Devido a este tratamento de vegetação bacteriana, foi defendido com antibióticos sistêmicos, fundamentalmente ciprofloxacina e trimetoprim-sulfametoxazol, desde além da sua capacidade bactericida, inibiriam a quimiotaxia de neutrófilos. Até considerou que a resposta aos antibióticos seria um critério diagnóstico diferencial dessa entidade contra a síndrome do doce, que pelo contrário responderia ao corticoides2. No entanto, os casos descritos associados à doença inflamatória intestinal foram controlados com corticosteróides sistêmicos, provavelmente porque estes são o tratamento de escolha do surto intestinal13.
Queremos enfatizar que esses dois casos descritos foram diagnosticados entre 139 pacientes Com doença intestinal inflamatória e lesões de pele, que representa 1,43% dos pacientes (dados não publicados). Dada esta freqüência observada em nosso estudo, acreditamos que é uma imagem infradiagnóstica, que também deve ser avaliada como um preditor de surtos de atividade intestinal. Acreditamos que, embora, em alguns casos, a superposição clínica e / ou histológica seja observada das lesões na dermatose neutrófílica, em outros, como os dois descritos por nós, um diagnóstico mais específico pode ser alcançado e marcado a síndrome de bypass livre sem bypass.