glicose / insulina para uma glicose de sobrecarga em indivíduos com risco de diabetes tipo 2.
Elena Ryder, Maria Esther Gómez, Virginia Fernández, Gilberto Fields, Marina Luz Morales, Humberto Valbuena e Xiomara Raleigh.
Instituto de pesquisa clínica “Dr. Américo Negrette “, Faculdade de Medicina, Universidade de Zulia, Maracaibo, Venezuela.
Resumo.
Para determinar o efeito de certos fatores de risco para diabetes tipo 2, como história familiar, obesidade e dislipidemias, na resposta glicêmica e de insulina a uma sobrecarga de glicose, 135 indivíduos foram estudados (77 mulheres e 58 Homens) em idades de 20 e 68 anos, com glicemias basais inferiores a 110 mg / dl, mas considerados riscos para diabetes tipo 2 para apresentar um ou mais dos fatores acima mencionados. Descobrimos que a presença de tais fatores de risco não afetaram a resposta glicêmica em qualquer caso, no entanto, tanto as concentrações basais de insulina, bem como a resposta pós-cirúrgica afetada pela obesidade, tanto em homens como em mulheres, em forma de p < 0,0001) concentrações de insulina. A presença de liberipidemia levantada significativamente (p < 0,002) Concentrações de linha de base e resposta de insulina apenas em homens. Quando a coexistência da história familiar do diabetes tipo 2 e a obesidade estava presente, os indivíduos mostraram uma diminuição significativa (p < 0,002) dos valores basais e da resposta à insulina. Concluímos que, sem alterar a resposta glicêmica, a presença de um fator de risco como obesidade, dislipidemia ou história familiar de diabetes leva à hiperinsulinemia basal e estimulada pela glicose, enquanto a coexistência da obesidade e a história da família produz um déficit na secreção de insulina. / p>
Palavras-chave: Resposta Glucose-insulina, obesidade, diabetes fundo, hiperinsulinemia, dislipidemia.
Resposta de glicose-insulina a um desafio de glicose em indivíduos em risco de diabetes tipo 2.
resumo.
Com o objetivo de deter como certos fatores de risco para diabetes tipo 2, como a história familiar de diabetes, obesidade e dislipidemia, afetam a resposta da insulina da glicose a um desafio de glicose, 135 indivíduos (77 mulheres e 58) Homens foram estudados. Suas idades variaram de 20 a 68 anos, seus valores glicêmicos basais eram inferiores a 110 mg / dl, mas estavam considerando o risco de diabetes devido à presença de um ou mais desses fatores. Descobrimos que o Besence desses fatores de risco não afetaram a resposta glicêmica em qualquer caso. No entanto, os níveis de insulina basal, bem como os valores de pós-desafio foram espantados significativamente (p < 0.0001) pela presença de obesidade em homens. A dislipidemia aumentou os valores da insulina da glicose basal e do pós apenas em homens (p < 0,002). A coexistência da obesidade e da história familiar de diabetes provocou uma diminuição nos níveis de insulina basal, bem na resposta da insulina à glicose. Concluímos que, sem alteração da resposta glicêmica, a presença de fatores de risco como obesidade, deslipidemia ou história familiar de diabetes leva à hiperinsulinemia basal, bem como a glicose estimulou a hiperinsulinemia, porém a coexistência da obesidade e a história da família do diabetes, é responsável Para déficit na secreção de insulina pelo pâncreas.
palavras-chave: resposta da insulina da glicose, obesidade, história familiar de diabetes, hiperinsulinemia, deslipidemia.
recebido: 30-05-2001. Aceito: 02-10-2001.
Introdução
O critério de diagnóstico que foi feito para diabetes mellitus tipo 2 de acordo com o grupo nacional de dados do diabetes ou que foi modificado nos últimos anos. Estes critérios revisados são: a) sintomas de diabetes, como poliúria, polidipsia e perda de peso inexplicável, além de uma concentração de glicose plasmática casual superior a 200 mg / dL (11,1 mmol / l); b) Concentração de glicose em jejum de pelo menos 8 horas iguais ou superiores a 126 mg / dl (7,0 mmol / L) e C) A 2 H glicemia após um teste de sobrecarga de glicose (75 g dissolvido em água) superior a 200 mg / dL (11,1 mmol / l) (1).
Por outro lado, em estudos epidemiológicos, a estimativa da prevalência de diabetes e sua incidência deve basear-se numa amostra de glicose de jejum igual ou superior a 126 mg / dL (7,0 mmol / l). Esta recomendação é feita para facilitar o trabalho de campo, particularmente quando um teste de sobrecarga de glicose oral é difícil de executar.No entanto, esta abordagem levaria a uma subestimação da prevalência a que seria obtida se o teste de sobrecarga de glicose de plasma de jejum e a sobrecarga de glicose oral (1) forem combinados.
Os especialistas também reconhecem um grupo intermediário de assuntos, cujas concentrações de glicose, embora não atinjam o critério para diabetes, são, no entanto, muito altas para serem consideradas normais. Este grupo seria, aqueles que têm uma glicose de jejum superior a 110 mg / dl (6,1 mmol / l), mas menos de 126 mg / dl, a que seriam considerados como glicose basal alterados e, se às 2 horas depois de um oral. Os valores de glicemia de teste de sobrecarga de glicose são iguais ou superiores a 140 mg / dL, mas sob 200 mg / dl seriam considerados como teste alterado de sobrecarga de glicose.
Por outro lado, diabetes tipo 2 em uma alta porcentagem de casos com resistência à insulina (IR), que é caracterizada por um estado de hiperinsulinemia compensatória. No entanto, à medida que a tabela progride, há um déficit na secreção de insulina, como nos casos conhecidos como LADA (diabetes tardio de autommunidade do adulto).
Também é conhecido, que certas situações metabólicas são capazes de alterar a resposta de insulina, devido à presença do estado de resistência à insulina, como na obesidade ou quando há uma alteração da célula beta que leva a uma produção de insulina inferior, como é o caso das dislipidemias.
Portanto, além das determinações de glicemia durante um teste de sobrecarga de glicose, é conveniente medir as concentrações de insulina para conhecer o estado de secreção de células beta através da resposta da insulina à sobrecarga da glicose.
Estudos anteriores realizados em nosso laboratório mostraram que os membros da família da origem hispânica apresentaram, de forma inicial, alterações de vários parâmetros considerados riscos para diabetes tipo 2, como hiperinsulinemia, obesidade, dislipidemia e alterações de pressão arterial ( dois).
Por esta razão, propostas neste estudo, determinamos as características das respostas glicêmicas e de insulina a uma sobrecarga de glicose em indivíduos com risco de diabetes tipo 2, como estariam familiarizados com diabéticos tipo 2, obesos e dislipidêmica, para saber como esses fatores de risco modificam essa resposta.
Amostra e métodos
135 indivíduos foram estudados (77 mulheres e 58 homens) entre 20 e 68, e glicemia basal inferior a 110 mg / dl, mas considerados riscos para o tipo 2 Diabetes, isto é: parentes no primeiro grau de diabéticos tipo 2, dislipidemia e / ou obesidade que participaram de um centro de referência de doença metabólica, como a seção de bioquímica, do Instituto de Pesquisa Clínica, da Faculdade de Medicina, da Universidade de Zulia, em Maracaibo, Venezuela. Aqueles indivíduos que apresentaram algumas das seguintes alterações foram considerados dislipidemiáticos: números totais de colesterol > 200 mg / dl, tg > 150 mg / dl , HDL-C < 35mg / dl para homens ou < 45 mg / dl para mulheres (3) e foi considerado obesidade um IMC > 25 kg / m2.
Todos os indivíduos após uma rápida de 10-12 horas, foram submetidos a uma sobrecarga de glicose oral com a ingestão de 75 g de glicose (glicolab, Venezuela) em 300 ml de água, mediante extração de um sangue basal Amostra em que a glicose, insulina e perfil lipídico foi determinada no soro. As amostras de sangue foram então tomadas em 30, 60 e 120 min., Após a ingestão de glicose, para determinar a glicemia e a insulina no soro.
Para a determinação da glicemia e do perfil lipídico, foram utilizados métodos comerciais de humanos humanos (GMBH humano, Alemanha) e para a determinação da insulina, a radioimunoisis na fase sólida de produtos diagnósticos (DPC).
Análise estatística
para o aluno “T” para dados não pareados e para associações, o teste de correlação de Pearson, utilizando o programa estatístico, a extremidade 3.0
Resultados
As características físicas das mulheres e homens em estudo são descritas na Tabela I. A idade média foi de cerca de 40 anos e o IMC em 32 kg / m2, não há diferença entre os dois grupos.
Classificando-os em obesos aqueles com IMC > 25 kg / m2 e não obesidade se o seu IMC foi de £ 25 kg / m2 as características físicas resultam na tabela II . 81,8% (63/77) das mulheres e 86,2% (50/58) dos homens eram obesos.O grupo de mulheres obesas tinham uma idade média maior do que a de não obesidade, embora essa diferença não fosse estatisticamente significativa, enquanto em homens obesos a idade média era menor, mas igualmente não significativa.
tabela i
características físicas da população em estudo
|
mulheres |
Homens |
p |
|||
|
n |
36.8 ± 11.2 (20-66) |
40.3 ± 11.2 (23 – 68) |
ns |
||
|
imc (kg / m2) |
32.2 ± 8,5 (17,3 – 51,6) |
31,8 ± 6, 4 (22,2 – 54,6) |
ns |
t estudante para dados inigualáveis. Programa Estatístico Distância 3.0. No paradiseis, a gama é mostrada.
A glicemia basal e a insulina e a resposta da insulina-insulina, obtidas em indivíduos de acordo com esta classificação de seu IMC, são apresentadas na Fig. 1. Em mulheres, não foram as diferenças significativas observado entre a resposta glicêmica de obesos em comparação com não obesos; Enquanto, no último, a resposta de insulina foi significativamente maior.
Assim, os valores da glicemia basal variaram entre 62 e 106 mg / dl (83,07 ± 13,26 mg / dl) em não obesos e 64 e 110 mg / dl (84,0 ± 11,08) No obeso. Neste último, os números foram alcançados na resposta glicêmica, acima de 200 mg / dl em 3 casos (0,02%), sendo suas glicemias basais de 94, 103 e 108 mg / dl. A concentração média de insulina basal para não obesas foi de 10,0 ± 4,76 μU / ml (intervalo = 3,56 a 19,5 μU / ml) e para o obeso de 19,7 ± 21,9 μU / ml (intervalo = 2,9 a 168 μU / ml), resultando estatisticamente diferente (p < 0,001). 14,3% da fina e 50,8% das obeses apresentaram concentrações de insulina basal superior a 14 μU / ml, limite estabelecido em nosso laboratório como basal normal.
tabela II
classificação de indivíduos de acordo com o índice de massa corporal
|
variável |
mulheres / p> |
td |
||
|
imc £ 25 |
IMC > 25 |
IMC £ 25 |
IMC > |
|
|
n |
||||
|
idade (anos) |
33.4 ± 9,8 |
37,5 ± 11.4 |
46, 2 ± 18,3 |
39,3 ± 9.5 |
|
imc (kg / m2) |
21,9 ± 2,4 |
34.9 ± 6.5 |
4,1 ± 1,1 |
33.1 ± 6,0 |
t estudante para dados inigualáveis. Programa Estatístico Distância 3.0.
IMC: Índice de massa corporal.

Na resposta da insulina da glicose dos homens (fig. 1), semelhante às mulheres, nenhuma diferença significativa foi observada na glicemia basal nem no resposta glicêmica entre obeso e não obesa; Em contraste, a insulina basal e a resposta de insulina eram visivelmente maiores em obesos. As figuras de glicemia basal de não obesos foram 82,6 ± 10,6 mg / dl (intervalo = 66 a 96 mg / dL) e 89,4 ± 8,4 mg / dl (intervalo 72 a 108 mg / dL) para obeso (NS). Em 5/50 obesos (10%) figuras foram obtidos acima de 200 mg / dl na resposta glicêmica, e neles os números basais foram 91, 95, 96.104 e 105 mg / dl.
A média das concentrações de insulina de linha de base para homens não obesos foi de 9,4 ± 3,9 μU / ml (intervalo = 4,5 a 16,5 μU / ml) e para obesos, 22,6 ± 16,3 μU / ml (intervalo = 4,5 a 77,5 μU / ml) (p < 0.0001). A porcentagem de indivíduos acima do limite superior da linha de base de 14 μU / ml foi de 62% (31/50) em obesos e 12,5% (1/8) em não obesos.
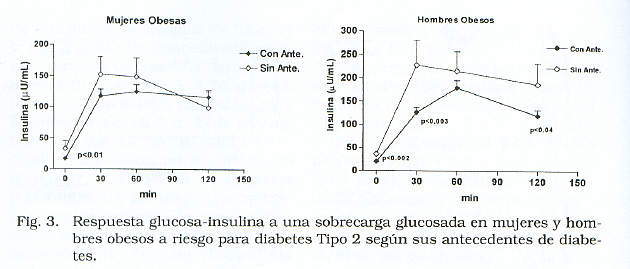
Quando eles foram classificados pela presença ou ausência de um histórico do diabetes tipo 2 (Tabela III), descobrimos que o antecedente estava presente em 84,4% (65/77) de mulheres e 82,7% (48 / 58) dos homens. As mulheres sem histórico de diabetes tipo 2 apresentavam um IMC significativamente maior do que aqueles que tinham uma história.Nos homens, embora também fosse superior, o IMC naqueles que não tinham experiência, isso não era estatisticamente significante.
O padrão de resposta à glicose-insulina, de acordo com a presença ou não-fundo (Figura 2), foi caracterizado por uma resposta glicêmica muito semelhante, tanto em homens quanto em mulheres com e sem antecedentes. No entanto, a resposta de insulina foi maior no grupo de homens e mulheres com antecedentes. Assim, a insulina basal média em mulheres com uma história foi de 15,2 μU / ml (intervalo = 2,9 a 59) e sem história de 33,07 μU / ml (intervalo = 4,1 a 168), enquanto isso entre os homens o valor médio foi de 17,64 μU / ml (intervalo = 4,5 a 77) Para aqueles que tiveram uma história do diabetes tipo 2 e para aqueles que não tinham experiência, 36,0 μU / ml (intervalo = 8,5 a 70).
tabela III Características dos indivíduos classificados de acordo com sua história do diabetes tipo 2
|
variável |
mulheres / p> |
p |
homens |
p |
||
|
sem Background |
com
|
sem
|
com Background |
|||
|
x ± de |
x ± ± de |
x ± de |
x ± ± de |
|||
|
n |
||||||
|
idade (anos) |
37,4 ± 11,1 |
ns |
35.7 ± 7,8 |
41.2 ± 11.6 |
ns |
|
|
imc (kg / m2) |
39.1 ± 8,5 |
30.9 ± 7,9 |
0,0001 |
34.8 ± 5,0 |
31.2 ± 6.5 |
ns |
t estudante para dados inigualáveis. Programa estatístico Distância 3.0.
Ao separar o grupo de mulheres e homens obesas e classificá-las à medida que apresentavam ou a história não familiar do diabetes tipo 2 (Figura 3), para ver se houve um efeito adicional de o fator genético no fator obesidade; Observou-se que aqueles que tiveram uma história de diabetes tipo 2, mostraram não apenas concentrações inferiores de insulina basal, mas a resposta de insulina também foi menor, especialmente em homens, onde a diferença era altamente significativa, o que indicaria que o fator genético Na presença de obesidade pode estar causando um déficit na secreção de insulina. A análise de correlação de Pearson mostrou que neste grupo de obesos, entre homens e mulheres, os valores de insulina não estavam associados ao IMC.
Em relação à presença de alterações lipídicas, descobrimos que 79,2% (61/77) das mulheres tinham alterações lipídicas, enquanto apenas 20,8% (16/77) não mostraram. No caso dos homens, a proporção foi semelhante, 81% (47/58) tinha alterações enquanto 18,96% (11/58) não o apresentavam.
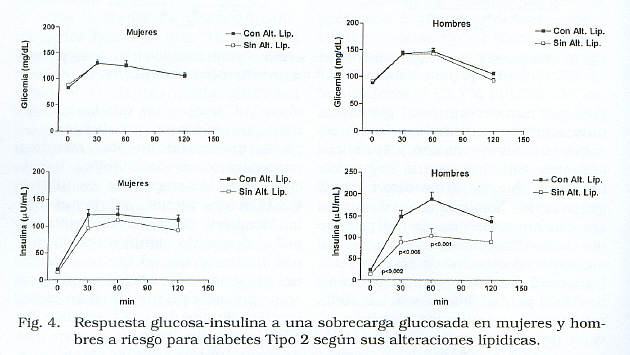
A presença de alterações lipídicas não afetaram a resposta glicêmica ou a insulina nas mulheres, nem a resposta glicêmica em homens, enquanto Neste último, a resposta de insulina foi significativamente maior, ambas com base nos valores basais e em 30 e 60 min (Fig. 4). As figuras basais de insulina em homens sem alterações lipídicas foram 13,15 μ1 de 1,7 μU / ml (intervalo: 4,5 a 27), enquanto que em que se apresentaram foi 22,5 ± 2,4 (intervalo: 4,5 a 77) (p < 0,002).
discussão
Os estudos realizados por Lillioja et al (4) em índios Pima, que têm um fundo genético para a obesidade, mostrou que a intolerância à glicose observada nestes indivíduos obesos foi principalmente devido à redução um Na ação periférica da insulina, enquanto a função secreta do pâncreas era normal, no entanto esta situação pode iniciar um ciclo que leva a um déficit na resposta das células beta e à consequente aparência do diabetes.
Por outro lado, desde 1990, o Grupo Kahn no Joslin Diabetes Center (5) estabeleceu que uma ou mesmo duas décadas antes de diabetes é diagnosticado, digite 2 já é observado na família de diabéticos uma capacidade reduzida de consumo de glicose, acompanhado de hiperinsulinemia, sugerindo um defeito primário na resposta do tecido periférico para insulina e glicose, e não na célula beta.
No entanto, em 1995, Pimenta et al (6) em um estudo realizado em indivíduos de origem europeia, parentes no primeiro grau de diabéticos tipo 2, concluem que é uma disfunção de células beta de lesão genética primária No diabetes tipo 2 e não alteração na sensibilidade à insulina. Eles discutem os resultados do Kahn e atribuem estes à presença de obesidade no grupo estudado; Assim, dizem que a resistência à insulina não está diretamente relacionada ao desenvolvimento do diabetes em si, mas é uma consequência da obesidade.
Neste estudo, apesar do tratamento de indivíduos com o risco de diabetes tipo 2, nenhum caso foi encontrado com intolerância à glicose, provavelmente porque foi dividido a partir de indivíduos com valores de glucose basais dentro do intervalo normal, ou seja, abaixo de 110 mg / dl.
E se fosse notável foi a presença de hiperinsulinemia nas respostas à sobrecarga de glicose. Este hiperinsulinemia foi mais associado com a presença de obesidade em homens e mulheres, no entanto, quando a obesidade e um historial de diabetes Tipo 2 foi combinada, ambos os valores basais de insulina e a resposta de insulina eram menores, o que indica que, em indivíduos em que estes dois factores de risco são sobrepostos, um déficit é observado em secreção de insulina.
Eriksson et al (7) quando se tenta identificar defeitos metabólicos precoce em indivíduos de risco para o diabetes tipo 2, que concluiu que, embora a resistência à insulina, obviamente precede deficiência de insulina, não pode ser dito que conduz insulina -resistência Para a deficiência de insulina, mas em qualquer caso, uma alteração da tolerância à glicose se desenvolve antes que o papel da célula beta seja alterado.
Neste trabalho, descobriu-se que um déficit pode ser observado na secreção de insulina, sem alterar a resposta glicêmica, provavelmente devido à sobreposição de fatores de risco. Assim, estes resultados suportam a consideração de Elbein et ai (8) que os indivíduos com uma predisposição genética para a diabetes mostram uma resposta compensatória reduzida a partir da célula beta para a sensibilidade reduzida à insulina associada à obesidade e, assim propomos que esta compensação alterado pode ser uma de as manifestações do defeito genético em indivíduos suscetíveis. Essa descoberta ajuda a explicar o efeito multiplicador da história da família e da obesidade no risco de diabetes.
Em um estudo realizado por Grill et al. (9) Verificou-se que em indivíduos com diabetes tipo 2, a presença de história familiar de diabetes foi associada à diminuição da secreção de insulina, em vez de resistência à insulina. Esses resultados são compatíveis com um papel mais importante em uma baixa descarga de insulina na influência diabetogênica de uma história familiar de diabetes em homens de meia-idade (35-54 anos) na Suécia. Eles concluem dizendo que o alto risco de diabetes apresentado pelos indivíduos da meia-idade, com a história da família e a obesidade, torna imperativo que eles sejam identificados na população geral para uma intervenção terapêutica.
Do mesmo modo, Fernández-Castañer et al (10) tinha sugerido, por estudos realizados com os parentes em primeiro grau de diabéticos tipo 2, que a disfunção das células beta é o factor-chave para o aparecimento e progressão da diabetes
Edelstein et al. (11) analisaram vários estudos prospectivos e descobrimos que a incidência de diabetes tipo 2 aumenta ligeiramente com o aumento de glicose basal entre 5,2 e 6 mmol / l (83 mg / dl a 96 mg / dl), mas em forma muito proeminente por passagem para a última quartil de 6,1 para 7,7 mmol / L (96,2 a 123 mg / dl), enquanto um aumento linear na incidência é observado com a glicemia de 2 h entre 7,8 mmol / L e 11 mmol / L, isto é, entre 140 e 198 mg / dl.
Em um trabalho feito com o objetivo de comparar o comportamento da glicemia basal e o teste de sobrecarga de glicose como físico para diabetes em pacientes obesos, Mannucci et al. (12) Conclua que um glicemia basal de 7,0 mmol / l não mostra sensibilidade suficiente para o fisioquid de diabetes em indivíduos obesos, enquanto jejuando 6 mmol / l figuras, se tiver uma sensibilidade satisfatória; No entanto, não é para diagnosticar a intolerância, pois, segundo elas, a alteração da glicemia basal tem características fisiopatológicas que não a intolerância da glicose e não podem ser assumidas que tem o mesmo valor prognóstico do que a intolerância.
Tem sido descrito que os estados de intolerância da glicose subclínica estão associados a 42-77% maior risco de mortalidade de todos os tipos (13) e de 15 a 54% maior risco de doença cardiovascular. Desde 1990, doze estudos epidemiológicos que relacionam a tolerância à glicose com a mortalidade foram realizadas. Todos mostram um gradiente de mortalidade consistente através das categorias de piorar a intolerância. Outros estudos também mostraram um aumento do risco de morte por altos níveis de glicose a 2 h (13).
Neste estudo, embora não houvesse nenhum caso com figuras basais de glicemia maiores que 110 mg / dl havia 20 indivíduos (10/58 homens = 17,2% e 10/77 mulheres = 13%) com figuras acima de 96 mg / dl, mas apenas 9% entre mulheres e 5,2% entre homens com figuras superiores a 140 mg / dl a 2 h após a sobrecarga, embora nenhum exceda 198 mg / dl. No entanto, em 10% dos homens obesos e apenas 0,02% das mulheres obesas foram obtidas figuras superiores a 200 mg / dl, mas a 30 ou 60 min, o que de acordo com as novas condições da associação American Diabetes não pode ser considerada anormal. Por esta razão, podemos concluir que os números da glicemia não foram alterados em nossa população em risco.
Em relação aos valores de insulina, os valores da linha de base foram encontrados em um intervalo entre 2,9 a 168 μU / ml em mulheres (dependendo dos fatores de risco associados) com uma média de 17, 9 ± 2,3 μU / ml e entre Os homens, o intervalo foi de 4,5 a 77,5 μU / ml, com média de 20,8 ± 2,0 μU / ml. Se compararmos esses números com os obtidos no Programa de Prevenção de Diabetes (DPP) (14) para a população hispânica da América do Norte, semelhante em termos de idade, IMC e história familiar de diabetes, observamos que nossos números são semelhantes aos obtidos por eles entre as mulheres, uma vez que a insulina basal média para hispânicos nesse estudo foi de 168 pmol / l (28 μU / ml) com um intervalo de 32,4 a 720 pmol / l (5,4 a 120 μU / ml) enquanto para os homens o DPP Os números são bastante maiores: 178 pmol / l (29,6 μU / ml) em média, com um intervalo de 42,6 a 1,104 pmol / l (7.1-184 μU / ml).
O estudo de botnia (15) descobriu que aproximadamente 10% das curvas de tolerância de glicose individuais apresentaram síndrome metabólica, sendo mais frequente em homens do que em mulheres (15 vs 10%). Eles também descobriram que o risco de doença coronariana aumentou três vezes em indivíduos com esta síndrome (obesidade, dislipidemia, hipertensão e microalbuminúria), bem como a mortalidade da doença cardiovascular. Em comparação com assuntos sem síndrome metabólica, mortalidade total (18 vs. 4,6, p < 0.001) e mortalidade cardiovascular (12 vs 2.2, p < 0,001) foram aumentados em indivíduos com síndrome. Neste estudo, a dislipidemia foi significativamente associada à doença coronariana, mas particularmente em diabéticos.
Por outro lado, Haffner et al (16), analisando a conversão para diabetes tipo 2 de indivíduos com resistência à insulina, deficiência de insulina ou ambos, descobrindo que as alterações aterogênicas foram observadas principalmente naquelas com insulina Resistência, conforme recomendado que as estratégias para impedir a diabetes tipo 2 devem se concentrar na intervenção sensibilização insulitária e não à intervenção que aumentam a secreção de insulina, devido aos seus efeitos potenciais no risco cardiovascular.
Em nosso estudo, embora os números da glicose basal estivessem dentro dos limites normais, bem como respostas glicêmicas, a alta porcentagem do diabetes tipo 2 (~ 83%), de alterações lipídicas (~ 80%), de Obesidade (~ 85%) e hiperinsulinemia basal e pós-carga, coloque este grupo de indivíduos em alto risco, especialmente a população masculina.
Reconhecimentos
para o Conselho para o desenvolvimento científico e humanista da Universidade de Zulia e da Venezuela para o seu apoio financeiro.
Referências bibliográficas
1.Relatório da Comissão Especialista sobre o diagnóstico e classificação do diabetes mellitus. Cuidado de diabetes, 2000; 23 (sup 1): S4-S19.
2. Florez H., Ryder E., Campos G., Fernandez V., Morales L.M., Valbuena H., Rincón E., Gomez M.e., Raleigh X.: Mulheres Parentes de pacientes hispânicos com diabetes tipo são mais propensos a exibir distúrbios metabólicos. Investir Clin 1999; 40 (2): 127-142.
3. Consenso Venezolano de Lípidos. Bureau de informação lipídica internacional. Capítulo Venezuela. Parke Davis, 2000. PP 1-39.
4. Lillioja S., Mott D.M., Howard B.v., Bennett P.H., Yki-Jarvinen H., Freymond D., Nyomba B.L., Zurlo F., Swinburn B., Bogardus c.: Tolerância de glicose prejudicada como desordem da ação da insulina. Estudos longitudinais e transversais em Índios PIMA. N engl j med 1988; 318: 1217-1225.
5. Warran J.H., Martin B.C., Krolewski A.S., Soeldner J.S., Kahn C.R.: Taxa de remoção de glicose lenta e hiperinsulinemia precedem o desenvolvimento do diabetes tipo II nas descendentes de pais diabéticos. Ann Interna Med 1990; 113: 909-915.
6. Pimenta W., Korytkowski M., Mitrakou A., Jenssen T., Yki-Jarvinen H., Evron W., Dailey G., Gerich J.: Disfunção pancreática da célula beta como a principal lesão genética no NIDDM. Evidências de estudos em indivíduos tolerantes a glicose normais com um parente NIDDM de primeiro grau. Jama 1995; 273: 1855-1861.
7. Eriksson J., Franssila-Kallunki A., Ekstrand A., Saloranta C., Ampliou E., Schalin C., Groop l.: Defeitos metabólicos precoces em pessoas com risco aumentado de diabetes mellitus não dependente de insulina. N engl j med 1989; 321: 337-343.
8. ELBEIN S.C., Wegner K., Kahn S.e.: Redução de compensação de células B à resistência à insulina associada à obesidade em membros do tipo de diabética do tipo 2 caucasiano. Diabetes Care 2000; 23: 221-227.
9. Grill V., Persson G., Carlsson S., Norman A., Alvarsson M,. Ostensson C.g., Svanstrom L., Efendic S.: A história da família de diabetes em homens suecos de meia-idade é um fator não relacionado ao género que associa-se à insulinopenia em assuntos diabéticos recém-diagnosticados. Diabetologia 1999; 42 (1): 15-23.
10. Fernandez-Castañer M., Biarnés J., Camps I., Ripolés J., Gomez N., Soler J.: Disfunção de células beta em parentes de primeiro grau de pacientes com diabetes mellitus não-insulina-dependente. Diabete Med 1996; 13: 953-959.
11. Edelstein S.L., Knowler W.C., Bain R.P., Andres R., Barrett-Connor E.L., Haffner S.M., Pettitt D.J., Sorkin J.D., Muller D.C., Collins V.R., Hamman R.F.: Preditores da progressão da tolerância à glicose prejudicada ao NIDDM. Uma análise de seis estudos prospectivos. Diabetes 1997; 46: 701-710.
12. Mannucci E, Bardini G, Ognibene A, Rotella C.m.: Comparação de Ada e Quem métodos de triagem para diabetes mellitus em pacientes obesos. Associação Americana de Diabetes. Diabete Med 1999; 16: 579-585.
13. Saydah S.H., Loria C.m., Eberhardt M.S., Brancati F.L.: Sub clínica de intolerância à glicose e risco de morte no diabetes de U.S. Diabetes 2001: 24: 447-453.
14. O grupo de pesquisa do Programa de Prevenção de Diabetes. O programa de prevenção do diabetes. Características de linha de base da coorte randomizada. Diabetes Care 2000; 23: 1619-1629.
15. ISOMA B., Almgren P., Tuomi T., Forsen B., Lahti K., Nissen M., Taskinen M.R., Groop l.: Morbidade cardiovascular e mortalidade associadas à síndrome metabólica. Diabetes Care 2001; 24: 683-689.
16. Haffner S.M., Mykkanen L., Festa A., Stern M.P.: Os indivíduos pré-fábicos resistentes à insulina têm mais fatores de risco aterogênicos do que os sujeitos preditivos sensíveis à insulina: implicações para prevenir a doença coronariana durante o estado pré-diabético. Circulação 2000; 101: 975-980.