introdução
A dermatite atópica é uma doença de pele que se manifesta como uma inflamação e representa uma causa de consulta muito frequente na idade pediátrica. Estudos realizados durante décadas determinaram a prevalência de dermatite atópica (com base em critérios clínicos e questionários) e foi estabelecido em torno de 1,1% para 3,1% 1. Estudos mais recentes a elevam a 10-12% em países desenvolvidos2. A dermatite atópica manifesta-se antes de 6 meses de idade por 50-75% das crianças e antes de 5 anos em 80-90% 1.
Apesar de ser uma doença tão frequente, não temos testes de laboratório simples para estabelecer o diagnóstico. Em crianças com dermatite atópica, altos níveis de imunoglobulina e (IgE) e eosinofilia periférica estão localizados. Os testes da pele e a determinação específica da IgE não são suficientemente sensíveis ou específicos para estabelecer um diagnóstico exato, embora possam nos ajudar a identificar alérgenos desencadeantes de dermatite atópica ou suas exacerbações. Historicamente, os critérios clínicos de Hanifin e Rajka3 foram usados, compostos por uma lista de características maiores e menores (cronicidade e localização de lesões, prurido, história familiar …), para estabelecer o diagnóstico de dermatite atópica, complementados por estudos imunoalgolgolos .
A causa exata da dermatite atópica é desconhecida, mas os fatores genéticos desempenham um papel importante no desenvolvimento desta doença. A dermatite atópica é freqüentemente vista em crianças com história familiar de atopia (dermatite atópica, asma, rinite …). Em crianças com história familiar positiva, a dermatite atópica é a mais prevalente de doenças alérgicas, seguida de asma e terceiro de rinite1.
com o objetivo de avaliar a diferença de desenvolvimento de doenças alérgicas atáxicas, neste trabalho, uma série de características como a história familiar de atopia e inaladores foram analisados em um grupo de pacientes, e o tipo de amamentação, e o tipo de amamentação.
Material e métodos
Este é um estudo retrospectivo realizado no Departamento de Alergia Infantil do Hospital Universitário de Vall d’Hebron, que serve população pediátrica da comunidade autônoma da Catalunha.
100 crianças foram incluídas, com idade entre 4 meses e os 12 anos de idade que consultavam a primeira visita ou em consultas sucessivas para sintomas compatíveis com a.
Material e método S
DA Diagnóstico foi estabelecido por um histórico clínico sugestivo, com base nos critérios determinados por Hanifin e Rajka3 e as sensibilizações foram confirmadas a partir de testes de pele (teste de picada e patches) e IgE específicos. Para avaliar a intensidade da dermatite atópica, usamos o Scorad4, um índice que abrange uma pontuação de 0 a 103 pontos e engloba aspectos como a extensão (0-100), a intensidade de força (0-18) e os sintomas subjetivos, como os sintomas subjetivos, tais como prurido ou insônia (0-10 cada). A fórmula a seguir é usada: (extensão / 5) + (intensidade x 3.5) + soma dos sintomas subjetivos. É considerado um pouco de uma pontuação 40.
As mães receberam um questionário sobre a carga antigênica (consumo de leite e ovos) durante o terceiro trimestre da gravidez e o período de amamentação.
Os testes de diagnósticos foram os seguintes:
picadas Testes
foram utilizados extractos padronizados dos laboratórios Bial-Aristegui e CBF-LETI® foram utilizados, bem como em certos casos, extrai frescos . Uma gota de extracto foi colocada na pele, no nível da face interna do antebraço e uma punção de pele foi realizada com lancetas de profundidade de 1 mM (Dome Hollister®). Os seguintes alérgenos alimentares foram testados para cada um dos filhos: Alpha albumina lacto, globulina beta lacto, caseína, ovo inteiro, gema, claro, arroz, aveia, cevada, centeio, trigo, milho, glúten, carne de porco, frango, vitela vaca, boi, grão-de-bico, feijão, lentilhas, feijão, ervilhas, soja, farinha de soja, batata, cenoura, espinafre, tomate, camarão, molusco, msilhão, ostra, caracol, lula, bacalhau, pescada, estupro, sola, galo, atum, sardinha, truta, salmão, salmão, damasco, pêssego, maçã, pêra, banana, abacaxi, cereja, ameixa, figo, medlar, melancia, uva branca, abacate, morango, laranja, tangerina, limão, kiwi, amêndoa , avelã, amendoim, castanha, nogueira, pinhão, tubos de girassol, levedura e cacau.Os inaladores foram: Dermatopagoides Pteronyssinus, Dermatofagoides, Dermatofagoides Farinae, Acaro Siro, Lepidoglyphus Destroyer, Tyrophagus Phitrescentiae, Bloma Tropicalis, Cat, Cão, Cavalo, Cavaleiro, Pombo, Pombo, Ganso e Periquito, Alternata, Alternata, Alternata, Alternata, Alternata Dactylis Glomerata, Phleum Pratense, POA Pratensis, Cynodon Dactilon, Lolium Perenne, Triticum Sativum, Secale Cereale, Huria Judaica, Diica Urtica, Artemisia Vulgaris, Álbum de Chenopodium, Plantago Lanceolata, Chrysanthemum Leucanthemum, Taraxacum Vulgae, Ligustrum Vulgare, Rumex Olea Europaea, Corylus Hazelnut, Pinus Strobus, Cupressus Sempervivens, Quercus Alba, Platanus Aceifolia, Cordata e Látex.
O tamanho do bean produzido foi comparado com a histamina induzida (10 mg / ml). Apenas os feijões de diâmetro igual ou superior à metade do controle foram considerados positivos, com o controle com soro fisiológico negativo.
sérum IgE
Amostras de sangue foram tomadas para a determinação do total e IgE específico para diferentes alérgenos que haviam saído positivo em testes picados. O método utilizado foi o imunoenzimático (PAC-SYSTEM PARMACIA®), considerando os valores específicos da IgE superior a 0,35 u / ml. O valor total da IgE depende da idade, portanto, em crianças menores de 1 ano, um valor inferior a 20 U / ml é considerado normal, entre 1 e 13 anos um nível inferior a 50 u / ml e em adultos uma figura igual a 80 -100 u / ml.
Uma queda de cada um dos alérgenos foi colocada nas costas do paciente e coberta por um curativo adesivo (leucotest ®). Este curativo foi removido às 48 horas de sua aplicação e foi feita uma primeira leitura que foi repetida em 96 horas. Considerou-se que o teste foi positivo se eritema, bancada ou vesículas aparecesse na área de aplicação do extrato.
provocação oral
foi iniciado por uma provocação labial, que consistia em esfregar com o alérgeno o lábio inferior e ler aos 10 minutos. A aparência de prurido, eritema ou edema na região labial ou perioral foi considerada positiva. Se a provocação labial foi negativa, a administração oral de alimentos suspeitos foi continuada. Isso foi eliminado da dieta por pelo menos 2 semanas antes. A metodologia utilizada foi a administração de 1 grama de alérgeno. Após 30 minutos, se nenhuma reação adversa apareceu, ainda era 2 e 4 gramas, sempre em intervalos de 30 minutos. Foi considerado positivo se os sintomas cutâneos (urticária, edema), gastrointestinal (náusea, vômito, diarréia, dor abdominal), ou respiratória (rinite, conjuntivite, asma) apareceram. A reação pode ser imediata: até 2 horas a partir do início da administração, ou atrasada: até 72 horas após.
questionário para as mães
Para descobrir a quantidade de altamente Alimentos alergênicos (ovos, leite de vaca) consumidos pelas mães durante o terceiro trimestre da gravidez e o período de amamentação foram gastos um questionário no momento da primeira visita da criança.
Análise Estatística
Usando o programa de computador SPSS para Windows®, versão 9.0, o teste do qui-quadrado para variáveis qualitativas e o teste T Student para variáveis quantitativas foram usados, com distribuição normal. Valores significativos de P
Pacientes
A distribuição sexual correspondia a 57 crianças e 43 meninas.
início da idade de O DA foi de 1,09 ± 1,69 anos, mas como acontece com outros tipos de patologia atópica, apreciamos um atraso no momento do diagnóstico, sendo a idade média no momento da consulta 3, 77 ± 2,81 anos.
Intensidade da dermatite atópica
A intensidade do DA foi classificada de acordo com a gravidade dos surtos em suave (52%), moderada (36%) e grave (12%).
História da família de atopia
A presença de história familiar de atopura foi de 72%, que se baseou em relação à gravidade dos surtos corresponderam a 73% dos suaves, 75% dos moderados e 58 % dos sérios.
No grupo com história familiar de atopia positiva encontramos 44,44% sensibilização positiva para os ácaros de poeira, o mais importante pneumolergeno em nosso ambiente (DP T), na frente do grupo sem história familiar de atopia, onde a consciência é um tipo de energia 21,42% (p> tipo de poder na primeira infância
A proporção de crianças que se seguiram à amamentação foram 69 %, com um tempo médio de 3,54 ± 2,05 meses. Quanto à carga antigênica materna durante o terceiro trimestre da gravidez e o período de amamentação foi um consumo médio de 725 cc de leite por dia e cerca de 2-3 ovos por semana.
Estudamos a relação entre o momento de aparência da dermatite atópica e seu grau de intensidade, comparando o grupo de crianças que receberam amamentação e aquele que não recebeu e não encontramos diferenças significativas (p = 0, 38) (tabela I).
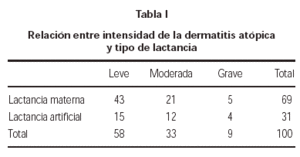
sensibilidades
Quanto aos resultados dos estudos imunoallérgicos realizados, encontramos 30% da dermatite atópica com consciência negativa, 28% com sensibilização de alimentos exclusiva, 20% com sensibilização única para Inalantes e 22% sensibilizaram alimentos e inalantes (DPT).
Quando analisamos os resultados obtidos em relação à sensibilização dos alimentos, uma predominância de positividade de ovos (32%) e leite de vaca (13%), seguido por cereais (9%), frutas da família Rosaceae (8%), leguminosas (7%), peixe (6%) e nozes (6%), Conforme estabelecido na Figura 1.
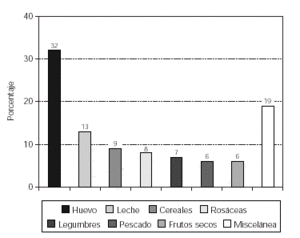
Figura 1 .– sensibilização a alimentos em pacientes com dermatite atópica.
Esta sensibilização alimentar tinha repercussão clínica em 14% das crianças com dermatite atópica, sendo a introdução do leite de fórmula envolvidos. mais frequentemente. 86% das crianças apresentam uma sensibilização alimentar positiva sem qualquer expressão sintomática.
42% dos pacientes foi sensibilizado para pneumalergens, predominantemente ácaros (90%). Outras sensibilidades a inalantes foram: gramíneas (5%), um parietaria judaica (2%), epitélio de cão e gato (1%), fungos (0,2%) …
sérum IgE
O número médio de IgE total de todos os pacientes foi de 180,32 ± 311,93 u / ml. As crianças sensibilizadas para o DPT apresentaram um valor médio de IgE total significativamente maior do que as crianças não anadas (346,86 ± 430,43 vs 78,24 ± 132,93 u / ml, p
associação uma doença respiratória
na completa Grupo de pacientes, descobrimos que 52% das crianças tinham dermatite atópica exclusivamente, em 27%, isso foi associado à asma, em 13% para rinoconjuntivite e por 8% de urticária-angioedema.
dos 52 Pacientes que iniciaram suas doenças alérgicas exclusivamente na forma de dermatite 35% da atópica desenvolveram algum tipo de patologia respiratória (asma e / ou rinoconjuntite), enquanto 20% evoluíram para outros tipos de doenças alérgicas (urticária-angioedema, síndrome de alergia oral) bem em isolamento, ou associado à patologia respiratória. O tempo médio decorrido entre o início da dermatite atópica e o início da asma foi de 2,55 anos e de 7,50 para rinoconjuntite.
a sensibilização Um DPT, foi associado ao desenvolvimento da patologia respiratória (p = 0,001). Em contraste, a alergia de ovo, foi inversamente associada à aparência de sintomas respiratórios (p = 0,025). Da mesma forma, descobriu-se que os pacientes com sintomas respiratórios apresentaram um IGE sérico total mais alto do que as crianças sem sintomas de asma ou rinoconjuntite (Tabela II).
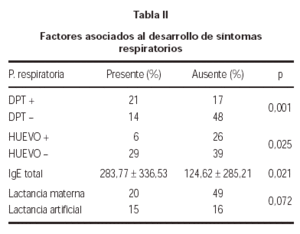
A aparência dos sintomas respiratórios foi menos frequente em crianças que receberam a amamentação, embora não atinja estatísticas de significância ( p = 0,072) (Tabela II).
Discussão
A Dermatite atópica é uma doença cutânea crônica que na maioria dos casos ocorre durante o primeiro ano de vida5.6. Em geral, há uma produção anormal de imunoglobulina E (IgE) contra diferentes alérgenos comuns em nosso ambiente7. Embora esse aumento nos níveis de IgE seja observado na maioria da dermatite atópica, é muito maior no grupo de crianças que acabarão sendo asmáticas. Esta declaração, concorda com nossos resultados, os pacientes que desenvolveram doenças respiratórias apresentaram valores de IgE superior aos de crianças com isso que não evoluiram para a patologia respiratória. A hipótese de nosso estudo foi que crianças associadas a altos níveis de IgE e sensibilização precoce a diferentes alérgenos, precisam de acompanhamento próximo, pelo menos, à adolescência, porque eles têm maior risco de desenvolver doenças respiratórias. Um valor de IgE não é estabelecido que nos discrimina doenças atópicas8, mas uma figura alta de IgE pode ser útil para reconhecer possíveis novos casos de patologia respiratória.
Dermatite clássica-atópica foi dividida em três grupos. Dermatite precoce atópica, que correndo crianças que apresentam testes positivos da pele aos 2 anos de idade. A dermatite atópica atrasada, que é caracterizada por evidências negativas aos 2 anos, mas que são positivas às 11.O terceiro grupo corresponde a dermatite não alérgica a atópica, na qual os pacientes apresentam evidências negativas em 2 e 11 anos. Isso permite falar sobre dermatite atópica extrínseca, que abrange os dois primeiros grupos e a dermatite atópica intrínseca, como sinônimo pelo terceiro grupo. O curso que ambos os tipos de entidades seguirão serão completamente diferentes. De acordo com um estudo realizado por romance e colaborador9, nenhum dos pacientes com dermatite atópica intrínseca desenvolveu asma em 11, após um acompanhamento de 9 anos, comparado a 25% e 59% das crianças com dermatite atrasada e precoce. Estes resultados são semelhantes aos encontrados em nossa série de pacientes (22,58% dos intrínsecos vs 55,26% da extrínseca), o que nos levaria a afirmar que a dermatite atópica intrínseca poderia ser um estado cutâneo transitório, pois geralmente é resolvido na adolescência e geralmente não é associado com a patologia respiratória.
Recentemente, a EAAC0 propôs a termo síndrome de eczema / dermatite atópica (AEDS) para se referir a que a DA não é uma entidade isolada, mas que é geralmente associada várias doenças com características clínicas comuns. Os AEDs alérgicos incluiriam o subgrupo de caixes de GA associados ao IgE (selecionado de acordo com os critérios de Hanifin e Rajka). Outro subgrupo seria associado a células T (crianças com testes positivos de epicuza a inalantes ou alimentos, com a presença de células T no sangue periférico ou nas biópsias da pele, mas não associadas à IgE). Finalmente, o termo AEDs não alérgicos substituiu a variante intrínseca descrita acima.
de 50 a 80% dos pacientes com dermatite atópica acaba em desenvolvimento de asma e / ou rinoconjuntivite alérgica11. Em nosso estudo, corresponde a 55,26%. Em um estudo prospectivo, o DiPen e o pepseasch12 objetaram que 33% dos pacientes com dermatite atópica desenvolveram asma alérgica e 16% de rinite alérgica durante seus primeiros 5 anos de vida. Quanto às descobertas nos testes de picada à comida, descobriu que o ovo era a comida que é principalmente positivada (21%), seguida de amendoim (15%). Essa alta prevalência de consciência de amendoim é semelhante à encontrada em outros estudos, como a Eigenman13, mas difere do qual nos objetivamos em nossas filhos, já que as nozes ocupam a sexta posição na ordem de frequência. Isso pode ser devido aos hábitos alimentares da nossa região. Na dieta mediterrânea, o consumo de nozes é bastante frequente, mas amendoim concreto não é o mais consumido, ao contrário do que acontece em outras populações, como o americano.
Em nosso estudo a aparência da asma do momento da apresentação da dermatite atópica foi bastante cedo, a 2,55 anos, ao contrário do que acontece em outras séries como aquela apresentada por Wüthrich14. Este seguiu 121 pacientes afetaram a dermatite atópica durante a sua infância até 23,5 anos de idade e observou que às 15 e 23 anos, cerca de 55 e 60% respectivamente tiveram doenças respiratórias simultâneas. A idade da demonstração foi de 6,3 anos para asma, 8,1 para rinite perene e 9,7 para a rinite sazonal.
A sensibilização atópica é um fator predisponente muito importante para o desenvolvimento da asma. Aproximadamente dois terços dos assuntos asmáticos são sensibilizados pelo menos para um pneumalergeno. No entanto, embora mais de 40% das crianças em idade escolar sejam sensibilizadas para inalantes, apenas 25-30% destes acabam desenvolvendo asma15,22. Sensibilização para alérgenos alimentares, particularmente o leite de ovo e vaca, é observado como primeiro passo no curso do Atópico de 2011, com anticorpos específicos de IgE detectados por mais de 10% das crianças de 1 ano de idade17. Esta sensibilização de ovos com a idade de 1 ano tem sido associada a uma sensibilização subseqüente a inalantes18,19 e para o desenvolvimento da asma na escola de idade 19,20,21.
De acordo com o estudo da ILI. Colaboradores22 quando O tipo de sensibilização associado ao desenvolvimento de asma é analisado, é necessário separar as crianças por grupos etários, antes de 2 anos e após 7. Tem sido observado que aos 7 anos de idade a sensibilização dos alimentos sem sensibilização aos inalantes não envolve um aumento risco de asma na idade escolar. Uma criança só tem um risco aumentado de desenvolver a asma se for sensibilizado para pneumalergênicos, com ou sem sensibilização de alimentos. Essas observações podem indicar, de acordo com vários estudos realizados em estudantes escolares a importância de uma reação imunológica local ao nível da mucosa23-25 aérea.Em contraste, a sensibilização dos alimentos antes de dois anos de idade, com ou sem consciência de sensibilização aos inalantes, foi um fator preditivo para o subsequente desenvolvimento da asma da idade escolar. Em contraste, sensibilização a pneumalergens presentes antes dos dois anos sem sensibilização alimentar, o risco de asma aumentou. Estudos prospectivos que foram iniciados na idade de 1 ano ou anteriormente observaram que a consciência dos alimentos que acontece muito em breve na vida está associada a uma maior prevalência de asma na escola de idade19,20. Esses achados indicam que a consciência atópica pode ser um passo intermediário no desenvolvimento da asma e não um fator de risco causal, resultando necessariamente na asma. De acordo com esta hipótese, o grupo Illi22 postula que a própria atopia não desencadeia a asma, a menos que se juntem aos efeitos da influência familiar junto com substrato alérgico. Por esta razão, a razão pela qual as estratégias de despejo dos alérgicos falharão na prevenção da asma das crianças, uma vez que desempenham um papel muito importante, tanto a base genética quanto as influências ambientais no útero materno.
em Crianças de risco que já começaram a desenvolver os primeiros sintomas de atopia, devemos considerar a aplicação de medidas de prevenção26. Sensibilização contra a proteína do leite de vaca, por exemplo, sabemos que é um fator preditivo de sensibilização alérgica subseqüente18, como é o caso do Egg16. No entanto, no caso de termos pacientes com sensibilização alimentar sem expressão clínica, não é claro se a evitação do alimento envolvido condição ou não a aparência de outras alergias. Mais estudos seriam necessários para especificar o papel das medidas de avição alimentar. Da mesma forma, vimos que a consciência da Airlash é mais prevalente em alunos que sofreram dermatite atópica em seus primeiros dois anos de vida27. Isso sugere que a dermatite precoce atópica em combinação com uma história familiar de atopia positiva, deve iniciar medidas preventivas contra a sensibilização para diferentes aeroalergens28. Nos últimos anos, as medidas de controle foram introduzidas contra os ácaros no tratamento da dermatite atópica. É suposto que o eczema atópico começa, a permeabilidade da barreira cutânea e os antígenos dos ácaros podem penetrar na epiderme e desencadear uma resposta imune na pele dos pacientes afetados29, embora existam autores como Tupker30, eles consideram os inaladores como mais Rota de conscientização provável contra os ácaros. Além disso, encontramos estudos que foram demonstrados que pacientes com dermatite atópica pré-detectam altos níveis de IgE contra os ácaros de poeira e tal presença é associada a um aumento na prevalência de asma brônquico31,32. Há apenas evidências limitadas de que a eliminação de ácaros reduz a gravidade dos sintomas cutâneos. Assim, existem grupos de trabalho que postulam um benefício após a aplicação de medidas ambientais contra os águas de poeira31-34. No entanto, também encontramos estudos que, apesar do uso de acaricidas, aspiradores de vácuo ou coberturas de colchão, não objetivam qualquer melhoria no sorad de pacientes estudados35,36. Finalmente, considerando a dermatite atópica como uma pré-condição do desenvolvimento de asma, dois estudos foram realizados em que o uso de anti-histamínicos é avaliado para conter a evolução da doença atópica. O primeiro deles foi realizado por Likura e colaboradores37, em que o uso de cetotifeno versus placebo foi comparado em crianças afetadas no eczema atópico e uma redução na evolução pós-asma foi observada, mas apenas naquelas crianças que tiveram níveis muito altos de IgE e não naqueles que tinham níveis normais de anticorpos. O segundo estudo foi ETAC38 (tratamento precoce da criança atópica), que comparou a cetirizina com o placebo. Este trabalho revelou que a cetirizina atrasa e até impede o desenvolvimento da asma em um subgrupo de crianças com dermatite atópica sensibilizada a ácaros de pólen ou poeira. Assim, grupos de pacientes que parecem responder a medidas preventivas são aquelas em que essas três premissas são cumpridas: uma história familiar de atopia positiva, uma história pessoal de dermatite atópica e níveis elevados de IgE (total ou específico versus pólen ou ácaros) 39.
Conclusão, nosso estudo mostra que as crianças com dermatite de emergência atópica durante o primeiro ano de vida, associadas à existência de altos níveis de IgE e a presença de sensibilização precoce a alimentos ou inaladores, independentemente do tipo de amamentação, eles têm mais risco de desenvolver patologia respiratória alérgica do que crianças com dermatite atópica sem a associação de todos esses fatores.