Introduzione
Trapianto cardiaco (TRC) Migliora la sopravvivenza e la qualità della vita dei pazienti selezionati con malattia cardiaca avanzata senza la possibilità di risposta ad altri trattamenti1. Dato che la prognosi dei candidati per questa terapia può essere limitata dal momento in attesa del corpo, l’organizzazione nazionale del trapianto (ONT) si riserva la possibilità di includere nella lista d’attesa per TRC con priorità urgente ai pazienti tra cui prevede un alto breve -Term Mortalità senza TRC.
Nel nostro paese, la crescente carenza di donatori ottimali ha portato a un progressivo aumento del numero TRC che viene effettuato in una situazione urgente, nonostante il fatto che la sua mortalità postoperatoria sia significativamente più alto di quello dell’elettivo TRC2. I criteri attuali dell’OCT per l’inclusione dei pazienti nella lista d’attesa per CRT urgenti stabilire diversi livelli di priorità solo a seconda della necessità di diversi dispositivi di supporto vitali, in modo che a ciascun livello pazienti molto eterogenei coesistono in termini di situazione clinica, grado del deterioramento emododinamico e dell’estensione del coinvolgimento dell’organo target. Con queste condizioni, la classificazione attuale non è uno strumento ottimale per il processo decisionale terapeutico, il confronto dei risultati tra i gruppi o la previsione della sopravvivenza dopo il TRC.
la scala Intermacs (Registro di Interagency per il circolatorio meccanico assistito Supporto) consente la stratificazione dei pazienti con insufficienza cardiaca avanzata (CI) su sette livelli a seconda del suo profilo emodinamico e del grado di danno da organo target (tabella 1) 4. Questa classificazione è stata definita nel quadro di un record multicentrico di dispositivi di assistenza ventricolare4.5 con l’obiettivo di unificare i criteri nello stato clinico dei pazienti con IC avanzato, ottimizzando la previsione del suo rischio perioperatorio e chiarire le indicazioni di ciascuna delle disposizioni disponibili alternative terapeutiche. La scala Intermacs ha dimostrato il suo valore per prevedere la mortalità4,5 e le complicazioni postoperatorie6 dopo l’impianto dei dispositivi di assistenza ventricolare, ma finora il suo valore prognostico nel contesto del TRC non è stato stabilito. L’obiettivo del presente studio è di analizzare l’utilità di reddito da reddito per stratificare la prognosi postoperatoria dei pazienti con IC avanzato che riceve un crt urgente.
Tabella 1. Scala intermacs (Registro di Interagency per il supporto circolatorio meccanico assistito meccanico) per La classificazione dei pazienti con insufficienza cardiaca avanzata.
| Profili | Definizione | Descrizione |
| Intermacs 1 | “Crash e masterizzazione” | hemodynamic instabilità nonostante le crescenti dosi di catecolamine e / o supporto circolatorio meccanico con l’ipoper fusione critica di Organi bersaglio (shock cardiogenico critico) |
| intermacs 2 | “Scorrimento su inotropes” | Supporto inotropico endovenoso con figure accettabili per la pressione sanguigna e rapido deterioramento della funzione renale, stato nutrizionale o segni di congestione |
| intermacs 3 | “stabilità dipendente” | Stabilità emodinamica con dosi basse o intermedie di inotropica e impossibilità per il suo ritiro mediante ipotensione, peggioramento sintomatico o insufficienza renale progressiva |
| intermacs 4 | ” Frequent flyer “ | È possibile rimuovere transitoriamente il trattamento inotropico, ma il paziente presenta frequenti recidiva sintomatiche, di solito con sovraccarico dell’acqua |
| intermacs 5 | “Housebond” | Limitazione assoluta dell’attività fisica, con stabilità di riposo, anche se di solito con ritenzione idrica moderata e un certo grado di disfunzione renale |
| Intermacs 6 | “Walking Walking” | Minori limitazione dell’attività fisica e assenza di congestione a riposo. Easy Fatigue con attività di luce |
| intermacs 7 | “segnaposto” | paziente in classe funzionale NYHA II-III senza equilibrio d’acqua instabile attuale o recente |
nyha: New York Heart Association.
Métoscoption dello studio
Abbiamo eseguito Un’analisi retrospettiva della coorte storica dei pazienti adulti trattati con TRC urgente nel nostro ospedale tra aprile 1991 e ottobre 2009.Nello studio, tutti i pazienti sono stati inclusi la cui indicazione di TRC urgente era stata motivata da una cardiopatia IC avanzata con instabilità emodinamica emodinamica vasoattiva e dispositivi di supporto circolatorio meccanico o con aritmie ventricolari ricorrenti e refrattari. Convenzionale. La decisione di includere un paziente nella lista d’attesa per ERTR ERTR è stata presa in tutti i casi da un team multidisciplinare composto da cardiologi, chirurghi cardiaci e intensivinisti, secondo i criteri stabiliti dall’OXT in ogni fase storica.
Fino al 2001, il nostro protocollo raccomandato la terapia immunosoppressiva di induzione con anticorpi OKT-3 durante i primi 7 giorni dopo il TRC. Da tale data, il nostro gruppo utilizza la terapia di induzione con Basiliximab nei giorni 0 e 4 dopo il TRC. Ad eccezione delle controindicazioni, tutti i pazienti hanno ricevuto la tripla terapia immunosoppressiva con prednisone, un inibitore della proliferazione cellulare (Mofetil o Azathioprina) e un farmaco anti-biancheria (tacrolimus o ciclosporina) o un inibitore di mtor (bersaglio di mammifero di rapamicina) (Everolimus o Sirolimus).
Raccolta di variabili
Le informazioni per lo studio sono state ottenute dalla revisione individualizzata delle storie cliniche. I pazienti dal vivo sono stati informati sull’intenzione dello studio e partecipando all’analisi delle loro informazioni cliniche e tutti hanno dato il loro consenso verbale ai testimoni. Un notebook di raccolta dati è stato progettato su quali variabili epidemiologiche, cliniche e relative sono state incluse e test complementari di donatori e recettori, oltre a relativi alla legge chirurgica. I seguenti eventi avversi sono stati definiti durante l’ospedalizzazione postoperatoria dopo il TRC:
-
– morte postoperatoria: morte a causa di qualsiasi causa durante il periodo postoperatorio di ospedalizzazione.
-
– Bleeding GREATS: Bleeding che richiede trasfusione di 4 o più concentrati e / o provoca l’instabilità emodinamica che richiede l’infusione di reoperazione inotropica e / o chirurgica.
-
– reoperazione chirurgica: intervento chirurgico cardiaco per qualsiasi causa.
-
– terapia renale sostitutiva: hemodialysis convenzionale e / o heme (giorno) Filtrazione venosa continua.
-
– Guasto acuto del ventricolo destro: disfunzione sistolica AI SAM Dal ventricolo destro del innesto cardiaco accompagnato da instabilità emodinamica che richiede supporto circolatorio meccanico e / o infusione di farmaci vasoattivi.
-
– rifiuto acuto: rifiuto acuto del grado 2R o superiore della classificazione della società internazionale del trapianto cardiaco e del rifiuto polmonare, acuto del grado cellulare
-
– infezione: eventuali infezioni dimostrate da colture e / o necessità di trattamento antibiotico empirico da parte di sospetto di infezione. Per i pazienti che hanno presentato un processo infettivo durante il previo ospedalizzazione della chirurgia TRC, solo questo evento è stato considerato in caso di isolamento di un nuovo germe in studi microbiologici o modifica della linea guida antibiotica prima del sospetto di nuova infezione.
– Guasto primario dell’innesto: disfunzione sistolica del ventricolo sinistro o ventricolare biventricolare dell’innesto cardiaco accompagnato da instabilità emodinamica che richiede supporto circolatorio meccanico e / o infusione di farmaci vasoattivi.
Le informazioni relative al follow-up a lungo termine sono state ottenute dalla futura registrazione dell’unità del trapianto cardiaco del nostro centro. Gli autori hanno organizzato dati affidabili sullo stato vitale di tutti i pazienti il 19 novembre 2009.
Profili intermacs
L’assegnazione del livello di intermacs presentato da pazienti immediatamente prima che la chirurgia TRC urgente sia stata eseguita retrospettivamente e indipendentemente da due Cardiologi (EBC, MCC) dopo la revisione dettagliata della sua storia clinica e risolvendo le discrepanze dei criteri esistenti per consenso. Dal momento che il numero ridotto di pazienti assegnato ai profili 3 e 4 e quella alternanza tra loro è frequente nella pratica clinica, entrambi sono stati inclusi in un unico gruppo. Nessun paziente è stato assegnato ai profili 5, 6 o 7.
Analisi statistica
Le variabili categoriali sono presentate come frequenze assolute (percentuali) e le variabili continue sono presentate come media ± deviazione standard. Abbiamo utilizzato il test χ2 per il confronto delle variabili categoriali e il test di analisi della varianza (ANOVA) per il confronto delle variabili continue. Il test SCHEFFE è stato utilizzato per confronti tra i pari a posteriori nel caso delle variabili in cui il test ANOVA ha mostrato una differenza statisticamente significativa.Le curve di sopravvivenza sono state costruite con il metodo Kaplan-Meier e confrontato con il test di rango di registro. Infine, è stato costruito un modello multivariato di rischi proporzionali di COX, in cui l’inclusione delle variabili associata in modo indipendente è stata forzata con la sopravvivenza dopo la TRC nel nostro campione (anno di TRC, diabete mellito, età del recettore, sesso del recettore) e altro Variabili che, in virtù della letteratura precedente, dell’esperienza clinica e della / o della sua distribuzione asimmetrica tra i gruppi, sono state considerate potenziali fattori di confusione (tipo di cardiopatia, chirurgia cardiaca precedente, ischemia, età del donatore, sesso di donatore, supporto del donatore vasoaattivo ). Tutte le analisi sono state eseguite con SPSS 13.0. Il livello di significato è stato fissato sul bilancio dello studio
Tra aprile 1991 e ottobre 2009, 112 pazienti hanno ricevuto un TRC urgente nel nostro centro. Tutti hanno incontrato i criteri di inclusione nello studio, tranne uno la cui indicazione di TRC urgente era stata motivata dalla patologia aortica non è suscettibile di riparazione chirurgica e che non era considerata. La popolazione dello studio, quindi, è stata configurata da 111 pazienti (18 donne) con un’età media di 50,2 ± 12,9 anni. Nel gruppo Intermacs 1, sono stati inclusi 31 pazienti (27,9%), di cui 3 donne (9,7%), con un’età media di 50,9 ± 10,3 anni. Il gruppo Intermacs 2 ha incluso 55 pazienti (49,6%), 8 donne (14,5%), con un’età media di 51,1 ± 12,6 anni. Infine, il Gruppo Intermacs 3-4 è stato costituito da 25 pazienti (22,5%), 7 (22,5%), 7 (28%) donne, con età media di 48,9 ± 16,2 anni.
Caratteristiche cliniche preoperatorie
Tabella 2 mostra il preoperatorio clinico Caratteristiche dei pazienti di studio. I pazienti del gruppo Intermacs 1 hanno presentato una frequenza più elevata della malattia del cuore ischemico (p = 0,03) e shock post-cardiotomia (P = 0,02) rispetto ai pazienti di intermacs 2 e intermacs 3-4 gruppi, ma la proporzione di pazienti con classe funzionale della New York Heart Association (NYHA) III-IV Prima del reddito che ha motivato il CRT urgente è stato significativamente più alto nel Gruppo Intermacs 3-4 (P
Tabella 2. Tabella 2. Caratteristiche cliniche di base dei pazienti dello studio prima della chirurgia del trapianto cardiaco di emergenza.
| intermacs 1 (n = 31)
intermacs 2 (n = 55) Intermacs 3-4 (n = 25) p |
|||||
| edad (anos)
50 , 9 ± 10,3 |
51,1 ± 12,6 16 | 0,77 | 0,77 | ||
| IMC (KG, M2) 3 ± 3,2 ± 3,2 ± 3,5 ± 4,5 ± 4,5 ± 4,5 ± 4,5 ± 4,2 ± 4 , 2, 1 ± 3,5 | 0,91 | 7 (28,0) | CLASEA NYHA II BAI-IV
9 (29,0) 32 (58,2) 22 (88,0) |
||
| InclusiNón previa di Esta de Esta de Esta de Esta de ESTA DE ESTA> 7 (22 (22,7) P> 18 (72,0) | |||||
| di cardiopatía base | cardiopakica | 21 (67,7) 2 |
|||
| 18 (32,7)
15 (60,0) |
|||||
| otras
4 ( 12,9) 9 (16,4) 3 (12,0) |
|||||
| shock trans auto> 5 (16,6) /td> | 0 (0 (0,0) | 0,02 | 23 (38,7))
15 (27,3) 7 (28,0 ) |
0,52 | |
| HiperColesterolemia | 13 (41,9) P1) P1) 5 (20 , 1) 20 | “ | 9 (10,9) 6 (24,0) | 0.09 | |
| Tabaquismo
10 (32,3) |
25 (45,5)
6 (24,0) |
0,15 | |||
| cirugia cardiaca previo | 7 (22,6) p1. |
||||
| 0,23 | 1 (48,44) 3 (30,9) | 13 (52,0) | 0.31 | ||
| INFECIÓN PRESCCIÓN | 16 (36,6) 3 (20,4) | 0,015 | |||
| Dai
3 (9,7) 8 (14,5) |
4 (12,0) | 0,80 | 0.73 | ||
| Neticoagulació | 0.47 | ||||
| Heparina
14 (45,2) |
|||||
| anticoagulantes orale | 4 (13,0)
5 (9,1) 6 (24,0) |
||||
| 14 (44,4) | 6 (24,0) | 0,32 | 25 (37,1)
6 (24,0) |
||
| aspirina clopidogrel +
3 (9,7) 4 (7,3) |
0 (0,0) | ||||
| CATECOLAMINAS
31 (100) 55 (100) |
20 (80,0) | ||||
| indice inotrópico d | 87.1 ± 86.1 | 22.3 ± 12.1 | 6.3 ± 4.7 | ||
| Balon of Contrapulsación | 27 (87,1) |
||||
| 0 (0,0) | 0.002 | ||||
| Extracorpórea
7 (22,6) 2 (3,6) |
0 (0,0) | ||||
| percután | 1 (3,2) | ||||
| Ventilaci “ | 26 (50,9) 6 (50,9) 24,0) | ||||
| terapia di Renal Stutución It | 3 (9,7) P1 |
||||
| intermacs 1 (n = 31) | intermacs 2 (n = 55) | intermacs 3-4 (n = 25) | p | |
| spesa cardiaco (l / min) | 3.3 ± 0,5 | 3.7 ± 0,9 | 3.6 ± 0,7 | 0,22 |
| Indice cardiaco (l / min / m2) | 1,8 ± 0,3 | 2,1 ± 0,5 | 2 ± 0.4 | 0,25 |
| Pressione sistolica AP (MMHG) | 51,3 ± 15.0 | 50,4 ± 13.6 | 49,4 ± 13.6 | 0.91 | Pressione media (MMHG) | 38, 1 ± 12.7 | 34.7 ± 8.9 | 33 ± 9.1 | 0,15 |
| Pressione capillare polmonare (MMHG) | 26.9 ± 10.0 | 24,5 ± 7,7 | 24,9 ± 7.3 | 0.64 |
| PASSPOLMONARIO gradiente (MMHG) | 12,9 ± 8.1 | 11,4 ± 4.9 | 7.8 ± 5.0 | 0.07 |
| resistenza vascolare polmonare (UW) | 3.7 ± 2.2 | 2,8 ± 1.7 | 2,5 ± 1.9 | 0.1 |
| Totale resistenza polmonare (UW) | 12 ± 4.5 | 9,9 ± 3, 6 | 9,8 ± 3.4 | 0,25 |
| Pressione venosa centrale (MMHG) | 17,8 ± 3.1 | 10.4 ± 5.5 | 9.8 ± 6.3 | 0,02 |
| fevi% | 0,21 ± 0.6 | 0,23 ± 0,7 | 0, 19 ± 0,7 | 0.09 |
AP: Arteria polmonare; FEVI: Ventricolo sinistro Frazione di espulsione: UW: unità di legno.
I dati esprimono media ± deviazione standard su (%).
Parametri di laboratorio preoperatoria
Pazienti del Gruppo Intermacs 3- 4 presentato in modo significativo figure più grandi di emoglobina e ematocrito come pazienti di intermacs 1 e gruppi di intermacs 2 (Tabella 4). Da parte sua, il Gruppo Intermacs 1 ha presentato figure significativamente più elevate di glutammato di ossalatotrasamminasi, glutammato piruvatotrasamminasi e lattato di deidrogenasi, nonché figure più elevate di creatinina plasmatica e minore clearance della creatinina rispetto a Intermacs 2 e intermacs 3-4.
Tabella 4. Dati analitici nei pazienti dello studio prima della chirurgia del trapianto cardiaco di emergenza.
| intermacs 1 ( n = 31) | intermacs 2 (n = 55) | intermacs 3-4 (n = 25) | p | |
| Emoglobina (G / DL) | 10,8 ± 2.4 | 11,3 ± 2.3 | 12.7 ± 1.7 | 0.008 |
| hematocrito (%) | 31.6 ± 6.9 | 34.1 ± 6.8 | 37,9 ± 5.1 | 0.004 |
| Bilirubin Totale (mg / dl) | 2,2 ± 2.1 | 1.8 ± 1.7 | 2,4 ± 1.7 | 0.45 |
| GOT (UI / L) | 1.337 ± 1,993 | 317 ± 1.011 | 165 ± 297 | 0.002 |
| GPT (UI / L) | 1.220 ± 2,403 | 205 ± 403 | 238 ± 558 | 0.006 |
| 238 ± 487 | 141 ± 172 | 93 ± 66 | 0.2 | |
| LDH (UI / L) | 2.494 ± 1.968 | 1.209 ± 1.822 | 806 ± 550 | 0.002 |
| Creatinina (MG / DL) | 2.3 ± 1.2 | 1.4 ± 0,5 | 1.3 ± 0,5 | |
| Clining of Creatinine (ml / min / m2) * | 49.1 ± 25.4 | 74,3 ± 31.3.3.8 | 77,7 ± 37, 2 | 0.001 |
GGT: gammaglutamyl transpeptidase; Ottenuto: Transpeptidase Oxalacetato Glutammato; GPT: Transpeptidase piruvato Glutammato; LDH: lattato deidrogenasi.
i dati esprime media ± deviazione standard.
* calcolato con la formula cockoft-gault: × 0,85 (nelle donne).
cardiaco). Trapianto
Come mostrato nella Tabella 5, i tre gruppi di studio non differiscono in modo significativo in termini di lista d’attesa per TRC urgente, il tempo dell’ischemia o del sesso o dell’età dei donatori. Tuttavia, l’uso di donatori che aveva bisogno di ammine vasoattive era più alto nel Gruppo Intermacs 1 (P = 0,047). Il tempo di circolazione extracorporeo è stato leggermente più alto tra i pazienti del gruppo Intermacs 1, senza la differenza ha raggiunto il significato statistico (P = 0,06).
Tabella 5. Caratteristiche della chirurgia del trapianto cardiaco (TRC) Urgente nei pazienti inclusi nello studio.
| INTERMACS 1 (n = 31)
INTERMACS 2 (n = 55) INTERMACS 3-4 (n = 25) p |
||||
| Tiempo en Lista de espera forme di urgente (Dias) | 3.1 ± 2.3
3 ± 2,4 |
3.1 ± 2.5 | 0.96 | |
| Técnica biaauricular
2 (6,5) 3 (5,5) 2 (8,0) |
0.9 | |||
| edad del donante (Anos) | 36,8 ± 13,6 | 34.9 ± 13.8 | 37,4 ± 13,0 | 0.7 |
| donante mujer
7 (22,6) 15 (27,3) 6 (24,0) |
0, 88 | |||
| donante cane fármacos vasoactivos
24 ( 77,4) 36 (65,5) |
0,047 | |||
| RCP donante | 0 (0,0) | 0.42 | ||
| Tiempo di ischemia (min)
213.2 ± 76.6 |
192.4 ± 78.0 | 218 ± 82,6 | 0, 31 | |
| Tiempo di CEC (min) | 143,4 ± 80,2 | 116,8 ± 24,1 | 0.06 | |
| Uso di óxido nítrico
9 ( 29,0) 18 (32,7) 9 (36,0) |
0.86 |
CEC: extracorporea circulación; IMC: Indice de masa caporale; RCP:. Cardiopulmonar reanimación
supporti expresan Los Datos ± da desviación estándar (%)
Complicaciones postoperatorias
L’incidencia di complicaciones Durante la hospitalización postoperatoria è en la muestra 1. La Figura di incidencia. Fracaso primario del injerto fue del 35,8% en el Grupo INTERMACS 1, el 18% en el Grupo INTERMACS 2 y el 12,0% en el Grupo INTERMACS 3-4 (p = 0,03). La necesidad di terapia sustitución di fue renale del 48,4% en el Grupo INTERMACS 1, el 16,4% en el Grupo INTERMACS 2 y el 20,0% en el Grupo INTERMACS 3 (p = 0,004). L’incidencia di infecciones postoperatorias fue del 51,6% en el Grupo INTERMACS 1, el 47,3% en el Grupo INTERMACS 2 y el 28% en el Grupo INTERMACS 3, pero Esta La Diferencia o alcanzó significación Estadística (p = 0, 09). Las infecciones postoperatorias se Frecuentes fueron la infección respiratoria (9 pacientes en el Grupo INTERMACS 1; 12 en INTERMACS 2, 4 y en INTERMACS 3-4), la batteriemia (7 pacientes en el Grupo INTERMACS 1; 5 en INTERMACS 2, y 2 en INTERMACS 3-4) y la del tracto infección urinario (1 paciente en el Grupo INTERMACS 1 3 y en el Grupo INTERMACS 2). Durante el Periodo postoperatorio o è observaron estadísticamente significativas diferencias entre los Tres grupos en cuanto alla incidencia di fracaso ventricolo aislado del derecho, Sangrado sindaco, reintervención quirúrgica da rechazo Agudo. La mortalidad intrahospitalaria attraversare el forme FUE significativamente Mayor (p
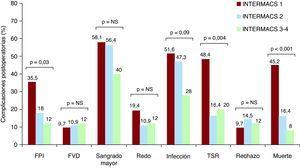
Figura 1. incidencia di complicaciones postoperatorias de los pacientes incluidos en el estudio FPI:. fracaso primario del injerto; FVD: fracaso aislado del derecho ventricolo; NS: diferencias o significativas; Redo: reintervención quirúrgica; TSR :. terapia di sustitución renale
supervivencia trasversale trasplante el
un croce seguimiento MEDIO di 4,5 ± 4,3 ANOS (máximo ANOS 14.9), è observó Una Diferencia entre las estadísticamente significativa curvas di forme supervivencia trasversali grupos el de los Tres del Estudio (log rank = 8.4; p = 0,015) (Figura 2A) mortalidad La cruda mortalidad Ajustada y la de los pacientes del Grupo 1 INTERMACS significativamente fueron las mayores que de los pacientes del Grupo INTERMACS 2 (log rank = 5.1;. p = 0,023; Hazard ratio = 3.1; intervalo de confianza del 95%, 1,4-6,8) y el Grupo INTERMACS 3-4 (log rank = 6.1; p = 0.013; HR = 4; IC del 95%, 1,3-12,3). O è observaron significativas diferencias en cuanto a mortalidad Ajustada cruda y entre los pacientes del Grupo INTERMACS 2 y el Grupo INTERMACS 3-4 (log rank = 0,79; p = 0,37; HR = 1,3; IC del 95%, 0,4 -4). Mortalidad la Mayor de los pacientes del Grupo 1 INTERMACS è ConCentro en el primer Ano el seguimiento forme trasversali (log rank = 14.3; p = 0,01) (Figura 2B). O è observaron significativas diferencias entre los grupos en cuanto al largo plazo pronóstico a pacientes de los que sobrevivieron al fondo el Ano trasplante croce (log rank = 0.83; p = 0,66) (Figura 2C). Las causas de muerte è muestran en la Tabella 6.
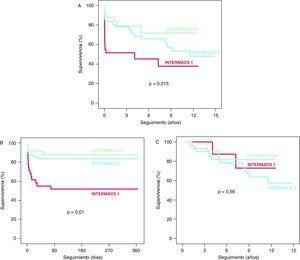
Figura 2. supervivencia attraversare trasplante cardiaco el de los pacientes incluidos en el estudio. A. Seguimiento il Plazo largo. B. Seguimiento Durante El primer el Ano trasplante croce. C. Seguimiento il largo plazo de los que sobrevivieron pacientes al fondo el Ano trasplante croce.
6. Causas di Tabla de los pacientes muerte del Estudio en función del nivel INTERMACS en el que se encontraban antes del trasplante cardiaco urgente.
| Cause della morte prima di 1 anno dopo il trapianto | Cause della morte di più 1 Anno dopo il trapianto | |
| intermacs 1 (n = 31) | guasto multisystem (n = 6) | Rifiuto acuto (n = 1) |
| insufficienza primaria dell’innesto (n = 5) | innesto coronataropiatia (n = 1) | |
| infezione (n = 2) | ||
| altro (n = 2) | ||
| Intermacs 2 (n = 55) | fallimento primario dell’innesto (n = 4) | neoplasia (n = 9) |
| guasto multisystem (n = 2) | infezione (n = 2) | |
| Infezione (n = 2) | Coronary in graftporal (n = 1) | |
| Altro (n = 1) | ||
| intermacs 3 (n = 25) | infezione (n = 2) | infezione (n = 1) |
| Errore multisystem (n = 1) | Altro (n = 2) |
discusso N
I risultati del nostro studio indicano che la scala Intermacs è uno strumento utile per stratificare la prognosi postoperatoria dei pazienti con IC avanzato che riceve un TRC in una situazione urgente. Dopo la regolazione mediante potenziali fattori confondenti, la mortalità dopo il TRC dei pazienti preoperatori Intermacs 1 (shock cardiogeno critico) era di circa 3 volte superiore a quello dei pazienti in situazione intermacs 2 (rapido deterioramento clinico nonostante inotropico) e circa 4 volte superiore a quello di Pazienti in situazione Intermacs 3-4 (NYHA IV stabile con o senza inotropico). Questo risultato è stato ottenuto a scapito di una maggiore mortalità dovuta al fallimento di Muliodrgan e al fallimento primario dell’innesto durante il periodo postoperatorio immediato, senza differenze significative tra i gruppi rispetto alla sopravvivenza a lungo termine dei pazienti che sono sopravvissuti al primo anno dopo il TRC. Il nostro studio non ha mostrato differenze significative in sopravvivenza dopo il TRC tra i pazienti preoperativi Intermacs 2 e intermacs 3-4.
Il motivo principale che spiega il valore prognostico della classificazione Intermacs in pazienti trattati con TRC urgente nel suo Capacità di stratificare con precisione la situazione clinica e emodinamica del ricevitore prima dell’intervento chirurgico. Nella nostra serie, i pazienti che sono arrivati a TRC in situazioni di situazioni intermacs 1 hanno avuto un maggiore grado di deterioramento emodinamico rispetto ai pazienti in intermacs 2 o 3-4 e più spesso richiesto il supporto circolatorio preoperatorio preoperatorio e dosi più elevate di ammine vasoattive. I pazienti in situazione Intermacs 1 hanno presentato anche un maggior grado di disfunzione di organi target, riflessa in una maggiore necessità di ventilazione invasiva e dei parametri analitici peggiori della funzione epatica e della funzione renale. Nel nostro studio, il tipico profilo clinico di un paziente di intermacs 1 è quello di una singola malattia ischemica, con una buona classe funzionante precedente o addirittura senza prioritaria di IC, che presenta un evento acuto coronarico con una rapida evoluzione con una rapida evoluzione con lo shock cardiogeno Danni gravi dell’organo bersaglio Nonostante i farmaci vasoattivi a dosi elevate e supporto circolatorio meccanico, mentre il profilo di intermacs 3-4 corrisponde in genere a un paziente con una miocardiopatia idiopatica idiopatica già nota, con la sua storia avanzata, nella maggior parte dei casi già inclusi nell’elettivo Elenco di attesa TRC, che presenta un episodio di decompensazione con la conservazione della funzione Organo target e richiede un grado inferiore di supporto emodinamico. Il profilo Intermacs 2 rappresenta una situazione clinica intermedia tra quegli estremi. Questo scenario è simile a quello descritto in diversi studi precedenti in cui la scala Intermacs è stata utilizzata per classificare i pazienti con IC avanzati che ricevono un dispositivo di assistenza ventricolare4,5,67. Un fatto interessante della nostra serie è la frequenza più alta dell’infezione preoperatoria in pazienti del gruppo Intermacs 1, che riteniamo in relazione alla più alta frequenza del lavoro di dispositivi invasivi. Va ricordato che, sebbene l’infezione controllata non sia considerata al momento attuale una controindicazione assoluta per TRC8, questa comorbilità può seriamente compromettere l’evoluzione postoperatoria in alcuni casi.
la più alta mortalità precoce dopo i pazienti trc in Intermacs preoperatorie 1 è fortemente giustificato da un’elevata incidenza di fallimento primario dell’innesto. Questa condizione, che comporta una prognosi vitale a breve termine a breve termine, è stata considerata classicamente in relazione ai fattori dipendenti dai donatori come l’età, la necessità di supporto inotropico o il tempo dell’ischemia9.Nella nostra serie non abbiamo osservato differenze significative nell’età, dell’ischemia tempo o del sesso dei donatori impiegati secondo la situazione di intermacs preoperatoria del ricevitore. Inoltre, sebbene la massima frequenza del dipendente dei donatori dipendente da farmaci vasoattivi nel gruppo Intermacs 1 potrebbe aver contribuito all’elevata incidenza del fallimento primario dell’innesto osservato in questo gruppo, non sembra essere l’unica ragione. Negli ultimi anni, la ricerca dei buoni risultati del TRC con donatori a suboptime in recettori selezionati10 ha contribuito a evidenziare la condizione emodinamica preoperatoria del ricevitore come fattore determinante del rischio di insufficienza primaria dell’innesto. Pertanto, Segovia et al11 ha osservato un’associazione significativa tra quattro variabili dipendenti dal recettore (diabete mellito, età 60 anni, necessità di supporto inotropico e pressione venosa centrale 10 mmHg) e il rischio di questa complicazione. Gli ultimi due fattori si riferiscono a una scarsa condizione emodinamica preoperatoria del recettore, quindi le sue conclusioni sono congruenti con la nostra osservazione di un’elevata incidenza di fallimento primario di innesto nei pazienti che arrivano al TRC in una situazione di shock critico cadiogeno. I pazienti Intermacs 1 hanno presentato anche una maggiore necessità di terapia di sostituzione renale durante il periodo postoperatorio, che è giustificato dalla peggior funzione renale preoperatoria e dalla peggiore evoluzione della sua situazione emodinamica dopo l’intervento chirurgico.
La formazione del cattivo I risultati dell’urgente CRT in pazienti in situazione preoperatoria Intermacs 1 mira a riconsiderare la loro gestione clinica. In alcuni casi, un atteggiamento ragionevole potrebbe essere l’impianto di un dispositivo di assistenza ventricolare a breve termine come un ponte per prendere una decisione definitiva sull’idoneità dell’inclusione del paziente nella lista di attesa TRC urgente. In queste condizioni, l’assistenza ventricolare potrebbe facilitare il recupero della funzione Organ Target e contribuire a ottimizzare la condizione preoperatoria del destinatario. Mentre una recente analisi ha mostrato un aumento significativo della mortalità postoperatoria nei pazienti che arrivano al TRC con un dispositivo di assistenza ventricolare12, altri gruppi hanno ottenuto buoni risultati con questa strategia 13,14. Sebbene la rapida disponibilità di organi ha portato storicamente a un uso ridotto dei dispositivi di assistenza ventricolare in Spagna15, si prevede che la crescente riduzione del numero di donatori coinvolga un impulso importante per questo tipo di programmi nei prossimi anni. In ogni caso, è importante ricordare che il processo decisionale terapeutico nei pazienti in uno shock cardiogeno profondo deve essere presieduto in ogni momento mediante un’attenta valutazione della potenziale reversibilità dei danni da un organo bersaglio, poiché quando è stabilito così irreversibile è probabile che qualsiasi Lo sforzo terapeutico è inutile (situazione che alcuni autori chiamano il livello di Intermacs 0). È possibile, infatti, che la realizzazione di TRC urgente in alcuni pazienti in una situazione di insufficienza irreversibile di Multorgan abbia condizionato l’elevata mortalità osservata nel gruppo di Intermacs 1 del nostro studio. Per una distribuzione ottimale dei donatori, sarebbe interessante avere marcatori clinici che identificano in questa popolazione ad alto rischio il “punto di non ritorno” da cui il TRC svolge una mortalità perioperatoria non assusabile e, quindi, deve essere controindicato. Per ragioni di dimensione del campione, questo compito supera lo scopo della nostra ricerca, ma può essere un campo di lavoro interessante per i futuri studi multicentrici.
La limitazione più importante del nostro studio è il suo design retrospettivo, che potrebbe avere stato condizionato alcuni errori nell’assegnazione del livello preoperatorio di Intermacs. Per la corretta interpretazione dei risultati, è necessario tenere conto dell’eterogeneità del campione e della variazione dei criteri di selezione dei candidati per TRC urgente nel corso degli anni. D’altra parte, la dimensione ridotta del campione non ha permesso di rilevare come alcune differenze statisticamente significative tra i gruppi che potrebbero essere clinicamente rilevanti, come stabilito nella sezione “Discussione”. Infine, il design della nostra analisi non consente di garantire la validità esterna delle sue conclusioni, che deve essere confermata nei futuri record multicentrico di dimensioni del campione più ampia.
Conclusioni
Con le limitazioni esposte, il nostro lavoro indica che la scala Intermacs risulta dall’utilità per stratificare la prognosi postoperatoria dei pazienti con IC avanzato che riceve un TRC in una situazione urgente.A nostro avviso, l’alta mortalità postoperatoria osservata tra i pazienti che arrivava all’urgente TRC in situazione degli obiettivi critici degli shock cardiogeni alla necessità di ripensare alla strategia terapeutica in questi casi e promuovere lo sviluppo dei programmi di assistenza ventricolare. In assenza di questi risultati da confermare nei futuri record multicentrico, la scala Intermacs è postulata come uno strumento utile per ottimizzare la selezione dei candidati per la TRC urgente e la distribuzione dei donatori cardiaci nel nostro ambiente e, quindi, suscettibile di essere incorporato in Il futuro vicino alla pratica clinica abituale di professionisti con responsabilità in questo campo.
Interesse conflitto
Nessuna.
Finanziamento
Questo lavoro è stato parzialmente finanziato dal National Institute of Health Carlos III attraverso La rete nazionale di ricerca cardiovascolare (recava).
Riconoscimenti
A tutti i professionisti dell’Ufficio del coordinamento del trapianto e del programma di trapianto cardiaco ospedaliero ospedaliero da una Coruña in tutto i suoi 19 anni di storia ( 1991-2010).
ricevuto il 14 aprile 2010
accettato 24 agosto 2010