Presentazione del caso Istituto superiore della medicina militare “Dr. Luis Díaz Soto”
Tumore intracraniale in una donna incinta
My. Armando Felipe Morán, 1 cap. Orlando Cruz González, 2 m e. Teresita de Jesús Montero González 3 e TTE. Mais Leonor Pérez Riveiro4
Astratto
Un paziente è presentato che durante la sua gravidanza viene rilevata la presenza di un tumore cerebrale. Le caratteristiche cliniche presentate erano mal di testa, vomito, crisi focali sul braccio sinistro con la generalizzazione successiva, accompagnata dalla perdita di forza muscolare e papiledema. La condotta seguita era chirurgica con la successiva radioterapia e cartilac dal clistere. Il tipo istologico della lesione un glioblastoma multiforme e l’evoluzione postoperatoria è stata soddisfacente all’avvio, con un tempo di sopravvivenza di circa 8 mesi.
Dect Descrittori: neoplasie del cervello; Glioblastoma; Complicazioni neoplasmatiche della gravidanza.
I tumori intracranici costituiscono un capitolo arido, ma di vitale importanza nella medicina neurologica. Sono considerati una delle condizioni più temute nel campo della medicina, che per la sua posizione e le caratteristiche portano quasi sempre il paziente a morte. Queste lesioni intracraniche includono neoplasie benigne e maligne, che possono essere sviluppate in cervello, meninge o teschi.1 e tumori cerebrali sono da 0,2 al 2,6% delle ammissioni ospedaliere e il 10% di tutti i tumori dell’organismo. Corrispondevano dal 1 al 2% del defunto.2 si verificano a qualsiasi età, ma sono rari nei primi 6 mesi di vita; Sono frequenti nei neonati e nei bambini sotto i 10 anni, raro nei giovani adulti, aumentano la loro frequenza con l’età e la sua massima incidenza si manifesta nel quinto e del sesto decennio della vita, per essere rara di nuovo da 70 a .3-5
Multiform Gioblastoma (GM) costituisce tra il 12 e il 15% di tutti i tumori intracerebrali. La fascia di età in cui la sua incidenza è maggiore tra 51 e 60 A, pazienti superiori a 45 e meno di 65 A, ed estremamente rara l’esistenza di questo tumore sotto i pazienti sottostanti 30 a 30 A.6-8
> La presentazione di GM durante la gravidanza è una rarità, non vi è alcun segno pubblicato su questo e nella letteratura rivista dell’ultimo 10 percento. Non vi sono prove che questi si verifichino con questo stato, sebbene sia stato correlato alla crescita accelerata di meningioma e cellule di glial maligne in questa fase con i cambiamenti ormonali che si verificano in esso.9-11
la presenza di una gravidanza con GM costituisce la base per questa relazione.
Custodia clinica
Gestante 24 Una vecchia e 35 settimane di gravidanza, inviata al centro 1 °. Aprile 1999, presentando progressivamente negli ultimi 7 d progressivamente in intensità, mal di testa sotto forma di sovvenzione ribelle a trattamento analgesico e convulsioni. Le crisi focali sul braccio sinistro all’inizio, successivamente divennero diffuse e accompagnate dalla vescica e dal relax dello sfintere anale. Aveva anche “intorpidimento” del braccio e della gamba sinistra, con perdita di forza muscolare e deviazione dalla commessa labiale verso il lato inalterativo e il vomito occasionale non correlato all’ingestione del cibo.
Tra lo sfondo, la presenza di convulsioni focali viene raccolta a 12 settimane di gestazione sul braccio sinistro in un paziente con uno sfondo sanitario, che non è stato studiato e scomparire con il trattamento della carbamazepina.
L’esame fisico è la presenza di un emipreais moderato, totale, diretto con una predominanza del braccio sinistro, senza segno di Babinski o coinvolgimento sensibile. Per questi motivi, il paziente non ha tenuto in piedi e fissò a letto. Nello fondo degli occhi, un papiledema è stato visto senza essudati o emorragie.
Sono stati eseguiti i seguenti studi complementari:
- Tomografia computerizzata semplice e contrastata (TC): 5,5 o 5,6 cm di diametro dell’area del tumore del diametro è stata osservata in un fronte posteriore destro Regione accompagnata da marcati segni di edema cerebrale, e spostamento medio della linea in 1,3 cm, con cattura moderata di contrasto e centro di ipodense senza definizione di bordi o capsula (figure 1 e 2).
- raggi X cranio in anteroposterio Visite laterali: Normale.
- elettroencefalogramma (EEG): Segni di irritazione focale focale diritti diritti diritti.
- ultrasuoni ginecologici: presentazione cefalica, DBP 85, femuro 65, normale fluido amniotico, attuale battito cardiaco Presente, Placento precedente senza segni di scadenza.
- Eritionedimentazione: 60 mm.
- Altri studi con risultati entro i limiti normali: emogramma con differenziale, glicemia, creatinina, acido urico, urea, proteine totali, ioniogramma, gasomare, osmorolarità del plasma, coagulogramma, sierologia, hiv, test funzionale epatico, elettrocardiogramma e radiografia del torace.

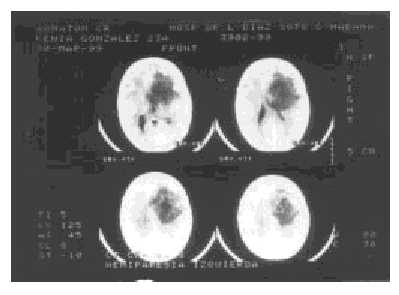
viene valutato insieme tra i servizi di neurochirurgia, ginecologia e anestesia, è deciso imporre immediatamente il trattamento con Betnazolo con gli obiettivi di ridurre l’edema cerebrale e indugiare la maturità polmonare del feto.
La conclusione è conclusa dall’esecuzione di interventi chirurgici in 2 volte, cioè, in primo luogo inviare il paziente al cesareo e una volta recuperato il paziente di questa procedura sottoposta a un intervento cranico. Inoltre, è stata aggiunta la dose di anticonvulsionanti e il 20% mannitolo è stato aggiunto.
Al quinto giorno dell’inizio dell’uso degli steroidi è stato eseguito la sezione cesarena. Il paziente ha continuato in stretta sorveglianza ad agire immediatamente in caso di decompensazione neurologica.
Quando si lascia la stanza, è mantenuto con trattamento mannitolo, dilantin, furosemide, betnazolo, penicillina cristallina, amikacin ed ergovina.
Il paziente si evolve favorevolmente i primi 5 D, al sesto presenta la tabella febbrile, che è stata associata alla possibile contaminazione del centro, quindi viene rimossa e canalizzata dal lato opposto. Il settimo giorno il paziente alba con disorientamento e la grada prende coscienza. Anisocoria appare con la giusta mediasia, quindi è stato portato all’emergenza alla sala operatoria.
La cromotomia frontale destra viene eseguita, dopo l’apertura del Duramader, è la crosta di elettrocoagula al livello della porzione successiva della seconda circonvoluzione frontale e quando il foraggio di un liquido viene evacuato nella direzione della lesione beige in circa 5 cc. Con la corticotomia a quel livello, viene raggiunta la lesione grigia, non ben delimitata, con porzioni più solide e altre più frittespibili e con alcune aree di necrosi. Resezione subtotale di circa l’80%. Diagnosi istologica: Gliblastoma multiforme.
Dopo l’intervento, il paziente si sposta su terapia intensiva e rimane intubata 24 ore; Si evolvendo favorevolmente il trattamento anti-diadema cerebrale è diminuito gradualmente e si ritira al settimo giorno, ad eccezione degli steroidi che sono stati mantenuti per 2 settimane.
Il paziente riceve il trattamento con la radioterapia fotonica di 6 000 rads accompagnati da cartilac tramite clistere. Durante la radioterapia rimase con steroidi.
è rimasto asintomatico per circa 7 mesi, quando ricomincia con le convulsioni, la perdita di forza nell’equituto sinistro e l’intenso cefalea frontopoparietale. L’esame fisico è soddisfatto di emiparesi totale e diretta a sinistra, con predominanza brachiale e grado di papiledema bilaterale I. In TC la presenza di un’immagine con caratteristica simile a quella precedente viene rilevata di nuovo, ad eccezione della presenza di immagini crociate profondamente spaventose con immagini a croce con Estensione ai lobi. Temporaneo e parietale con edema contrassegnato.
È intervenuto chirurgicamente con l’apertura della craniotomia anteriore, l’evacuazione delle lesioni cistiche e un’ampia resezione della lesione del tumore di circa il 90%.
Il paziente viene fornito fino al decimo giorno del suo intervento senza mal di testa, o convulsioni, ma con il difetto iniziale del motore, con carbonazepina e trattamento del dexametazone.
ritorna al centro a 24 D di funzionamento presentando nuovamente le convulsioni, il cefalea opprimente oppressivo intenso, accompagnato dal vomito. Nello studio evolutivo di TC, viene osservata l’estensione della lesione a quasi tutto l’emisfero destro. La famiglia non è d’accordo con un nuovo intervento chirurgico, quindi non si sottometterà.
Il paziente muore 2 settimane dopo.
Nell’autopsia è stato trovato lesioni macroscopiche, grigie e infiltranti, scarsamente delimitate che si estendono all’intero emisfero cerebrale destro, con aree aspre e biancastre e altre zone morbide e gialle (figure 3 e 4).Microscopicamente c’era una densità cellulare elevata con pleomorfismo, necrosi e proliferazione vascolare, di cellule che procedono in luce vascolare per costituire corpi glomeruoidi. La necrosi era come la serpentina e le cellule tumorali atipiche raggruppate lungo le regioni necrotiche con un aspetto pseudoempalizzato.
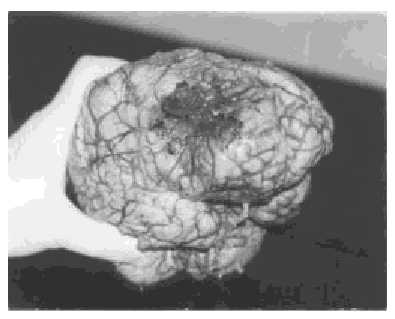
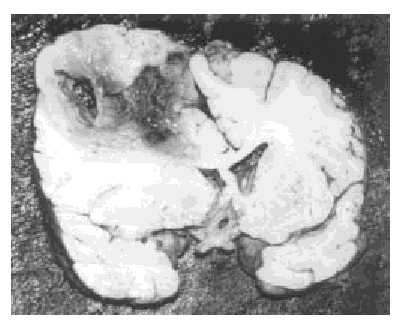
Il tempo di evoluzione totale era:
- sin dal suo aspetto a 12 settimane di gestazione: 426 d, 14 mesi.
- sin dalla sua prima operazione neurosurgica fino alla sua morte: 253 d, qualcosa di più di 8 mesi.
Commenti
La presenza del tumore cerebrale durante la gravidanza è un fatto drammatico. Quando decidere l’intervento chirurgico e che tipo di intervento per svolgere è una domanda non ancora risolta, dal momento che i tentativi sono stati effettuati, 11 rapporti sono di casi isolati e in molti anni revisioni il numero di pazienti è piccolo e l’istologia dei tumori equilibrati varia .11-15
Il paziente è stato presentato con un termine feto, quindi la decisione non era difficile. Ci è voluto del tempo per indurre la maturità polmonare del feto e le buone condizioni del paziente lo hanno permesso. La decisione di fare la sezione cesarea e quindi l’intervento neurosurgico è stato preso fondamentalmente a causa di 4 fattori:
- Buone condizioni generali del paziente.
- grandezza di entrambi gli interventi chirurgici.
- L’intervento anestetico neurosurgico dovrebbe essere basato su un’ulteriore induzione e manutenzione lente e ulteriori, mentre la sezione cesarea esige l’induzione rapida con un uso minimo di anestesia.
- cambiamenti ormonali che si verificano più tardi rispetto al PARTO O Cearing, che nel paziente ostacolerebbe la sua evoluzione postoperatoria, nel caso in cui venga presentata a entrambi gli interventi contemporaneamente.
GMS viene presentato più frequentemente negli uomini, invecchiato tra 45 e 65 A, ma sono anche più frequenti nell’emisfero sinistro, risultati che non coincidono con la presenza della lesione del paziente.6-8 La presentazione clinica iniziale del paziente non è la più frequente riportata nella letteratura mondiale dove le percentuali più elevate erano in relazione al mal di testa (73%), emiparesi (70%), papiledema (60%) e disturbi mentali (57%). 16,17
Dal punto di vista tecnico dei pazienti con Exereis Total MacRoscopicly Segnala un periodo chirurgico Un periodo di vita più lungo e viene a vivere tra i 6 mesi a 2 a confrontarsi con coloro che sono stati applicati solo dalla biopsia, ma non è meno vero che possono verificarsi danni secondari molto più elevati rispetto alle procedure meno invasive.6 Alcuni autori come Kreth e altri18 consigliano la biopsia seguita dalla radioterapia, senza tenere conto della resezione chirurgica. È stato deciso nel paziente di eseguire una resezione il più ampia possibile, ma senza danneggiare l’area del motore compromessa, al fine di offrire una vita postoperatoria il più pienamente possibile e seguire il suo trattamento successivo con radioterapia e cartilac.
Al momento della sopravvivenza degli ammalati con queste lesioni, i risultati sono descritti tra 6 mesi e 12 A, quando la resezione chirurgica e la radioterapia, essendo meno di altri tipi di combinazioni terapeutiche.6-8, 19 il Caso presentato ha ricevuto questo tipo di trattamento e trovato nell’intervallo di tempo indicato.
La figlia del paziente cresce e si sviluppa entro limiti normali per la sua età e senza presentare alcun tipo di disturbi.
Riepilogo
Questa carta presenta al paziente che è stato rilevato tumore durante la gravidanza. Le caratteristiche cliniche erano mal di testa, vomiti, convulsioni focali nel suo braccio sinistro, con ulteriore generalizzazione, accompagnata dalla perdita di forza muscolare e pacco. Procedure chirurgiche, seguite da ulteriori radiothepary e amministrazione di cartilac per clistere. Il tipo istologico della lesione era quello di iloblastoma multiforme e il recupero post-cordiale è stato soddisfacente all’inizio, con un periodo di sopravvivenza di otto mesi in modo opportuno.
Intestazioni del soggetto: neoplasie del cervello; Glioblastoma; Complicazioni di gravidanza, neoplastico.
Riferimenti bibliografici
- Lieberman A, Ransohoff J. Trattamento dei tumori cerebrali primari. Acta Neurol 1982; 6: 47-9.
- Casanova P. Diagnosi per immagine. In: Compendio di radiologia clinica.Messico, DF: Inter-American; 1980: 686-702.
- Morris JH, Phil D. Il sistema nervoso centrale: tumori. In: Robbins. Patologia strutturale e funzionale. 4 ed. Madrid: Inter-American, Mc Grand Hill; 1990: 1486-95.
- Fishman Ra. Tumori intracranici e stati che aumentano la pressione intracranica. In: cecil noi. Trattato di medicina interna. 15 ed. Avana: editoriale e educazione; 1984: 1033-44.
- PONS PONS A. Patologia e cliniche mediche. Barcellona: Salvat; 1969: 663-775.
- BACK SB, Willson CB, Harshiv GR. Tumori neuroepiteliali del cervello adulto. In: Julian. Ry. Chirurgia neurologica. 4 ed. WB Saunders; 1996: 2612-84.
- weiss rg. Tumori del sistema nervoso centrale. In: Geoffrey Rw. Oncologia clinica 2 ed. Messico DF; Il manuale moderno; 1977: 541-610.
- Obwegeser A. Ortler M, Seiwald M, Ulmen H, Kostron H. Terapia di Gliblastoma multiforme: Esperienza cumulativa di 10 anni. Acta Neurocirc (Wien) 1995; 137: 29-33.
- carroll rs, zhang jm, dashner kb, sar m, nero pmcl. Attivitazione dei recettori del progesterio e dei glucocorticoidi in meningiomi. Neurochirurgia 1995; 37: 92-7.
- carroll rs, zhang jm, dashner kb, sar m, nero pmcl. Recettori dell’ormone steroideo nelle neoplasie astrocitiche. Neurochirurgia 1995; 37: 37: 496-504.
- Isola A, Álvarez F, González A, García GA, Pérez Am, García Bm. Tumore cerebrale e gravidanza. OBRETE Gynecol 1977; 89 (1): 19-22.
- Zukiel R, Jankowski r, neoplasie del cervello di Ossek in gravidanza. Due storie di case. Ginekol Pol 1994; 65 (3): 153-6.
- SNED PK, ALBRIGHT NW, WARA WM, MD PRAYOWS, WILSON CB. Le stime della dose fetale per la radioterapia dei tumori cerebrali durante la gravidanza. INT J RADIAT ONCOL BIOL PHYS, 1995; 32 (3): 823-30.
- Juarez AA, Villareal PC, Dorian GI, Chen FJ, MAGAÑA CG. Meningioma in gravidanza. Rapporto di un caso e revisione della letteratura. Gynecol Obette MEX 1995; 63: 349-51.
- Korula G, Farling P. Gestione anestetica per una sezione cesarea combinata e craniectomia della fossa posteriore. J neurosurg anestesiolo 1998; 10 (1): 30-3.
- McKenan Ro, Romas DG, EDS. Lo studio clinico di gliomi. Tumori Brian: BONS scientifici, ricerca clinica e terapia attuale. Boston: Butherworth; 1980; 194-230.
- Pigoh TJD, Lowe JS, Palmer J. Modellazione statistica nell’analisi del glioblastoma multiforme. Uno studio della variabile clinica e del K1-67 immunoreattivi. BR J Neurosurg 1991; 5: 61-6.
- kreth fw, warnke pc, schelement R. Resezione chirurgica e terapia radiazione rispetto alla biopsia e radioterapia nel trattamento del glioblastoma multiforme. J neurosurg 1993; 78: 762-6.
- Obweerser A, Ortler M, Seiwald M, Ulmen H, Kostron H. Terapia di Gliblastoma multiforme: Esperienza cumulativa di 10 anni. Acta Neurocirc (Wien) 1995; 137: 29-33.
ricevuto: 26 maggio 2000. Approvato: 30 giugno 2000.
Il mio. Armando Felipe Morán. Istituto superiore di medicina militare “Dr. Luis Díaz Soto”. Monumental Avenue, Avana del Este, CP 11700, Città dell’Avana, Cuba.
1 Specialista di grado I in neurochirurgia. Insegnante di sostegno.
2 specialista di I grado in neurochirurgia.
3 specialisti di grado I in anatomia patologica. Insegnante di sostegno.
4 specialista di I grado in Gynecoobstetrics. Insegnante di sostegno.