Introduzione
Sindrome di bypass intestinale senza bypass intestinale è stato descritto da Jorizzo et al1 nel 1983, che ha proposto il termine della sindrome dell’artrite associata alla dermatosi l’intestino Descrivevano un quadro clinico sovrapposto a presentare il 20% dei pazienti sottoposti a bypass intestinale, ma associato ad altre malattie intestinali. Da questa descrizione originale, sono stati pubblicati solo 8 casi di questa sindrome. Presentiamo 2 nuovi casi rilevati in uno studio condotto su 139 pazienti con malattia intestinale infiammatoria e lesioni cutanee.
Descrizione dei casi
Case 1
Una donna di 34 Anni, senza una storia familiare di interesse e tra la cui storia personale ha sottolineato di aver diagnosticato 8 mesi prima della malattia di Crohn con l’affettazione ileocolico della leggera intensità, che controllata con mesalazina, la vitamina B12 e la risintiramina, sono venute alla consultazione dall’apparenza, da A Settimana fa, in tronco ed estremità, di piccole lesioni rossastre, disseminate e pruritiche, nel cui centro, sul tempo libero, nel tempo libero, contenuti liquidi che sono diventati pustole nella sua evoluzione. Queste lesioni sono state risolte spontaneamente con la formazione della crosta in 4-5 giorni, mentre le nuove lesioni di caratteristiche e evoluzione simili stavano apparire. Alcune ha prodotto l’iperpigmentazione residua quando risolto. L’inizio del tavolo ha coinciso con un focolaio di attività della sua malattia leggera Crohn (indice di attività Harvey di 5). Il paziente ha fatto riferimento a diversi episodi precedenti simili, meno intensi, in coincidenza sempre con focolai della sua malattia.
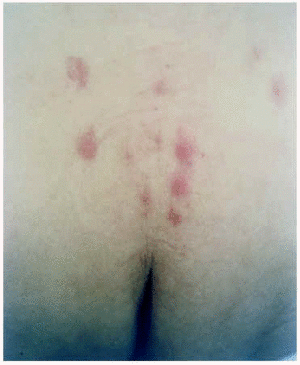
Esplorazione dermatologica La presenza è stata osservata, nella parte bassa della schiena, Macuas e Papule EritheMatoyase, bordi gravemente definiti, arrotondati, di cui Centro sono stati osservati vescicole trasparenti contenuto liquido e pustole puntformi (figura 1). In entrambe le gambe, con un carattere bilaterale e simmetrico, sono stati osservati papule emozionanti con crosta emorragica centrale e maculi iperpigmentati residui. In nessun momento il paziente ha presentato febbre, artromialgie o coinvolgimento oculare.
/ div>
fig. 1. – Vesiculopustulati isolati, sulla base eritematosematosa, nella parte bassa della schiena.
Studio istologico di una lesione tronco clinicamente vesiculosa è stata eseguita, che mostrava, sotto un normale epidermide, edema discreto nel dermis papillario e un superficiale, Infiltrato infiammatorio perivascolare e diffuso (figura 2). Detto infiltrato è stato formato da linfociti, istiociti e abbondanti neutrofili, con fenomeni di leucocytoclastica e edema endoteliale senza osservare segni di vasculite (figura 3).
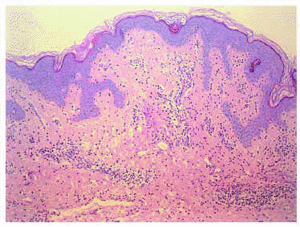
fig. Due .– Edema discreto in derma papillare con infiltrazione pervascolare e diffusa infiammatoria. L’epidermide è rispettata. (Ematossilina-eosina, x10.)
fig. Infiltrato infiammatorio a 3 miste, formato da linfociti, istiociti e abbondanti neutrofili con leucocytoclastica. (Ematossilina-eosina, x20.)
L’epidemia intestinale è stata controllata con una maggiore dose di mesalazina e con nemici corticosteroidi e sintomi cutanei è stato risolto in parallelo.
Caso 2
Una donna di 41 anni senza una storia familiare di interesse e tra la cui storia personale ha sottolineato di aver diagnosticato un anno prima della pancite ulcerosa, per il quale ha eseguito nemici a 5 manici e corticoidi, consultato dall’apparenza Sulle cosce per 15 giorni, di piccole ferite disseminate, rossastre e pruritiche, che nella sua evoluzione divennero pustole. L’aspetto di queste lesioni aveva coinciso con il ritiro del trattamento con corticosteroidi orali effettuati da un precedente focolaio della loro malattia intestinale infiammatoria, producendo una riattivazione dell’attività intestinale (indice di attività di Tricove di 15). Il paziente si riferiva a episodi precedenti simili, che si erano preceduti in 1-2 giorni al suo focolaio dell’attività intestinale, e che era stato risolto con il controllo dell’epidemia. L’esplorazione è stata osservata la presenza su entrambe le cosce, con un carattere bilaterale e una tendenza simmetrica, di vescicole per contenuti liquidi leggeri e pustole, isolati, di 2-5 mm di diametro che annuì su una base eritemedoedematosa. Ho presentato febble e diffondere artromialogie, senza segni di artrite o coinvolgimento degli occhi.
La biopsia cutanea di una delle lesioni ha mostrato un edema intenso in derma papillare e un denso infiammatorio infiammatorio perivascolare e interstiziale in tutto lo spessore del derma (fig.4), formato da linfociti, istiociti e neutrofili abbondanti. Hanno anche osservato fenomeni di leucocytoclastica ed edema delle cellule endoteliali, senza altri segni di vasculite. L’epidermide è stata rispettata (figura 5).
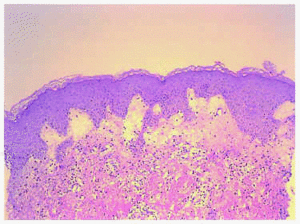
fig. 4. – Edema intenso in dermati papillare e infiltrazione densa infiammatoria perivascolare e interstiziale, in tutto lo spessore del derma, sotto una normale epidermide. (Ematossilina-eosina, x10.)
fig. 5.– Edema intenso in dermati papillare con infiammatorio misto infiltrarsi con abbondanti neutrofili e leucocytoclasty senza segni di vasculite. (Hematoxylin-Eosin, X20.)
L’epidemia di attività intestinale è stata controllata con corticosteroidi orali (prednisone 1 mg / kg / giorno in modello discendente), e la pelle e lesioni articolari sono state risolte in parallelo.
Discussione
Sindrome di bypass intestinale senza bypass intestinale o la sindrome da dermatosi-artrite, è stata descritta associata a malattie intestinali diverse come ulcere gastroduodenali, adesioni intestinali secondarie alla precedente chirurgia addominale o alla malattia intestinale Infiammatorio. Clinicamente, è caratterizzato dalla comparsa di tronco e delle estremità di maculi eritematose, meno di 1 cm di diametro, che progredisce verso la formazione di papule eriteme di bordi scarsamente definiti, con formazione di vescicola e pustole centrali a 24-48 h. Le lesioni persistono per 2-8 giorni e solitamente ricorrerono per 1-6 settimane. Di solito è accompagnato da una Pseudogripal Picture2. Finora, solo 8 casi sono stati descritti come una sindrome di bypass intestinale senza bypass intestinale1-3. Altri casi sono stati pubblicati come sindrome di Sweet2, l’eruzione vesiculata associata alla malattia infiammatoria intestinale4 o alla pedererma gangrenosa abortiva.
Istologicamente, la sindrome di bypass intestinale senza bypass è inclusa all’interno della dermatosi neutrofilica. È caratterizzato dalla presenza di un’epidermide rispettata, un denso infiammatorio infiammatorio infiammatorio con la presenza di numerosi neutrofili in derma e edema in derma papillare. Ci possono essere fenomeni di leucocytoclasia, ma senza necrosi fibrinoidi delle navi1,2. La sovrapposizione osservata clinicamente e / o istologicamente tra la varie dermatosi neutrofilica, nonché la sua apparenza simultanea o con consecuzione, ha portato alcuni autori a considerare il termine dermatosi neutrofilica come un’entità nasologica individualizzata con diverse presentazioni cliniche6.7.
Dei 8 casi descritti, solo tre erano associati alla malattia intestinale infiammatoria, sia la malattia di Crohn che la colite ulcerosa. Erano 3 donne, che coincidono con un’epidemia intestinale, presentavano lesioni vescicolopustose su una base eritematosa. Due casi sono stati accompagnati da eritema nudo. In tutto, la risoluzione delle lesioni cutanee si è verificata dopo il controllo dell’epidemia intestinale con corticosteroidi sistemici. L’istologia era simile alla sindrome di Sweet1,3. O’Laughlin e Perry5 hanno anche descritto altri 2 pazienti, un uomo e una donna, colpiti da colite ulcerosa, che ha presentato un’immagine clinica simile, coincidendo con esacerbazioni di colite ulcerosa, che interpretata come una forma di aborto di Piodererma cancrenosa. L’associazione con focolai di malattia infiammatoria intestinale si riflette nella classificazione di Gregory e HO8, inclusa la sindrome di bypass intestinale senza bypass intestinale all’interno delle manifestazioni reattive della malattia intestinale infiammatoria. Nei 2 casi descritti da noi, questa associazione è anche osservata con gli epidemie di attività intestinale.
Le principali diagnosi differenziali della sindrome di bypass intestinale senza bypass intestinale nella malattia intestinale infiammatoria sono la sindrome di dolce e la vesiculosa eruzione di malattia infiammatoria intestinale, entrambe incluse nel gruppo di dermatosi neutrofila. La diagnosi differenziale contro la sindrome dolce viene effettuata secondo i criteri clinici, poiché istologicamente sono indistinguibili. La sindrome dolce differisce dalla presenza in esso di placche più grandi e superficie pseudovesicolare di predominanza nella parte alta del tronco e degli estremi superiori1,2. La diagnosi differenziale contro l’eruzione di Vesiculopoltolosa associata alla malattia intestinale infiammatoria è fondamentalmente istologica, poiché clinicamente sono molto simili ed è caratterizzato dalla presenza di pustole dei neutrofili intraepidermiche o singolari con infiltrazioni infiammatorie miste in dermis9.10.Altre diagnosi differenziali sono la malattia di Behçet, meningocococemia differenziata, endocardite batterica subacuta, candidosi sistemica, vasculite leucocytoclastica, pederma gangrenoso e vasculite pusulosa primaria idiopatica1,2,5,11.
Ritiene che la sua etiopati sia dovuta a a Overbrowth batterico nella luce intestinale con il passaggio di antigeni Pepidoglucan alla circolazione sanguigna e in circolazione immunocomplex che verrebbero depositati nelle pareti vascolari, producendo la chemiotaxis neutrofilica12. A causa di questo trattamento eccessivo batterico è stato difeso con antibiotici sistemici, fondamentalmente ciprofloxacina e trimethoprim-sulfametossazolo, poiché oltre alla loro capacità battericida inibiscono la chemiotassi dei neutrofili. Si è persino considerato che la risposta agli antibiotici sarebbe un criterio diagnostico differenziale di questa entità contro la sindrome da dolce, che al contrario risponderebbe a Corticoides2. Tuttavia, i casi descritti associati alla malattia infiammatoria intestinale sono stati controllati con corticosteroidi sistemici, probabilmente perché questi sono il trattamento della scelta del focolaio intestinale13.
Vogliamo sottolineare che questi 2 casi descritti sono stati diagnosticati tra 139 pazienti Con malattia intestinale infiammatoria e lesioni cutanee, che rappresentano l’1,43% dei pazienti (dati non pubblicati). Data questa frequenza osservata nel nostro studio riteniamo che sia un’immagine infradiagnostica, che dovrebbe essere valutata anche come predittore di focolai di attività intestinale. Riteniamo che, sebbene in alcuni casi, è stato osservato la sovrapposizione clinica e / o istologica delle lesioni nella dermatosi neutrofilica, in altri, come i due descritti da noi, una diagnosi più specifica può essere raggiunta e taggata la sindrome di bypass senza bypass senza bypass.