Risposta del glucosio / insulina a un glucosio di sovraccarico in soggetti con rischio per il diabete Tipo 2.
Elena Ryder, Maria Esther Gómez, Virginia Fernández, Gilberto Fields, Marina leggera Morales, Humberto Valbuena e Xiomara Raleigh.
Istituto di ricerca clinica “Dr. Américo Negrette “, Facoltà di Medicina, Università di Zulia, Maracaibo, Venezuela.
Riepilogo.
Al fine di determinare l’effetto di determinati fattori di rischio per il diabete di tipo 2 come la storia familiare, l’obesità e la dislipidemie, sulla risposta glicemica e dell’insulina a un sovraccarico di glucosio, sono stati studiati 135 individui (77 donne e 58 Uomini) da età compresa tra 20 e 68 anni, con glicemie di base inferiori a 110 mg / dl, ma considerato il rischio di diabete di tipo 2 per presentare uno o più dei suddetti fattori. Abbiamo scoperto che la presenza di tali fattori di rischio non ha influenzato la risposta glicemica in ogni caso, tuttavia, sia le concentrazioni di insulina basale che la risposta post-chirurgica è stata influenzata dall’obesità, sia negli uomini che nelle donne, in aumento in forma significativa ( P < 0.0001) Concentrazioni di insulina. La presenza di dislipidemia sollevata in modo significativo (P < 0.002) Concentrazioni di base e risposta dell’insulina solo negli uomini. Quando la coesistenza della storia familiare del diabete di tipo 2 era presente, gli individui hanno mostrato una riduzione significativa (P < 0.002) da entrambi i valori basali e dalla risposta all’insulina. Concludiamo che senza alterare la risposta glicemica, la presenza di un fattore di rischio come l’obesità, la dislipidemia o la storia familiare del diabete porta a iperinsulinemia basale e stimolata dal glucosio, mentre la coeside di obesità e la storia familiare produce un deficit nella secrezione dell’insulina.
Parole chiave: risposta glucosio-insulina, obesità, sfondo del diabete, iperinsulinemia, dislipidemia.
Risposta del glucosio-insulina a una sfida del glucosio negli individui a rischio di diabete di tipo 2.
Abstract.
Con lo scopo di indossare come determinati fattori di rischio per il diabete di tipo 2 come la storia familiare di diabete, obesità e dislipidemia, influenzare la risposta del glucosio-insulina a una sfida del glucosio, 135 individui (77 donne e 58) Gli uomini sono stati studiati. Le loro età variavano da 20-68 anni, i loro valori glicemici basali erano meno di 110 mg / dl, ma stavano considerando a rischio di diabete a causa della presenza di uno o più fattori. Abbiamo scoperto che il Bendence di tali fattori di rischio non ha influenzato la risposta glicemica in ogni caso. Tuttavia, i livelli di insulina basale e i valori post-challenge sono stati stupiti firmati in modo firmato (P < 0.0001) dalla presenza dell’obesità negli uomini anche nelle donne. Dislipidemia ha aumentato i valori dell’insulina del glucosio basale e della palla della palla solo negli uomini (P < 0.002). La coesistenza dell’obesità e della storia familiare del diabete ha provocato una diminuzione dei livelli di insulina basale, nonché nella risposta dell’insulina al glucosio. Concludiamo che, senza alterazione della risposta glicemica, la presenza di fattori di rischio come obesità, dislipidemia o storia familiare del diabete conduce alle iperinsulinemia basale, nonché l’iperinsulinemia stimolata del glucosio, tuttavia la coesistenza dell’obesità e della storia familiare del diabete, è responsabile Per il deficit nella secrezione dell’insulina dal pancreas.
parole chiave: risposta del glucosio-insulina, obesità, storia familiare del diabete, iperinsulinemia, dislipidemia.
ricevuto: 30-05-2001. Accettato: 02-10-2001.
Introduzione
Il criterio diagnostico che è stato per il diabete mellito tipo 2 secondo il Gruppo dati del diabete nazionale o che è stato modificato negli ultimi anni. Questi criteri esaminati sono: a) sintomi di diabete come poliuria, polidesia e perdita di peso inspiegabile, oltre a una concentrazione di glucosio al plasma casual maggiore di 200 mg / dl (11,1 mmol / l); b) concentrazione di glucosio a digiuno di almeno 8 ore uguali o superiori a 126 mg / dl (7,0 mmol / l) e c) A 2 H Glicamia dopo un test di sovraccarico di glucosio (75 g disciolto in acqua) superiore a 200 mg / dl (11,1 mmol / l) (1).
D’altra parte, negli studi epidemiologici, la stima della prevalenza del diabete e della sua incidenza deve essere basata su un campione di glucosio a digiuno uguale o superiore a 126 mg / dl (7,0 mmol / l). Questa raccomandazione è fatta per facilitare il lavoro sul campo, in particolare quando un test di sovraccarico del glucosio orale è difficile da eseguire.Tuttavia, questo approccio porterà a una sottovalutazione della prevalenza a cui sarebbe stato ottenuto se si combinano il test del glucosio del plasma e il test del sovraccarico del glucosio orale (1).
Gli esperti riconoscono anche un gruppo intermedio di soggetti, le cui concentrazioni di glucosio sebbene non raggiungano il criterio per il diabete, sono comunque molto alte da considerare normale. Questo gruppo sarebbe, coloro che hanno un glucosio a digiuno superiori a 110 mg / dl (6,1 mmol / l) ma meno di 126 mg / dl, a cui sarebbero considerati come alterato glucosio basal e se a 2 ore dopo da un orale Le figure di glucosio di sovraccarico di glucosio sono uguali o superiori a 140 mg / dl, ma inferiore a 200 mg / dL sarebbero considerate come test di sovraccarico del glucosio alterato.
D’altra parte, il diabete di tipo 2 ad un’alta percentuale di casi con resistenza all’insulina (IR), che è caratterizzata da uno stato di iperinsulinemia compensativa. Tuttavia, poiché il tavolo progredisce, vi è un deficit nella secrezione di insulina, come nei casi noti come Lada (diabete di Automation in ritardo del diabete dell’adulto).
È anche noto, che alcune situazioni metaboliche sono in grado di alterare la risposta all’insulina, a causa della presenza dello stato della resistenza all’insulina, come nell’obesità o quando c’è un’alterazione della cellula beta che conduce a una bassa produzione di insulina, come è il caso di dislipidemie.
Pertanto, oltre alle determinazioni della glicemia durante un test di sovraccarico di glucosio, è conveniente misurare le concentrazioni di insulina per conoscere lo stato di secrezione delle cellule beta attraverso la risposta dell’insulina al sovraccarico di glucosio.
Studi precedenti effettuati nel nostro laboratorio hanno mostrato che i membri della famiglia di origine ispanica hanno presentato, in forma iniziale, le alterazioni di diversi parametri consideravano il rischio di diabete di tipo 2 come iperinsulinemia, obesità, dislipidemia e alterazioni di pressione arteriosa ( Due).
Per questo motivo, abbiamo proposto in questo studio, determiniamo le caratteristiche delle risposte glicemiche e dell’insulina a un sovraccarico di glucosio in individui con rischio di diabete di tipo 2, poiché avrebbero familiarità con i diabetici di tipo 2, obesi e Dislipidemico, per sapere come questi fattori di rischio modificano questa risposta.
campione e metodi
135 individui sono stati studiati (77 donne e 58 uomini) di età compresa tra 20 e 68 e la glicemia basale inferiore a 110 mg / dl, ma considerato il rischio di tipo 2 Diabete, cioè: parenti nel primo grado di diabetici di tipo 2, disliplidemici e / o obesi che hanno partecipato a un centro di riferimento della malattia metabolica, come la sezione biochimica, dell’istituto di ricerca clinica, della Facoltà di Medicina, dall’università di Zulia, a Maracaibo, Venezuela. Quei individui che hanno presentato alcune delle seguenti modifiche sono state considerate dislipidemici: figure di colesterolo totale > 200 mg / dl, tg > 150 mg / dl , HDL-C < 35 mg / dl per uomo o < 45 mg / dl per le donne (3) ed è stato considerato obesità un IMC > 25 kg / m2.
Tutti gli individui dopo un rapido di 10-12 ore, sono stati sottoposti a un sovraccarico di glucosio orale con l’ingestione di 75 g di glucosio (glicolab, venezuela) in 300 ml di acqua, dopo l’estrazione di un sangue basale Il campione in cui il glucosio, l’insulina e il profilo lipidico sono stati determinati nel siero. I campioni di sangue sono stati quindi presi a 30, 60 e 120 min., Dopo l’ingestione del glucosio, per determinare la glicemia e l’insulina nel siero.
Per la determinazione della glicemia e del profilo lipidico, i metodi commerciali di umani umani (GMBH umani, Germania) sono stati utilizzati e per la determinazione dell’insulina, il radioimmunoisis in fase solida dei prodotti diagnostici (DPC).
Analisi statistica
Per lo studente “T” è stato utilizzato per dati non accoppiati e per le associazioni, il test di correlazione Pearson, utilizzando il programma statistico Storto 3.0
Risultati
Le caratteristiche fisiche delle donne e degli uomini in studio sono descritte nella tabella I. L’età media era di circa 40 e l’IMC in 32 kg / m2, non c’è differenza tra entrambi i gruppi.
Classificandoli in obesi quelli con IMC > 25 kg / m2 e non obeso se il tuo IMC era di £ 25 kg / m2 Le caratteristiche fisiche hanno portato alla tabella II . L’81,8% (63/77) delle donne e dell’86,2% (50/58) di uomini erano obesi.Il gruppo di donne obese ha avuto un’età media superiore a quella di non obese, sebbene questa differenza non fosse statisticamente significativa, mentre negli uomini obesi l’età media era meno, ma ugualmente non significativa.
Tabella i
Caratteristiche fisiche della popolazione in studio
|
Variabile |
Donne |
Men |
P |
||
|
n |
36,8 ± 11.2 (20-66) |
40,3 ± 11.2 (23 – 68) |
ns |
||
|
IMC (kg / m2) |
32,2 ± 8.5 (17.3 – 51,6) |
31,8 ± 6, 4 (22,2 – 54,6) |
ns |
T Student per dati ineguagliabili. Programma statistico Storto 3.0. Nel paradisei viene visualizzata la gamma.
La glicemia basale e l’insulina e la risposta del glucosio-insulina, ottenute in materie secondo questa classificazione del suo BMI, sono presentate in Fig. 1. Nelle donne, non erano differenze significative osservato tra la risposta glicemica di obesi rispetto a non obesi; Mentre, in quest’ultimo la risposta dell’insulina era significativamente più alta.
Pertanto, i valori della glicemia basale variavano tra 62 e 106 mg / dL (83,07 ± 13,26 mg / dl) in non obesi e 64 e 110 mg / dL (84,0 ± 11,08) Negli obesi. In quest’ultimo, le cifre sono state raggiunte nella risposta glicemica, sopra i 200 mg / dL in 3 casi (0,02%), essendo le sue glicemie basali di 94, 103 e 108 mg / dl. La concentrazione media di insulina basale per non obese era di 10,0 ± 4,76 μu / ml (intervallo = 3,56 a 19,5 μu / ml) e per gli obesi di 19,7 ± 21,9 μU / ml (intervallo = 2,9 a 168 μU / ml), risultante statisticamente diverso (P < 0,001). Il 14,3% del sottile e del 50,8% degli obes ha presentato concentrazioni di insulina basale superiore a 14 μU / ml, limite stabilito nel nostro laboratorio come normale basale.
Tabella II
Classificazione degli individui in base al tuo indice di massa corporeo
|
Variabile |
Donne |
UOMO |
||
|
IMC £ 25 |
IMC > 25 |
IMC £ 25 |
IMC > 25 |
|
|
n |
||||
|
età (anni) |
33,4 ± 9.8 |
37,5 ± 11.4 |
46, 2 ± 18.3 |
39,3 ± 9.5 |
|
IMC (kg / m2) |
21,9 ± 2.4 |
34.9 ± 6.5 |
24.1 ± 1.1 |
33.1 ± 6.0 |
T Student per dati ineguagliabili. Programma statistico Storto 3.0.
IMC: indice di massa corporea.

Nella risposta del glucosio-insulina degli uomini (figura 1), simile alle donne, nessuna differenza significativa è stata osservata in glicemia basale né nel Risposta glicemica tra obesi e non obese; Al contrario, l’insulina basale e la risposta dell’insulina è stata notevolmente più alta in obesa. Le figure della glicemia basale di non obesi erano 82,6 ± 10,6 mg / dL (intervallo = 66 a 96 mg / dl) e 89,4 ± 8,4 mg / dL (intervallo da 72 a 108 mg / dl) per obeso (NS). In 5/50 figure obesi (10%) sono state ottenute superiori a 200 mg / dl nella risposta glicemica, e in essi le figure basali erano 91, 95, 96.104 e 105 mg / dl.
La media delle concentrazioni di insulina di base per gli uomini non obesi erano 9,4 ± 3,9 μU / ml (intervallo = 4,5 a 16,5 μU / ml) e per obeso, 22,6 ± 16,3 μU / ml (intervallo = 4,5 a 77,5 μU / ml) (P < 0.0001). La percentuale di individui sopra il limite superiore di base di 14 μU / ml è stato del 62% (31/50) in obeso e del 12,5% (1/8) in non obeso.
Quando sono stati classificati dalla presenza o dall’assenza di una storia di diabete di tipo 2 (Tabella III), scopriamo che l’antecedente era presente dell’84,4% (65/77) delle donne e dell’82,7% (48 / 58) degli uomini. Le donne senza una storia di diabete di tipo 2 hanno presentato un BMI significativamente più alto di quelle che hanno avuto una storia.Negli uomini, anche se è stato anche superiore, il BMI in coloro che non avevano alcun background, questo non era statisticamente significativo.
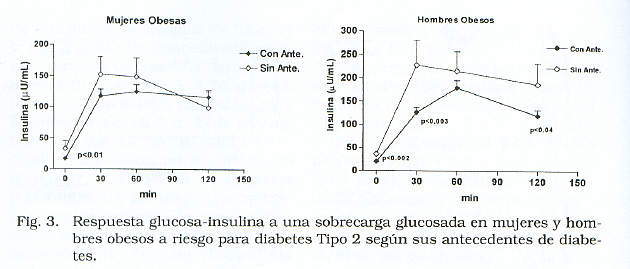
Il modello di risposta del glucosio-insulina, secondo la presenza o non sfondo (figura 2), è stato caratterizzato da una risposta glicemica molto simile, sia negli uomini che negli uomini che nelle donne con e senza antecedenti. Tuttavia, la risposta dell’insulina era più alta sia nel gruppo di uomini che donne con antecedenti. Pertanto, l’insulina media basale nelle donne con una storia era di 15,2 μU / ml (intervallo = 2,9 a 59) e nessuna storia di 33,07 μU / ml (intervallo = 4,1-168), sebbene tra gli uomini il valore medio fosse 17.64 μu / ml (intervallo = 4,5 a 77) per coloro che hanno avuto una storia di diabete di tipo 2 e per coloro che non avevano alcuna background, 36,0 μU / ml (intervallo = 8,5 a 70).
Tabella III
Caratteristiche degli individui classificati in base alla loro cronologia del diabete di tipo 2
variabile
Donne
p
Men
Uomo
Uomini
Uomini
>
p
senza
sfondo
con
sfondo
senza
sfondo
con
sfondo
x ± da
X ± ± da
X ± da
x ± ± da
n
Age (anni)
33,5 ± 11
37,4 ± 11.1
NS
35,7 ± 7.8
41,2 ± 11.6
NS
IMC (kg / m2)
39.1 ± 8.5
30.9 ± 7.9
0,0001
34,8 ± 5.0
31,2 ± 6.5
ns
T Student per dati senza precedenti. Programma statistico Storto 3.0.
Separando il gruppo di donne e uomini obesi e classificandole come presentate o non familiari di diabete di tipo 2 (figura 3), per vedere se c’è stato un ulteriore effetto di il fattore genetico sul fattore di obesità; È stato osservato, che coloro che avevano una storia di diabete di tipo 2, hanno mostrato non solo concentrazioni più basse di insulina basale, ma la risposta dell’insulina era anche inferiore, specialmente negli uomini, dove la differenza era molto significativa, il che indicherebbe che il fattore genetico in presenza di obesità può causare un deficit nella secrezione dell’insulina. L’analisi della correlazione di Pearson ha dimostrato che in questo gruppo di obeso, sia tra uomini che donne, i valori di insulina non erano associati al BMI.
In relazione alla presenza di alterazioni lipidiche, scopriamo che il 79,2% (61/77) delle donne ha avuto alterazioni lipidiche mentre solo il 20,8% (16/77) non lo mostrava. Nel caso degli uomini, la proporzione era simile, l’81% (47/58) aveva alterazioni mentre il 18,96% (11/58) non lo ha presentato.
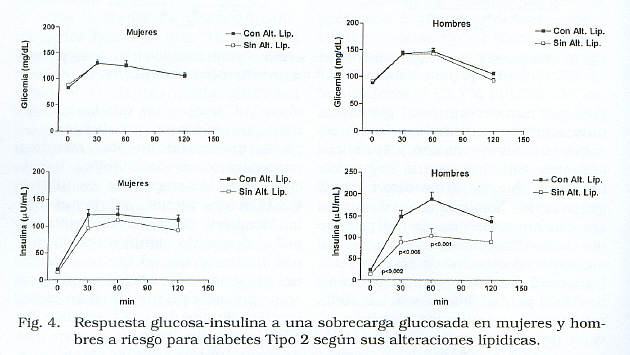
La presenza di alterazioni lipidiche non ha influenzato la risposta glicemica o l’insulina nelle donne, né la risposta glicemica negli uomini, mentre In quest’ultimo la risposta all’insulina è stata significativamente più alta, sia basata su valori basali che a 30 e 60 minuti (figura 4). Le figure basali di insulina negli uomini senza alterazioni lipidiche erano 13,15 μ 1,7 μU / ml (intervallo: da 4,5 a 27), mentre in cui hanno presentato è stato 22,5 ± 2,4 (intervallo: da 4,5 a 77) (P < 0.002).
Discussione
Studi effettuati da Lillioja et al (4) Negli indiani Pima, che hanno un fondo genetico per l’obesità, ha dimostrato che l’intolleranza al glucosio osservata in questi soggetti obesi era principalmente dovuta a una riduzione Nell’azione periferica di insulina, mentre la funzione secretoria del pancreas era normale, tuttavia questa situazione può avviare un ciclo che porta a un deficit nella risposta delle cellule beta e della conseguente aspetto del diabete.
D’altra parte, dal 1990, il Gruppo Kahn nel Joslin Diabetes Center (5) ha stabilito che uno o anche due decenni prima che il diabete sia diagnosticato, il tipo 2 è già osservato in famiglia di diabetici una capacità ridotta del consumo di glucosio, accompagnato da iperinsulinemia, suggerendo un difetto primario nella risposta del tessuto periferico all’insulina e al glucosio, e non nella cellula beta.
Tuttavia, nel 1995 Pimenta et al (6) in uno studio condotto in individui di origine europea, parenti nel primo grado di diabetici di tipo 2, concludono che è una disfunzione della cellula beta della lesione genetica primaria Nel diabete di tipo 2 e non alterazioni nella sensibilità dell’insulina. Discutono i risultati di Kahn e attribuiscono questi alla presenza di obesità nel gruppo studiato; Quindi, dicono che l’insulina-resistenza non è direttamente correlata allo sviluppo del diabete di per sé, ma è una conseguenza dell’obesità.
Nel nostro studio, nonostante il trattamento di individui con rischio di diabete di tipo 2, nessun caso è stato trovato con intolleranza al glucosio, probabilmente perché era divisa da individui con figure di glucosio basale all’interno del range normale, ovvero sotto 110 mg / dl.
E se fosse notevole è stata la presenza di iperinsulinemia nelle risposte al sovraccarico del glucosio. Questa iperinsulinemia era più associata alla presenza di obesità in entrambi gli uomini e le donne, tuttavia, quando l’obesità e una storia di diabete di tipo 2 è stata combinata, sia le figure di insulina basale che la risposta dell’insulina erano minori, il che indica che negli individui dove questi due fattori di rischio sono sovrapposti, è osservato un deficit nella secrezione di insulina.
Eriksson et al (7) Quando si tenta di identificare i difetti metabolici precoci nei soggetti dei rischi per il diabete di tipo 2, hanno concluso che, sebbene la resistenza all’insulina, ovviamente precede la carenza di insulina, non si può dire che gli insulina -Resistenza Per insulino carenza, ma in ogni caso si sviluppa un’alterazione della tolleranza al glucosio prima che il ruolo della cellula beta sia alterato.
In questo lavoro è stato riscontrato che un disavanzo può essere osservato nella secrezione dell’insulina, senza alterare la risposta glicemica, probabilmente a causa della sovrapposizione dei fattori di rischio. Quindi questi risultati supportano la considerazione di Elbein et al (8) che gli individui con una predisposizione genetica per il diabete mostrano una ridotta risposta compensativa dalla cellula beta alla ridotta sensibilità all’insulina associata all’obesità e quindi proporre tale compensazione alterata può essere uno di le manifestazioni del difetto genetico in individui sensibili. Questa scoperta aiuta a spiegare l’effetto moltiplicatore della storia familiare e dell’obesità nel rischio di diabete.
in uno studio eseguito da Grill et al. (9) È stato rilevato che nei soggetti con il diabete di tipo 2, la presenza della storia familiare del diabete era associata a una diminuzione della secrezione dell’insulina piuttosto che con la resistenza all’insulina. Questi risultati sono compatibili con un ruolo più importante in un basso scarico insulina nell’influenza diabetogenica di una storia familiare di diabete in uomini di mezza età (35-54 anni) in Svezia. Concludono dicendo che l’alto rischio per il diabete presentato dagli individui della mezza età, con la storia familiare e l’obesità, lo rende imperativo che dovrebbero essere identificati nella popolazione generale per un intervento terapeutico.
Allo stesso modo, Fernández-Castañer et al (10) avevano suggerito, dagli studi condotti con i parenti nel primo grado di diabetici di tipo 2, che la disfunzione cellulare beta è il fattore chiave nell’aspetto e alla progressione del diabete
Edelstein et al. (11) hanno analizzato diversi studi prospettivi e scoprire che l’incidenza del diabete di tipo 2 aumenta leggermente con l’aumento della glucosio basale tra 5,2 e 6 mmol / l (83 mg / dl a 96 mg / dl) ma in forma molto prominente passando all’ultimo quartile da 6,1 a 7,7 mmol / L (96,2 a 123 mg / dl) mentre un aumento lineare nell’incidenza è osservato con la glicemia a 2 ore tra 7,8 mmol / l e 11 mmol / l, cioè tra 140 e 198 mg / dl.
In un lavoro svolto con lo scopo di confrontare il comportamento della glicemia basale e il test di sovraccarico del glucosio come fisico per il diabete in pazienti obesi, mannucci et al. (12) concludere che una glicemia basale da 7,0 mmol / L non mostra una sensibilità sufficiente per il diabete fishyiquid in individui obesi mentre digitando figure da 6 mmoli / l, se ha una sensibilità soddisfacente; Tuttavia, non è quello di diagnosticare l’intolleranza poiché, secondo loro, l’alterazione della glicemia basale ha caratteristiche fisiopatologiche diverse dall’intolleranza al glucosio e non si può presumere che abbia lo stesso valore prognostico dell’intolleranza.
È stato descritto che gli stati intolleranze del glucosio subclinico sono associati al 42-77% di rischi più elevati per la mortalità di tutti i tipi (13) e dal 15 al 54% di rischio maggiore per le malattie cardiovascolari. Dal 1990, dodici studi epidemiologici che relazionano la tolleranza al glucosio sono stati effettuati la mortalità. Tutti mostrano un gradiente di mortalità coerente attraverso le categorie di intolleranza peggioramento. Altri studi hanno anche dimostrato un aumento del rischio di morte con alti livelli di glucosio a 2 ore (13).
In questo studio sebbene non vi fosse alcun caso con le figure della glicemia basale superiore a 110 mg / dl c’erano 20 individui (10/58 uomini = 17,2% e 10/77 donne = 13%) con figure superiori a 96 MG / DL, ma solo il 9% tra le donne e il 5,2% tra gli uomini con figure superiori a 140 mg / dl a 2 h post sovraccarico, sebbene nessuno abbia superato i 198 mg / dl. Tuttavia, nel 10% degli uomini obesi e solo lo 0,02% delle donne obesi sono stati ottenuti figure superiori a 200 mg / dl ma a 30 o 60 minuti, ciò che secondo le nuove condizioni del diabete americano dell’Associazione non può essere considerata anormale. Per questo motivo possiamo concludere che le figure della glicemia non sono state modificate nella nostra popolazione a rischio.
Per quanto riguarda i valori dell’insulina, i dati di base sono stati trovati in un intervallo compreso tra 2,9 e 168 μU / ml nelle donne (a seconda dei fattori di rischio associati) con una media di 17, 9 ± 2,3 μU / ml e tra Uomini, la gamma era da 4,5 a 77,5 μU / ml, con una media di 20,8 ± 2,0 μU / ml. Se confrontiamo queste cifre con quelle ottenute nel programma di prevenzione del diabete (DPP) (14) per la popolazione ispanica del Nord America, simile in termini di età, BMI e storia familiare del diabete, osserviamo che le nostre cifre sono simili a quelle ottenute da loro tra loro donne, dal momento che l’insulina media basale per gli ispanici in tale studio era 168 Pmol / L (28 μU / ml) con un intervallo di 32,4-420 Pmol / L (da 5,4 a 120 μU / ml) mentre per gli uomini il DPP Le figure sono piuttosto più elevate: 178 Pmol / L (29,6 μU / ml) in media, con un intervallo di 42,6 a 1.104 Pmol / L (7,1-184 μU / ml).
Lo studio della Botnia (15) ha rilevato che circa il 10% delle singole curve di tolleranza al glucosio ha presentato la sindrome metabolica, essendo più frequente negli uomini che nelle donne (15 VS 10%). Hanno anche trovato che il rischio di malattie coronarie aumentò tre volte in soggetti con questa sindrome (obesità, dislipidemia, ipertensione e microalbuminuria), nonché la mortalità dalla malattia cardiovascolare. Rispetto ai soggetti senza sindrome metabolica, mortalità totale (18 vs. 4.6, P < 0.001) e mortalità cardiovascolare (12 VS 2.2, P < 0,001) sono stati aumentati nei soggetti con sindrome. In questo studio, la dislipidemia era significativamente associata alla malattia coronarica, ma in particolare nei diabetici.
D’altra parte Haffner et al (16), analizzando la conversione al diabete di tipo 2 di individui con resistenza all’insulina, carenza di insulina o entrambi, scoprire che i cambiamenti aterogenetici sono stati osservati principalmente in quelli con insulin- Resistenza, come raccomandato che le strategie per prevenire il diabete di tipo 2 dovrebbero concentrarsi sull’intervento sensibilizzante insulinario e di non intervenire che aumentano la secrezione dell’insulina, a causa dei suoi potenziali effetti sul rischio cardiovascolare.
Nel nostro studio, sebbene le figure del glucosio basale siano rimaste normali limiti, oltre a risposte glicemiche, l’alta percentuale di diabete di tipo 2 (~ 83%), di alterazioni lipidiche (~ 80%), di L’obesità (~ 85%) e sia iperinsulinemia basale che post-carico, posiziona questo gruppo di individui ad alto rischio, in particolare la popolazione maschile.
Riconoscimenti
al Consiglio per lo sviluppo scientifico e umanistico dell’Università di Zulia e del Conicit-Venezuela per il suo sostegno finanziario.
Riferimenti bibliografici
1.Rapporto del comitato di esperti sulla diagnosi e la classificazione del diabete mellito. Cura del diabete, 2000; 23 (SUP 1): S4-S19.
2. Florez H., Ryder E., Campos G., Fernandez V., Morales L.m., Valbuena H., Rincón E., Gomez M.E., Raleigh X.: Le donne I parenti dei pazienti ispanici con il diabete di tipo sono più inclini a mostrare disturbi metabolici. Investi Clin 1999; 40 (2): 127-142.
3. Consenso Venezolano de lípidos. Ufficio internazionale di informazioni lipidi. Capítulo Venezuela. Parke Davis, 2000. PP 1-39.
4. Lillioja S., Mott D.M., Howard B.V., Bennett P.H., YKI-JARVINEN H., FREYMOND D., NYOMBA B.L., ZURLO F., SWINBURN B., Bogardus c.: Polomba di glucosio compromessa come disturbo dell’azione di insulina. Studi longitudinali e trasversali in indiani Pima. N engil j med 1988; 318: 1217-1225.
5. Warran J.H., Martin B.C., Krolewski A.S., Soeldner J.S., Kahn C.R.: Tasso di rimozione del glucosio lento e iperinsulinemia precedere lo sviluppo del diabete di tipo II nella prole dei genitori diabetici. Ann Stage Med 1990; 113: 909-915.
6. Pimenta W., Korytkowski M., Mitrakou A., Jenssen T., Yki-Jarvinen H., Evron W., Dailey G., Gerich J.: Disfunzione pancreatica beta-cellulare come la lesione genetica primaria in NIDDM. Prove da studi in normali individui tolleranti al glucosio con un parente NIDDM di primo grado. JAMA 1995; 273: 1855-1861.
7. Eriksson J., Franssila-Kallunki A., Ekstrand A., Saloranta C., Widen E., Schalin C., Groop l.: I primi difetti metabolici nelle persone a rischio aumentato per il diabete non insulino-dipendente mellito. N engil j Med 1989; 321: 337-343.
8. Elbein S.C., Wegner K., Kahn S.e.: Riduzione della compensazione delle cellule B per la resistenza all’insulina associata all’obesità nei membri dei cittadini diabetici familiari caucasici di tipo 2. Diabetes Care 2000; 23: 221-227.
9. Grill V., Persson G., Carlsson S., Norman A., Alvarsson M ,. Ostensson C.G., Svanstrom L., Efendic S.: La storia familiare del diabete in uomini svedesi di mezza età è un fattore di genere non correlato che associa con insulinopenia in soggetti diabetici di nuova diagnosi. Diabetologia 1999; 42 (1): 15-23.
10. Fernandez-Castañer M., Biarnés J., Camps I., Ripollés J., Gomez N., Solo Solor J.: Disfunzione beta-cellulare in parenti di primo grado di pazienti con diabete non insulina-dipendente mellito. Diabet Med 1996; 13: 953-959.
11. Edelstein S.l., Knowler W.C., Bain R.P., Andres R., Barrett-Connor E.L., Dowse G.K., Haffner S.M., Pettitt D.J., Sorkin J.D., Muller D.C., Collins V.R., Hamman R.F.: Predittori di progressione dalla tolleranza al glucosio compromessa a NIDDM. Un’analisi di sei studi prospettici. Diabete 1997; 46: 701-710.
12. Mannucci E, Bardini G, Oggibene A, Rotella c.m.: Confronto tra ADA e che medi a screening Metodi per il diabete mellito nei pazienti obesi. American Diabetes Association. Diabet Med 1999; 16: 579-585.
13. Saydah S.H., Loria C.M., Eberhardt M.S., Brancati f.l.: Stati sub clinici di intolleranza al glucosio e rischio di morte negli Stati Uniti Assistenza del diabete 2001: 24: 447-453.
14. Il gruppo di ricerca del programma di prevenzione del diabete. Il programma di prevenzione del diabete. Caratteristiche di base della coorte randomizzata. Diabetes Care 2000; 23: 1619-1629.
15. ISOMAA B., ALMGREN P., TUOMI T., PORSEN B., Lahti K., Nissen M., Taskinen M.R., Groop l.: Morbilità cardiovascolare e mortalità associata alla sindrome metabolica. Diabetes Assistenza 2001; 24: 683-689.
16. Haffner S.M., Mykkanen L., Festa A., Burke J.P., Stern M.P.: I soggetti prediabetici resistenti all’insulina hanno fattori di rischio più aterogenetici rispetto ai soggetti prediabetici sensibili all’insulina: implicazioni per prevenire le malattie cardiache coronariche durante lo stato prediabetico. Circolazione 2000; 101: 975-980.