Introdución
Transplantación cardíaca (TRC) mellora a supervivencia e a calidade de vida dos pacientes seleccionados con enfermidades cardíacas avanzadas sen a posibilidade de resposta a outros tratamentos1. Dado que o pronóstico dos candidatos a esta terapia pode estar limitado polo tempo á espera do corpo, a organización nacional de trasplante (Ont) resérvase a posibilidade de incluír na lista de espera para a TRC con prioridade urxente aos pacientes entre os que prevé unha curta distancia -term mortalidade sen TRC.
No noso país, a crecente escaseza de donantes óptimos levou a un aumento progresivo no número de TRC que se realizan nunha situación urxente, a pesar de que a súa mortalidade postoperatoria é significativamente maior que o do TRC2 optativo. Os criterios actuais do Ont para a inclusión de pacientes na lista de espera para CRT urxente establecen só varios niveis de prioridade dependendo da necesidade de diferentes dispositivos de apoio vital, polo que en cada nivel os pacientes moi heteroxéneos conviven en termos de clínica de situación, grao de deterioración hemodinámica e extensión da implicación do órgano obxecto de aprendizaxe. Con estas condicións, a clasificación actual non é unha ferramenta óptima para a toma de decisións terapéuticas, a comparación dos resultados entre os grupos ou a previsión da supervivencia despois da TRC.
A escala Intermach (Rexistro de interacción para a circulación asistida mecánica Apoio) permite a estratificación de pacientes con insuficiencia cardíaca avanzada (CI) en sete niveis en función do seu perfil hemodinámico e do grao de dano de órganos obxecto de aprendizaxe (Táboa 1) 4. Esta clasificación foi definida no marco dun récord multicencer de dispositivos de asistencia ventricular4.5 co obxectivo de unificar os criterios no estado clínico de pacientes con IC avanzado, optimizando a previsión do seu risco perioperatorio e aclarando as indicacións de cada un dos dispoñibles Alternativas terapéuticas. A escala Intermacs demostrou o seu valor para predecir a mortalidade4,5 e as complicacións postoperatorias, despois do implante dos dispositivos de asistencia ventricular, pero ata agora non se estableceu o seu valor prognóstico no contexto da TRC. O obxectivo do presente estudo é analizar a utilidade de ingresos para a renda para estratificar o pronóstico postoperatorio dos pacientes con IC avanzado que recibe unha CRT urxente.
Táboa 1. Escala Intermach (Rexistro de interacción para soporte circulatorio asistido mecánico) para a clasificación de pacientes con insuficiencia cardíaca avanzada.
| Perfís | Definición | Descrición |
| InterMacs 1 | “Crash and Burn” | Inestabilidade hemodinámica a pesar de aumentar as doses de catecolaminas e / ou soporte circulatorio mecánico con hipoperfusión crítica de órganos de destino (choque crítico de cardiogênico) |
| intermacs 2 | “deslizando en inotropes” | soporte inotrópico intravenoso con figuras de presión arterial aceptable e deterioración rápida da función renal, estado nutricional ou signos de conxestión |
| intermacs 3 | “estabilidade dependente” | Estabilidade hemodinámica con doses baixas ou intermedias de inotrópica e imposibilidade para a súa retirada por hipotensión, empeoramento sintomático ou insuficiencia renal progresiva |
| Intermacs 4 | ” Flyer frecuente “ | é posible eliminar transiendamente o tratamento inotrópico, pero o paciente presenta recaídas sintomáticas frecuentes, normalmente con sobrecarga de auga |
| intermacs 5 | “Housebond” | Limitación absoluta da actividade física, con estabilidade de descanso, aínda que normalmente con retención de auga moderada e un certo grao de disfunción renal |
| Intermacs 6 | “Walking Walking” | Limitación menor de actividade física e ausencia de conxestión en repouso. Fatiga fácil con actividade de luz |
| intermacs 7 | “marcador de posición” | paciente en clase funcional NYHA II-III sen equilibrio de auga inestable Actual ou recente |
NYHA: New York Heart Association.
Métoscoption do estudo
Temos realizado Unha análise retrospectiva da cohorte histórica de pacientes adultos tratados con TRC urxente no noso hospital entre abril de 1991 e outubro de 2009.No estudo, incluíronse todos os pacientes cuxa indicación de TRC urxente estivo motivada por unha cardiopatía avanzada de IC con inestabilidade hemodinámica dependente da amina vasoactiva e / ou dispositivos de soporte circulatorio mecánico ou con arritmias ventriculares recorrentes e refractarias. Convencional. A decisión de incluír un paciente na lista de espera de Ertr Ertr foi tomada en todos os casos por un equipo multidisciplinar composto por cardiólogos, cirurxiáns e intensivistas cardíacos, segundo os criterios establecidos polo Ont en cada etapa histórica.
Ata 2001, o noso protocolo recomendou a indución de terapia inmunosupresiva con anticorpos OKT-3 durante os primeiros 7 días despois da TRC. Desde esa data, o noso grupo usa a terapia de indución con BasiliXIMAB nos días 0 e 4 despois da TRC. Excepto por contraindicacións, todos os pacientes recibiron unha tripla terapia inmunosupresiva con prednisona, un inhibidor da proliferación celular (mofetil ou azatioprin) e unha droga anti-liño (tacrolimus ou ciclosporina) ou un inhibidor de mamá (obxectivo de mamíferos de rapamicina).
A recollida de variables
Información para o estudo obtivo a partir da revisión individualizada das historias clínicas. Os pacientes en directo foron informados sobre a intención do estudo e participando na análise da súa información clínica e todos deron o seu consentimento verbal aos testemuñas. Un portátil de recollida de datos foi deseñado sobre o que se incluíron variables epidemiolóxicas, clínicas e relativas e probas complementarias de doador e receptor, así como en relación ao acto cirúrxico. Os seguintes eventos adversos foron definidos durante a hospitalización postoperatoria despois da TRC:
-
– morte postoperatoria: morte por calquera causa durante o período de hospitalización postoperatoria.
-
– sangrado maior :. hemorraxia que require transfusión de 4 ou máis concentrados hematis e / ou causa inestabilidade hemodinâmica que require a infusión de reoperação inotrópico e / ou cirúrxicos
-
– Reutoración cirúrxica: intervención cirúrxica cardíaca por calquera causa.
-
– Terapia de substitución renal: hemodiálise convencional e / ou hemo (día) filtración venosa continua.
-
– Fallo agudo do ventrículo dereito: disfunción sistólica AI SAMA do ventrículo dereito do injerto cardíaco acompañado dunha inestabilidade hemodinámica que require soporte circulatorio mecánico e / ou infusión de drogas vasoactivas.
-
– rexeitamento agudo: rexeitamento agudo do grao 2r ou maior parte da clasificación da sociedade internacional de trasplante cardíaca e pulmonar, rexeitamento de grao celular agudo
-
– infección: calquera infección demostrada por cultivos e / ou necesidade de tratamento de antibióticos empíricos por sospeita de Infección. Para pacientes que presentaron un proceso infeccioso durante a hospitalización previa da cirurxía TRC, só este evento foi considerado no caso de illamento dun novo xerme en estudos microbiolóxicos ou cambio de orientación antibiótica antes por sospeita de nova infección.
– Fallo primario do enxerto: disfunción sistólica do ventrículo esquerdo ou ventricular biventricular do injerto cardíaco acompañado dunha inestabilidade hemodinámica que require soporte circulatorio mecánico e / ou infusión de drogas vasoactivas.
A información sobre seguimento a longo prazo obtívose a partir do posible récord da unidade de transplante cardíaco do noso centro. Os autores organizados con datos fiables sobre o estado vital de todos os pacientes o 19 de novembro de 2009.
Perfís de intermaces
A asignación do nivel de intermaces presentado por pacientes inmediatamente antes de que a cirurxía de TRC urxente se realizase retrospectivamente e de forma independente por dous Cardiólogos (EBC, MCL) despois da revisión detallada da súa historia clínica e resolvendo as discrepancias dos criterios existentes por consenso. Dado que o número reducido de pacientes asignados aos perfís 3 e 4 e que a alternancia entre eles é frecuente na práctica clínica, ambos foron incluídos nun único grupo. Ningún paciente foi asignado a perfís 5, 6 ou 7.
Análise estatística
As variables categóricas preséntanse como frecuencias absolutas (porcentaxes) e as variables continuas preséntanse como ± desvío estándar. Usamos a proba de χ2 para a comparación de variables categóricas e a proba de análise da varianza (ANOVA) para a comparación de variables continuas. A proba de Scheffe foi utilizada para comparacións entre pares a posteriori no caso das variables nas que a proba de ANOVA mostrou unha diferenza estatisticamente significativa.As curvas de supervivencia foron construídas co método Kaplan-Meier e en comparación coa proba de rango de rexistro. Finalmente, construír un modelo multivariante de riscos proporcionales de COX, no que a inclusión das variables asociadas de forma independente foi forzada a supervivencia despois da TRC na nosa mostra (ano de TRC, diabetes mellitus, idade do receptor, sexo do receptor) e outros Variables que, en virtude da literatura anterior, a experiencia clínica e / ou a súa distribución asimétrica entre os grupos, consideráronse factores potenciais de confusión (tipo de cardiopatía, cirurxía cardíaca previa, isquemia, donante idade, sexo de donante, apoio do donante vasoaactivo ). Todas as análises foron realizadas con SPSS 13.0. O nivel de importancia foi fixado no orzamento do estudo
entre abril de 1991 e outubro de 2009, 112 pacientes recibiron unha TRC urxente no noso centro. Todos cumpriron os criterios de inclusión no estudo, excepto aquela cuxa indicación de TRC urxente fora motivada pola patoloxía aórtica non susceptible de reparación cirúrxica e que non foi considerada. A poboación do estudo, polo tanto, foi configurada por 111 pacientes (18 mulleres) cunha idade media de 50,2 ± 12,9 anos. No grupo Intermacs 1 incluíronse 31 pacientes (27,9%), dos cales 3 eran mulleres (9,7%), cunha idade media de 50,9 ± 10,3 anos. O Grupo Intermacs 2 incluíu 55 pacientes (49,6%), 8 mulleres (14,5%), cunha idade media de 51,1 ± 12,6 anos. Finalmente, o Grupo Intermacs 3-4 foi constituído por 25 pacientes (22,5%), 7 (28%) mulleres, con idade media de 48,9 ± 16,2 anos.
Características clínicas preoperatorias
Táboa 2 mostra a clínica preoperatoria Características dos pacientes do estudo. Os pacientes do Grupo Intermach 1 presentaron unha maior frecuencia de enfermidade cardíaca isquémica (P = 0,03) e choque post-cardiotomía (P = 0,02) que os pacientes de intermacias 2 e intermacs 3-4 grupos, pero a proporción de pacientes con clase funcional da Asociación Coraztral de Nova York (NYHA) III-IV antes de que a renda que motivase a CRT urxente foi significativamente maior no grupo Intermacs 3-4 (P
Táboa 2. Características clínicas de base dos pacientes do estudo antes da cirurxía de transplante cardíaco de emerxencia.
| InterMacs 1 (n = 31)
Intermacs 2 (n = 55) InterMacs 3-4 (n = 25) p |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| edad (anos)
50 , 9 ± 10,3 |
51,1 ± 12,6 16 | 0,77 | 0,77 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| IMC (kg, m2) 3 ± 3,2 ± 3,2 ± 3,5 ± 4,5 ± 4,5 ± 4,5 ± 4,5 ± 4,2 ± 4 , 2, 1 ± 3,5 | 0,91 | 7 (28,0) | Clasea NYHA II BAI-IV
9 (29,0) 32 (58,2) 22 (88,0) |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| inclusinón previa da esta de esta de esta de Esta de esta> 7 (22 (22,7) p> 18 (72,0) | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| de cardiopatía base | cardiopakica | 21 (67,7) 2 |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 18 (32,7) | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Otras
4 ( 12,9) 9 (16,4) 3 (12,0) |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Shock Tras coche> 5 (16,6) | 0 (0 (0,0) | 0,02 | 23 (38,7))
15 (27,3) 7 (28,0) ) |
0.52 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Hipercolesterolemia | 13 (41,9) P1) P1) 5 (20 , 1) 20 | “ | 9 (10,9) 6 (24,0) | 0,09 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| tabaquismo
10 (32,3) |
25 (45,5)
6 (24,0) |
0.15 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Cirugia Cardiaca Previa | 7 (22,6) P1 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 0,23 | 1 (48,44) 3 (30,9) | 13 (52,0) | 0.31 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Infeción prescción | 16 (36,6) 3 (20,4) | 0.015 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| DAI
3 (9,7) ) 8 (14,5) |
4 (12,0) | 0,80 | 0.73 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| NETOAGULACIO | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| heparina
14 (45,2) |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Anticoagulantes orais | 4 (13,0)
5 (9,1) |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 14 (44,4) | 6 (24,0) | 0,32 | 25 (37,1)
24,0) |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| aspirina clopidogrel +
3 (9,7) 4 (7,3) |
0 (0,0) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| catecolaminas
31 (100) 55 (100) |
20 (80,0) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| índice inotrópico d | 87.1 ± 86.1 | 22.3 ± 12.1 | 6.3 ± 4.7 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Balon de contrapulsación | 27 (87,1) |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 0 (0,0) | 0,002 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Extracorpórea
7 (22,6) 2 (3,6) |
0 (0,0) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Percután | 1 (3,2) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Ventilaci “ | 26 (50,9) 6 (50,9) 24,0) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Terapia de renal sustitución it | 3 (9,7) P1 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Intermacs 1 (n = 31) | Intermacs 2 (n = 55) | Intermacs 3-4 (n = 25) | P | |
| Gastos Cardiac (L / Min) | 3.3 ± 0.5 | 3.7 ± 0,9 | 3.6 ± 0.7 | 0.22 |
| Índice cardíaco (l / min / m2) | 1,8 ± 0,3 | 2.1 ± 0,5 | 2 ± 0,4 | 0,25 |
| Presión sistólica AP (MMHG) | 51.3 ± 15.0 | 50.4 ± 13.6 | 49.4 ± 13.6 | 0.91 |
| presión media (MMHG) | 38, 1 ± 12.7 | 34.7 ± 8.9 | 33 ± 9.1 | 0.15 |
| Presión capilar pulmonar (MMHG) | 26.9 ± 10.0 | 24.5 ± 7.7 | 24.9 ± 7.3 | 0.64 |
| Gradiente transpulmonar (MMHG) | 12.9 ± 8.1 | 11,4 ± 4.9 | 7.8 ± 5.0 | 0.07 |
| Resistencia vascular pulmonar (UW) | 3.7 ± 2.2 | 2.8 ± 1.7 | 2.5 ± 1.9 | 0.1 |
| Resistencia Pulmonar Total (UW) | 12 ± 4.5 | 9.9 ± 3, 6 | 9.8 ± 3.4 | 0.25 |
| Presión venosa central (MMHG) | 17.8 ± 3.1 | 10.4 ± 5.5 | 9.8 ± 6.3 | 0.02 |
| FEVI% | 0.21 ± 0.6 | 0.23 ± 0.7 | 0, 19 ± 0.7 | 0.09 |
AP: arteria pulmonar; FEVI: Fracción de expulsión de ventrículo esquerdo: UW: Unidades de madeira.
Os datos expresan a media ± desviación estándar (%).
Parámetros de laboratorio preoperatorios
Pacientes do grupo Intermacs 3-4 presentados significativamente Figuras maiores de hemoglobina e hematócrito como pacientes de intermacias 1 e intermacs 2 grupos (Táboa 4). Pola súa banda, o grupo INTERMACS 1 presentou figuras significativamente máis altas de glutamato de oxalatotransaminasa, piruvatotransaminasamasamase e lactato deshidroxenase, así como figuras máis altas de creatinina plasmática e menos autorización de creatinina que as intermacias 2 e as intermacias 3-4.
Táboa 4. Datos analíticos nos pacientes do estudo antes da cirurxía de transplante cardíaco de emerxencia.
| Intermacs 1 ( n = 31) | intermacs 2 (n = 55) | intermacs 3-4 (n = 25) | p | |
| hemoglobin (g / dl) | 10.8 ± 2.4 | 11.3 ± 2.3 | 12.7 ± 1.7 | 0,008 |
| hematócrito (%) | 31.6 ± 6.9 | 34.1 ± 6.8 | 37.9 ± 5.1 | 0.004 |
| Bilirubin Total (Mg / DL) | 2.2 ± 2.1 | 1.8 ± 1.7 | 2.4 ± 1.7 | 0.45 |
| Got (UI / L) | 1.337 ± 1,993 | 317 ± 1.011 | 165 ± 297 | 0,002 |
| GPT (UI / L) | 1.220 ± 2,403 | 205 ± 403 | 238 ± 558 | 0,006 |
| 238 ± 487 | 141 ± 172 | 93 ± 66 | 0.2 | |
| LDH (UI / L) | 2.494 ± 1.968 | 1.209 ± 1.822 | 806 ± 550 | 0.002 |
| creatinina (mg / dl) | 2.3 ± 1.2 | 1,4 ± 0,5 | 1.3 ± 0.5 | |
| Clining de creatinina (ML / min / m2) * | 49.1 ± 25.4 | 74,3 ± 31.3.3.8 | 77,7 ± 37, 2 | 0,001 |
GGT: Gammaglutamyl Transpeptidasa; Got: Transpeptidasa glutamato oxalacetato; GPT: Transpeptidasa piruvato glutamato; LDH: Lactate deshidroxenase.
Os datos expresan media ± desviación estándar.
* calculado coa fórmula de coco coco-gault: × 0.85 (en mulleres).
cardíaco transplante
Como se mostra na táboa 5, os tres grupos de estudo non foron significativamente diferentes en termos de lista de espera para TRC urxente, o tempo de isquemia ou sexo ou idade dos doadores. Non obstante, o uso de doadores que necesitaban aminas vasoactivas era maior no Grupo Intermacs 1 (P = 0,047). O tempo de circulación extracorporais foi un pouco maior entre os pacientes do grupo Intermacs 1, sen a diferenza alcanzada a importancia estatística (P = 0,06).
Táboa 5. Características da cirurxía de trasplante cardíaca (TRC) URXENTE EN PACIENTOS INCLUÍDOS no estudo.
| INTERMACS 1 (n = 31)
INTERMACS 2 (n = 55) INTERMACS 3-4 (n = 25) p |
||||
| Tiempo en Lista de espera formas de urxente (Días) | 3.1 ± 2.3
3 ± 2,4 |
3,1 ± 2,5 | 0,96 | |
| Técnica biaauricular
2 (6,5) 3 (5,5) 2 (8,0) |
0,9 | |||
| edad del donante (anos) | 36,8 ± 13,6 | 34,9 ± 13,8 | 37,4 ± 13,0 | 0,7 |
| donante mujer
7 (22,6) 15 (27,3) 6 (24,0) |
0, 88 | |||
| can donante fármacos vasoactivos
24 ( 77,4) 36 (65,5) |
0,047 | |||
| RCP donante | 0 (0.0) | 0,42 | ||
| Tiempo de isquemia (min)
213,2 ± 76,6 |
192,4 ± 78,0 | 218 ± 82,6 | 0, 31 | |
| Tiempo de CEC (min) | 143,4 ± 80,2 | 116,8 ± 24,1 | 0,06 | |
| Uso de óxido nítrico
9 ( 29,0) 18 (32,7) 9 (36,0) |
0,86 |
CEC: extracorpórea circulación; IMC: Indice de masa corporal; RCP :. Cardiopulmonar reanimación
media expresan Los Datos ± de desviación estándar (%) en
complicaciones postoperatorias
A incidencia de complicaciones Durante la hospitalización postoperatoria é en la muestra 1. La Figura de incidencia. fracaso primario del injerto fue del 35,8% en el grupo INTERMACS 1, El 18% en el grupo INTERMACS 2 y el 12,0% en el grupo INTERMACS 3-4 (p = 0,03). La necesidad de terapia sustitución de fue renal del 48,4% en el grupo INTERMACS 1, 16,4% El en el grupo INTERMACS 2 y el 20,0% en el grupo INTERMACS 3 (p = 0,004). La incidencia de Infecciones postoperatorias fue del 51,6% en el grupo INTERMACS 1, 47,3% El en el grupo INTERMACS 2 y el 28% en el grupo INTERMACS 3, Pero This la diferencia ou alcanzó significación estatística (p = 0, 09). Las Infecciones postoperatorias se frecuentes Fueron la infección respiratoria (9 patients en el grupo INTERMACS 1; 12 en INTERMACS 2, 4 y En INTERMACS 3-4), la Bacteriemia (7 patients en el grupo INTERMACS 1; 5 En INTERMACS 2, Y 2 en INTERMACS 4/3) y la do tracto urinario infección (1 Paciente en el grupo INTERMACS 1 3 y en el grupo INTERMACS 2). Durante El periodo postoperatorio ou é observaron estadísticamente significativas diferencias between los Tres grupos en cuanto a la incidencia de Fracaso ventrículo aislado do Dereito, sangrado Mayor, cirúrxica reintervención de agudo rechazo. La mortalidad intrahospitalaria cruzar El formas fue significativamente alcalde (p
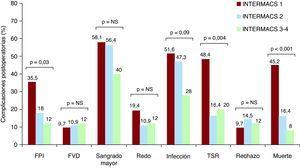
Figura 1. Incidencia de complicaciones postoperatorias de los patients incluidos en el estudio FPI :. fracaso primario del injerto; FVD: fracaso aislado del derecho ventrículo; NS: diferencias ou significativas; Redo: quirúrgica reintervención; TSR :. Terapia de sustitución renal
Supervivencia transversal trasplante El
un cruce seguimiento medio de 4,5 ± 4,3 anos (máximo aNOS 14,9), é observo una diferencia entre las estadísticamente significativa curvas formas Supervivencia transversais Grupos El de los Tres del Estudio (log rank = 8,4; p = 0,015) (Figura 2A) mortalidad la cruda mortalidad axustada y la de los patients do Grupo 1 INTERMACS significativamente Fueron las Mayores That de los patients do Grupo INTERMACS 2 (rexistro rango = 5,1 ;. p = 0,023; Risco Relativo = 3,1; Intervalo de confianza del 95%, 1,4-6,8) y el grupo INTERMACS 3-4 (log rank = 6,1; p = 0,013; HR = 4; IC del 95%, 1,3-12,3). Ou é observaron significativas diferencias en cuanto un mortalidad axustada cruda y between patients los do Grupo INTERMACS 2 y el grupo INTERMACS 3-4 (log rank = 0,79; p = 0,37; HR = 1,3; IC del 95%, 0,4 -4). Mortalidad la Mayor de los patients do Grupo 1 INTERMACS é concentrar en el iniciador de formas Ano El seguimiento transversais (Log Rango = 14,3; p = 0,01) (Figura 2B). Ou é observaron significativas diferencias entre eles grupos en cuanto al largo plazo pronóstico para patients de los que sobrevivieron al iniciador El ano trasplante transversal (log rank = 0,83; p = 0,66) (Figura 2C). Las causas de muerte é muestran en la Tabla 6.
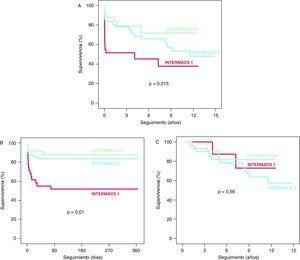
Figura 2. Supervivencia atravesar trasplante cardiaco El de los patients incluidos en el estudio. A. seguimiento a plazo ancho. B. seguimiento Durante El iniciador El ano trasplante cruz. C. seguimiento a praza plazo de los que sobrevivieron patients al iniciador El ano trasplante cruz.
6. Causas de táboa de Los patients muerte del estudio en función del nivel INTERMACS en el que se encontraban antes del trasplante cardiaco urxente.
| Causas da morte antes de 1 ano despois do trasplante | Causas da morte máis 1 Ano despois do trasplante | |
| intermacs 1 (n = 31) | falla multisistema (n = 6) | Rexeitamento agudo (n = 1) |
| falla primaria do injerto (n = 5) | coronatiatopatía (n = 1) | |
| Infección (n = 2) | ||
| Outros (n = 2) | ||
| intermacs 2 (n = 55) | falla primaria do injerto (n = 4) | neoplasia (n = 9) |
| falla multisistema (n = 2) | Infección (n = 2) | |
| Infección (n = 2) | coronario grifórico (n = 1) | |
| Outro (n = 1) | ||
| InterMacs 3 (n = 25) | Infección (n = 2) | Infección (n = 1) |
| Falla multisistema (n = 1) | Outros (n = 2) |
discutido N
Os resultados do noso estudo indican que a escala Intermacs é unha ferramenta útil para estratificar o pronóstico postoperatorio dos pacientes con IC avanzado que recibe un TRC nunha situación urxente. Despois do axuste por potenciais factores de confusión, a mortalidade despois do TRC de pacientes preoperatorios Intermacs 1 (choque cardiogénico crítico) foi de aproximadamente 3 veces maior que o dos pacientes en situación de intermacias 2 (deterioración clínica rápida a pesar da deOtropic) e preto de 4 veces maior que a Pacientes en situación Intermach 3-4 (NYHA IV estable con ou sen Intrópico). Este resultado obtívose a costa dunha maior mortalidade debido ao fracaso multiorista e ao fracaso primario do injerto durante o período posterior inmediato, sen diferenzas significativas entre os grupos con respecto á supervivencia a longo prazo dos pacientes que sobreviviron ao primeiro ano despois do Trc. O noso estudo non mostrou diferenzas significativas na supervivencia despois da TRC entre os pacientes preoperatorios Intermacs 2 e as intermacias 3-4.
A principal razón pola que explica o valor pronóstico da clasificación de intermacias en pacientes tratados con TRC urxentes Capacidade de estratificar precisamente a situación clínica e hemodinámica do receptor antes da intervención quirúrgica. Na nosa serie, os pacientes que chegaron a TRC en situacións intermacias 1 tiñan un maior grao de deterioración hemodinámica que os pacientes en intermacios 2 ou 3-4 e máis frecuentemente requirían apoio circulatorio mecánico preoperatorio e doses superiores de aminas vasoactivas. Os pacientes en situación INTERMACS 1 tamén presentaron un maior grao de disfunción de órganos obxecto de aprendizaxe, reflectido nunha maior necesidade de ventilación invasiva e peores parámetros analíticos da función hepática e función renal. No noso estudo, o perfil clínico típico dun paciente intermacio 1 é o dunha enfermidade cardíaca isquémica individual, con boa clase funcional previa ou mesmo sen historia previa de IC, que presenta un evento coronario agudo cunha rápida evolución ao choque cardiogénico con profundidade Danos de órganos de destino grave A pesar das drogas vasoactivas a altas doses e soporte circulatorio mecánico, mentres que o perfil de intermacios 3-4 normalmente corresponde a un paciente cunha xa coñecida miocardiopatía dilatada, con avanzada a súa historia, na maioría dos casos xa incluídos no electivo Lista de espera de TRC, que presenta un episodio de descompensación coa preservación da función de órganos de destino e require un menor grao de apoio hemodinámico. O perfil Intermacs 2 representa unha situación clínica intermedia entre eses extremos. Este escenario é similar ao descrito en varios estudos previos nos que se usou a escala Intermacs para clasificar pacientes con IC avanzada que recibe un dispositivo de asistencia ventricular4,5,6,7. Un feito interesante da nosa serie é a máis alta frecuencia de infección preoperatoria en pacientes do grupo Intermacs 1, que consideramos en relación coa maior frecuencia de emprego dos dispositivos invasivos. Debe lembrar que, aínda que a infección controlada non se considera actualmente unha contraindicación absoluta para a TRC8, esta comorbilidade pode comprometer seriamente a evolución postoperatoria nalgúns casos.
A maior mortalidade temprana despois dos pacientes en TRC en Intermaches preoperativos 1 está fortemente xustificado por unha alta incidencia do fracaso primario do enxerto. Esta condición, que implica un pronóstico vital moi baixo a curto prazo, foi considerado clásicamente en relación cos factores dependentes do donante como a idade, a necesidade de apoio inotrópico ou o tempo de isquemia9.Na nosa serie non observamos diferenzas significativas na idade, a hora da isquemia ou o sexo dos donantes empregados segundo a situación intermacia preoperatoria do receptor. Ademais, aínda que a maior frecuencia do empregado de doadores dependentes das drogas vasoactivas no grupo Intermacs 1 pode contribuír á alta incidencia do fracaso primario do injerto observado neste grupo, non parece ser a única razón. Nos últimos anos, o descubrimento dos bos resultados da TRC con Donantes Suboptime en receptores seleccionados10 contribuíu a destacar a condición hemodinámica preoperatoria do receptor como factor determinante do risco de fracaso primario do injerto. Así, Segovia et al11 foi observada unha asociación significativa entre os catro variables dependentes de receptores (diabetes mellitus, Idade > 60 anos, necesidade de soporte inotrópico ea presión venosa central > 10 mmHg) eo risco desta complicación. Os dous últimos factores refírense a unha mala condición hemodinámica preoperatoria do receptor, polo que as súas conclusións son congruentes coa nosa observación dunha gran incidencia de fracaso primario do injerto en pacientes que chegan á TRC nunha situación de choque cadiogénico crítico. Os pacientes INTERMACS 1 tamén presentaron unha maior necesidade de terapia de substitución renal durante o período postoperatorio, que está xustificado pola súa peor función renal preoperatoria e a peor evolución da súa situación hemodinámica despois da intervención cirúrxica.
A constituta do mal Resultados do CRT urxente en pacientes en situación preoperatoria INTERMACS 1 ten como obxectivo reconsiderar a súa xestión clínica. Nalgúns casos, unha actitude razoable podería ser a implantación dun dispositivo de asistencia ventricular a curto prazo como unha ponte para tomar unha decisión definitiva sobre a adecuación da inclusión do paciente na lista de espera de TRC urxente. Nestas condicións, a asistencia ventricular podería facilitar a recuperación da función de órganos obxecto de aprendizaxe e contribuír a optimizar a condición preoperatoria do destinatario. Mentres que unha análise recente mostrou un aumento significativo na mortalidade postoperatoria en pacientes que chegan ao TRC cun dispositivo de asistencia ventricular12, outros grupos obtiveron bos resultados con esta estratexia13,14. Aínda que a rápida dispoñibilidade de órganos históricamente levou a un uso reducido dos dispositivos de asistencia ventricular en España15, espérase que a crecente redución do número de doadores implique un impulso importante para este tipo de programas nos próximos anos. En calquera caso, é importante lembrar que a toma de decisións terapéuticas en pacientes con choque cardiogénico profundo debe ser presidida en todo momento por unha avaliación coidadosa da potencial reversibilidade do dano de órganos obxecto de aprendizaxe, xa que cando se establece tan irreversible é probable que calquera O esforzo terapéutico é inútil (situación que algúns autores chaman InterMacs Nivel 0). É posible, de feito, que a realización de TRC urxente nalgúns pacientes nunha situación de fracaso multiorista irreversible ten condicionado a alta mortalidade observada no grupo Intermacs 1 do noso estudo. Para unha distribución óptima dos donantes, sería interesante ter marcadores clínicos que identifican nesta poboación en alto risco o “punto de sen retorno” desde o que a TRC ten unha mortalidade perioperativa sen impedir e, polo tanto, debe estar contraindicada. Por razóns de tamaño de mostra, esta tarefa supera a finalidade da nosa investigación, pero pode ser un campo de traballo interesante para futuros estudos multicenter.
A limitación máis importante do noso estudo é o seu deseño retrospectivo, que pode ter Estivo condicionado algúns erros na asignación do nivel intermaces preoperatorio. Para a correcta interpretación dos resultados, hai que ter en conta a heteroxeneidade da mostra e a variación dos criterios de selección de candidatos a TRC urxente ao longo dos anos. Doutra banda, o tamaño reducido da mostra non permitiu detectar algunhas diferenzas estadísticamente significativas entre grupos que poderían ser clínicamente relevantes, tal como se establece na sección “Discusión”. Finalmente, o deseño da nosa análise non permite asegurar a validez externa das súas conclusións, que deben ser confirmadas en futuros rexistros multicenter de maior tamaño de mostra.
Conclusións
Coas limitacións expostas, o noso traballo indica que a escala Intermacs resulta da utilidade para estratificar o pronóstico postoperatorio dos pacientes con avanzado IC que recibe un TRC nunha situación urxente.Na nosa opinión, a alta mortalidade postoperatoria observada entre os pacientes que chegan ao TRC urxente en situación de choque crítico de choque obxectivos á necesidade de repensar a estratexia terapéutica nestes casos e promover o desenvolvemento de programas de asistencia ventricular. En ausencia destes resultados a confirmar en futuros rexistros multicenter, a escala Intermacs postúlase como unha ferramenta útil para optimizar a selección de candidatos a TRC urxente e a distribución de doadores cardíacos no noso contorno e, polo tanto, susceptible de ser incorporado en o futuro próximo á práctica clínica habitual dos profesionais con responsabilidade neste campo.
Conflito de interese
Ningún.
Financiamento
Este traballo foi parcialmente financiado polo Instituto Nacional de Saúde Carlos III a través de A Rede Nacional de Investigación Cardiovascular (Recava).
Recoñecementos
a todos os profesionais da oficina de coordinación do transplante e do hospital de transplante cardíaco hospitalario da Coruña ao longo dos seus 19 anos de historia ( 1991-2010).
Recibido o 14 de abril de 2010
Aceptado 24 de agosto de 2010