dr. Carlos ruiz arévalo1.
© 2020 O (LOS) Autor (ES) – Este capítulo pertence ao curso de anestesia rexional para a cirurxía ambulatoria
https://doi.org/10.25237/carsach2020.06 | Pdf
-
contas clínicas
-
O tratamento con plaquetaria ou antiaegulantes antiagregantes é un risco para a aparición de hematoma no lugar de perforación dun bloque nervioso. Trae consigo un aumento da morbilidade, especialmente en estruturas profundas.
-
Os procedementos poden dividirse en tres categorías segundo o risco de sangramento ou hematoma: alto, intermedio ou baixo. En cada un deles, pódese recomendar unha xanela ou tempo de suspensión para a terapia anticoagulante.
-
O risco fronte ao beneficio dos pacientes que se someten a terapia anticoagulante e antiaggregante deben ser reflexionados., En Ademais da experiencia dos operadores e medidas de seguridade ao realizar un bloque nervioso.
-
O trauma directo pola agulla, a toxicidade dos anestésicos locais, a inxección de alta presión e os danos isquémicos por Os hematoma son, entre outros, os mecanismos asociados ao dano neural durante un bloqueo de nervio periférico
-
Diabetes mellitus xera a polineuropatía periférica máis común na actualidade. Actualmente, un aumento do dano neuronal non foi demostrado despois dun bloque de nervio periférico en pacientes diabéticos. Non obstante, a duración do bloqueo e, finalmente, a toxicidade do anestésico local, podería ser aumentada.
-
Non se mostraron outras neuropatías (EM, CMT, NF, MG) faga que os síntomas empeoren ao realizar bloques nerviosos periféricos. Non obstante, os informes de casos son escasos e sen probas para facer recomendacións definitivas.
Actualmente as guías internacionais da Asra e a ESRA, recomendan que os bloques nerviosos periféricos non saben realizar a rutina baixo a sedación profunda ou a anestesia rexional. Non obstante, pode ser razoable presentarse en casos seleccionados realizados baixo a sedación profunda ou a anestesia xeral en operadores adestrados, con altas medidas de seguridade, neurolocalización con ultrasóns e reflexionar de risco versus beneficios.
-
O consentimento informado ea entrega de información precisa de beneficios e riscos potenciais é fundamental á hora de aplicar unha técnica de anestesia rexional periférica. O anestesiólogo e as institucións onde se aplican estas técnicas, deben buscar as condicións de seguridade máis óptimas para o paciente.
-
resumo
Os bloqueos nerviosos periféricos convertéronse nunha técnica anestésica única ou complementaria de gran utilidade para a xestión perioperatoria. A súa aplicación non está exenta de riscos e complicacións que deben ser avaliadas nun caso. Tradicionalmente, o uso concomitante de anticoagulantes ou danos neuronais considérase unha contraindicación para a súa aplicación de rutina. Unha gran parte das revisións actuais da literatura, entregar guías para a avaliación do risco para a anestesia neuroaxial con pouca énfase na anestesia rexional periférica. Esta revisión ten como obxectivo recoller as recomendacións actuais onde pode ser razoable evitar ou aprazar un bloque de nervio periférico.
-
Resumo
Os bloques nerviosos periféricos convertéronse nunha técnica anestésica única ou complementaria que é moi útil para a xestión perioperatoria. A súa aplicación non está exenta de riscos e compresións que deben ser avaliadas por caso. Tradicionalmente, o uso concomitante de anticoagulantes ou danos antigos neuronales son contraindicación desconcertada polo seu uso de rutina. A maioría das revisións actuais da literatura proporcionan orientacións para a avaliación do risco para a anestesia neuraxial con poucafassis na anestesia rexional periférica. Esta revisión ten como obxectivo compilar as recomendacións actuais onde pode ser razoable evitar ou aprazar ao bloque de nervio periférico.
-
introdución
O uso da anestesia rexional como técnica anestésica aumentou considerablemente nos últimos anos, xa que objetificou os seus efectos secundarios mínimos, unha rápida recuperación, o control adecuado da dor postoperatoria e unha estadía de hospital inferior no caso de ambientais (1).
Con todo, esta técnica non está exenta de contraindicacións e riscos que tanto os servizos clínicos como para os propios pacientes deben considerar a obtención dun procedemento o máis seguro posible e coa maior taxa de éxito (dous). Os esforzos das distintas sociedades científicas centráronse na xeración das recomendacións para poder orientar os anestesiólogos para realizar procedementos de anestesia rexionais periféricos nas condicións máis seguras dos pacientes e, polo tanto, minimizar o risco de danos despois de aplicar un bloqueo nervioso. Debido ao importante impacto sobre a morbilidad, en implicacións funcionais e médicas-legais que poden ter danos neurolóxicos transitorios ou permanentes, é que persiste imperativos por aqueles que practican estas técnicas, posibles contraindicacións e situacións clínicas onde pode ser unha técnica rexional aconsellado. Na literatura de hoxe, hai unha escaseza de publicacións que revisan detalladamente as contraindicacións á anestesia rexional periférica, non ás posibles complicacións que derivan da súa práctica de rutina.
Esta revisión pretende cumprir as recomendacións actuais que permiten Nós para orientar o anestesiólogo e especialista en xeral, nesas situacións que tradicionalmente poden contraindicarse un bloque de nervio periférico.
-
Plaquete e anticoagulante anti-agregado:
O uso de plaquetaria e anti-aprendizaxe anti-aprendizaxe anticoagulante en ambulatorios e pacientes hospitalizados está cada vez máis difundido na práctica cotiá. O crecente aumento das comorbididades, a idade avanzada eo risco de trombosis venosa, causa a profilaxis dun evento tromboembólico durante o período perioperatorio (3). Numerosas sociedades científicas en todo o mundo realizaron esforzos para reunir as probas existentes para orientar os anestesiólogos nas precaucións e restricións sobre o uso de técnicas rexionais en pacientes que experimentan anti-agregación e / ou anticoagulación ou propiláctica ou terapéutica. Non obstante, debido á importante morbilidade e mortalidade xerada por unha complicación neuroaxial (3,4), as directrices clínicas existentes centraron os seus esforzos ao cumprir as mellores probas posibles e as súas recomendacións á anestesia neuroaxial, deixando de lado os procedementos rexionais en grandes periféricos; Isto levou a moitas das pautas clínicas que actualmente só son unha extrapolación de anestesia neuroaxial a anestesia rexional periférica. Varias sociedades científicas suscitaron a necesidade de ter pautas clínicas que diferencian as recomendacións entre procedementos neuroaxios e periféricos (5,6,7).
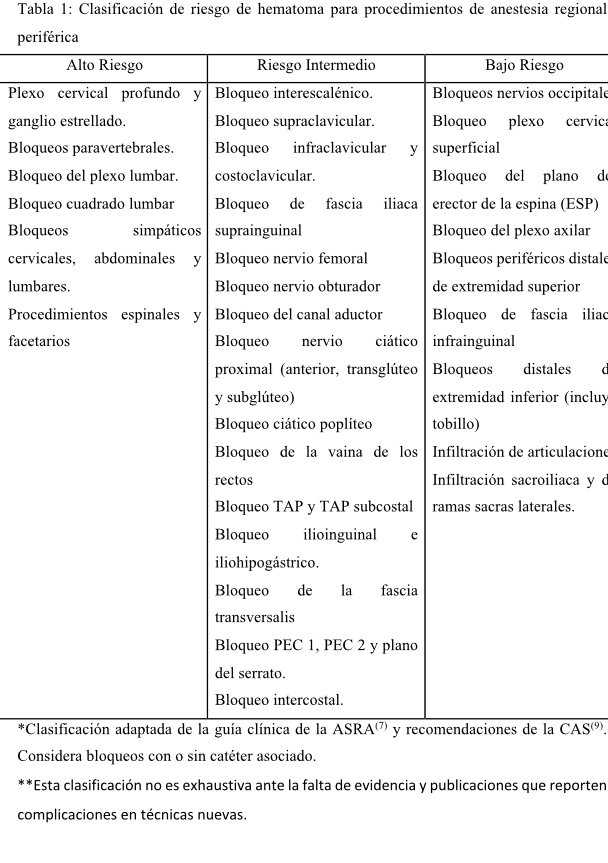
O hematoma no sitio de punción ou nas estruturas adxacentes a un nervio periférico Catéter, é unha complicación que pode levar con el 3 riscos principais: necesidade de exploración cirúrxica para drenaxe, transfusión e posibles danos de compresión neurolóxica (8). O tratamento con anti-aprendizaxe de playet ou anticoagulantes é un risco para a aparición do hematoma (10,11). Aínda que a ultrasonido demostrou unha diminución do risco de castigo das estruturas vasculares, na gran maioría dos casos informados na literatura con complicacións hemorrágicas da anestesia rexional, a picadura vascular accidental (7) non está informada. Actualmente, hai grupos de traballo en anestesia rexional que suscitaron dividir os bloques nerviosos periféricos en tres grupos segundo o potencial de risco (7,8,9):
-
baixo risco de Sangramento: son aqueles en que, para ocorrer un evento hemorrágico, pode ser sitios compresibles fáciles de usar. Inclúe principalmente bloques e estruturas de superficie. Estes procedementos poden ser concomitantemente concomitantemente con anticoagulação e antiagregação plaquetária, sempre que o beneficio supera o risco potencial do proceso e considerar un operador experto axudada por ultrasóns
-
risco intermedio de sangrado .: Son aqueles en que a posibilidade de sangrar e, polo tanto, complicacións, é unha posibilidade real e debe ser analizada nun caso en canto a riscos en oposición fronte a beneficios. Pode incluír estruturas de superficie ou non e realizar estes bloques debe ser tratado por especialistas adestrados con todos os elementos de seguimento dispoñibles, incluíndo a neurolocación de ultrasóns baixa.
-
alto risco de sangrar: son aqueles Situado en estruturas non comprimibles profundas ou en aqueles cuxo acceso é difícil e unha complicación hemorrágica é potencialmente perigosa. Nestes bloqueos, a farmacoloxía de cada axente anticoagulante ou axente antiaggregado debe considerarse para determinar unha xanela máis óptima sen anticoagulación para a execución.A relación de risco versus beneficio debe ser sempre evaluada e debe ser realizada por especialistas con suficientes adestramento e experiencia.
É interesante notar que esta división é bastante arbitraria e está baseada en casos anecdóticos de complicacións hemorrágicas en profundidade Bloqueos en pacientes sen anticoagulación e os que o recibiron; A recente guía da anestesia rexional estadounidense (ASRA) considera que algúns casos documentados desde 1984 pero que son insuficientes para facer recomendacións definitivas (7). Ademais, hai pautas clínicas que inclúen o bloqueo supraclavicular e interscalénico como estruturas de risco máis elevadas por un acceso difícil e o risco potencial de trauma vascular, aínda que son anatómicamente estruturas bastante superficiais (6,8). B. TSUI en conxunto coa anestesia canadense Society (CAS) (9), realizaron unha revisión sistemática e consenso de expertos en risco de sangrado de bloques nerviosos periféricos e bloques de plans interferentes. Nela, propoñen unha clasificación máis extensa de procedementos rexionais nas tres categorías mencionadas, aínda que os riscos non se miden necesariamente en pacientes que usan terapia anticoagulante. Dada a renovación constante e adición de novas técnicas de anestesia rexional, é difícil clasificalos todos de acordo co risco potencial de sangrado; É necesaria unha maior evidencia e de mellor calidade que permite diferenciar o risco real de complicacións hemorrágicas nas novas técnicas de anestesia rexional periférica e será máis ben no funcionamento do operador baseado na súa experiencia e formación para determinar cal das novelas técnicas acabou ou un menor risco de hematoma.
A sociedade europea de anestesia na súa guía de práctica clínica de 2010 e a última actualización da guía ASRA 2018 (6,7), reforza o concepto de maior morgimortalidade despois da aparición dun Hematoma, especialmente en estruturas profundas. É por iso que tamén recomendan diferenciar entre procedementos altos e intermedios e baixo risco de hematoma ao momento de aplicar unha técnica rexional periférica. Doutra banda, estas orientacións clínicas son máis específicas ao sinalar que as recomendacións para a inserción e eliminación dos catéteres nerviosos periféricos deben ser alcanzados a aqueles en vigor para os catéteres neuroaxiais, sendo especialmente importantes durante a retirada, xa que non hai ningunha xustificación para a eliminación Un catéter durante o máximo efecto dun anticoagulante (10,12). Táboas 1 e 2 resumen a categorización de risco de cada procedemento e as recomendacións de tempo de suspensión para a anestesia rexional periférica de acordo coa estratificación de risco.
-
anestesia rexional en danos neurolóxicos previos:
A neuropatía periférica é unha condición clínica e subclínica, cunha alta prevalencia na poboación en xeral. Estímase que está presente entre o 2% -8% da poboación xeral, aumentando un 26% en pacientes con diabetes tipo 2 e un 58% en pacientes con diabetes tipo 1 establecida (13). A pesar das vantaxes que unha técnica rexional periférica pode proporcionar para o funcionamento da operación post, durante décadas hai unha aprensión lexítima por anestesiólogos que se usan anestesia rexional en pacientes con danos neurolóxicos anteriores; Tendo en conta que moitas veces unha contraindicación a calquera técnica rexional para non empeorar o déficit antes do procedemento cirúrxico.
O nervio periférico é unha estrutura fráxil e exposta ao risco de lesións. É unha proxección do sistema nervioso central que leva información e a todo o organismo, formado por unha estrutura complexa de tecidos neuronales, vasos sanguíneos conectivos e delgados que manteñen a función metabólica do nervio (14). O mecanismo de posibles danos neurolóxicos asociados coa anestesia rexional foi estudado en In vitro e en experiencias vivo, identificando varios factores que o inflúen (15): Trauma directo causado por agulla, toxicidade anestésica directa, danos isquémicos por alta presión e volume do Anestésico local ou adición de vasoconstrictores vasculares, hematoma ou insulto, factores intraoperativos, insultos por torniquete e factores operativos post-operatorios, incluíndo posicionamento e edema. Todos estes factores están implicados dun xeito ou doutro no momento de realizar un bloque de nervio periférico.
Os estudos prospectivos estimaron que a incidencia de insulto neurolóxico a longo prazo despois dun bloque de nervio periférico colócase nun rango Entre 2,4 a 4 por 10.000 bloqueos, mentres que os déficits neurolóxicos transitoriais ata 15 días poden aumentar a súa frecuencia ata o 15% dependendo da serie estudada (16). Recentemente, LAM e colaboradores (17) logo de analizar unha cohorte retrospectiva de 19.219 pacientes sometidos a anestesia rexional periférica, identificaron unha incidencia de síntomas neurolóxicos transitorios nun 14,4% e síntomas prolongados en 1 en 1000 casos.
Upton e McComas en 1973 describiu o fenómeno do dobre insulto ou “dobre esmagamento” , o que suxire que os pacientes con compromiso neural preexistente poden ser máis susceptibles a lesións cando están expostos a un segundo dano, aínda que sexa outro lugar anatómico distinto ao longo do camiño de transmisión neuronal. Este segundo dano pode incluír, entre outros, a bloque de nervio periférico. Así, a aplicación dunha técnica rexional en pacientes con danos neurolóxicos preexistentes pode teoricamente, colocalos a un alto risco de sufrir un dobre insulto e un maior déficit. É importante notar que, aínda que a maior parte da retrospectiva ou prospectivas análises de danos neurolóxicos asociados coa anestesia rexional periférica asociaron causas multifactoristas e suxiren que un día Pódese acentuar a neurológica anterior despois dun novo insulto neurolóxico, non hai probas suficientes para asociar directamente o dano neural previo como un factor de risco para un déficit neurolóxico despois dunha técnica rexional (18,19). O exame clínico e a caracterización do déficit previo neurolóxico antes de realizar un bloque de nervio periférico nun paciente de risco xunto a unha explicación detallada dos posibles efectos secundarios que poden asociarse, reflexionar sobre os beneficios contra o risco versus, é clave á hora de decidir por Parte do anestesiólogo e do paciente se se someten a unha técnica rexional periférica ou non (20). Baseado na evidencia dispoñible, describiranse algunhas recomendacións para as patoloxías neurolóxicas máis comúns ea súa relación de anestesia rexional periférica.
-
diabetes mellitus
Actualmente, é a causa máis común de polineuropatía sistémica, con múltiples formas de presentación con sensorismotora polineopatía distal simétrica como a máis frecuente. A pesar do feito de que moitos dos que mantiveron asintomáticos, prácticamente todos terán probas de anomalías en condución nerviosa e case o 50% dos pacientes con diabetes de longa data, terán síntomas de danos neurolóxicos (21). A diabetes fisiopatóxico Mellitus (DM) produce alteracións no metabolismo celular do nervio periférico asociado ao estrés oxidativo, a inflamación ea disfunción mitocondrial debido á exposición prolongada á hiperglucemia. Este fenómeno conduce a unha maior produción de radicais libres que inducen danos neuronais. O dano celular non é o único mecanismo patóxeno asociado a DM, a investigación experimental recente demostrou danos anticipados na microvasculatura dos nervios que sufriron hiperglucemia, xerando áreas de isquemia local. A suma que estes mecanismos explicarían unha diminución da velocidade de condución neuronal e teóricamente un maior risco de risco (22).
desde o punto de vista clínico, as principais consecuencias do dano xerado polo DM sobre os nervios periféricos .. En estudos experimentais e descritivos (23,24,25) conseguiuse que o limiar de estimulación eléctrica en nervios periféricos con DM pode ser superior ao habitual cunha variabilidade interindividual moi difícil, polo que a neurolocación como método de localización pode ser impreciso e inducir inxeccións intranóricas desapercibidas. Doutra banda, a sensibilidade dos nervios periféricos a anestésicos locais aumenta e a duración dos bloqueos tamén, presumiblemente por unha diminución do fluxo sanguíneo do VESA Nervorum e do metabolismo do nervio periférico. Isto pode levar a un aumento da toxicidade local do nervio periférico polo que se recomenda a diminuír as doses de anestesia local ao mínimo posible, tanto na concentración como na droga masiva. A pesar destas asociacións fisiopatolóxicas válidas, non hai probas suficientes para demostrar un aumento por se ou a aparición de danos neurolóxicos só por un só feito de ter DM e recibir unha técnica de anestesia rexional periférica, polo que non o contraindices (26) .. Recoméndase así, diminuír as doses de anestésico local ao mínimo posible, evitar a adición de vasoconstrictores, prefiren unha técnica de neurolocación guiada por ultrasóns e reflexionar co paciente os riscos versus beneficios antes do posible aumento transitorio dos síntomas neurolóxicos preoperatorios.
-
Esclerose múltiple
A esclerose múltiple (em) é unha enfermidade inflamatoria crónica desmielinante do sistema nervioso central.Os síntomas principais contan, entre outros, alteracións de visión, déficit sensible, debilidade de extremidades, ataxia e disfunción do sistema urinario dixestivo. Afecta predominantemente ás mulleres e ata o 80% dos pacientes pode ter un curso de enfermidade con períodos de referencia. As súas causas inclúen unha interacción complexa entre os factores ambientais, inmunolóxicos e xenéticos.
Hai informes anestesia anestesia anestesia periférica anestesia en pacientes con MS, onde se describen os danos do plexo braquial asociados coa perda de interscalénicrock e sensibilidade das extremidades despois Pechaduras paravertebrales (27.28). Actualmente non hai pautas formais que contraindican un bloque de nervio periférico en pacientes con MS e só enfatizar as doses de anestésico local, evitar o uso de vasoconstrictores e usar unha técnica baseada en ultrasóns por riscos fronte a beneficios co paciente (19, 22).
-
Charcot-Marie-DeoTy Enferment
Carguet-Marie-Tooth Enferment (CMT) É o periférico hereditario máis frecuente Neuropatía, que afecta os nervios periféricos e a musculatura distal. Existen dous subtipos e frecuentemente pacientes afectados por esta enfermidade requiren cirurxía ortopédica correctiva ao longo da vida. Hai informes de bloques nerviosos periféricos en pacientes con CMT, no que ningún informou de exacerbación de síntomas neurolóxicos. Nestas, informáronse diferenzas en sensibilidade a anestésicos locais e ao longo do tempo de efecto. En ausencia de maior evidencia, non hai unha contraindicación formal nestes pacientes e recoméndase manter as precaucións nas doses administradas e unha técnica coidadosa no momento do bloqueo (22).
-
A neurofibromatosis
A neurofibromatosis (NF) é unha enfermidade dominante autosómica con dous subtipos (NF 1 e NF 2). A NF1 é a máis frecuente ea súa forma histolóxica caracterizada por neurofibromas nodulares, pode afectar os nervios periféricos con tumóns de diferentes tamaños. Hai informes de bloques nerviosos periféricos en pacientes con NF1 e as principais preocupacións están enfocadas a pacientes que desenvolven neurofibromatomas nodulares sobre os nervios con indicación de bloqueo para un procedemento dado. Isto púxose como recomendación nestes pacientes para incluír as medidas mencionadas para outras patoloxías, buscando activamente unha localización anatómica para bloquear o tumor libre con ultrasóns (19,22).
-
Miasthenia gravis
Miasthenia Gravis (MG) é unha síndrome inmunolóxica que interfire a despolarización normal de motorionionone distal na intersección neuromuscular. Nestes pacientes, o alto risco de falla respiratoria postoperatoria pode diminuírse polo uso da anestesia rexional. Ata agora, hai informes de bloqueos nerviosos periféricos en pacientes con MG en diferentes enfoques (axilar, infraclavicular e paráversebral) sen exacerbación de síntomas neurolóxicos anteriores. Non obstante, isto non exclúe a necesidade de controlar o desenvolvemento dunha crise mística no período perioperatorio aínda que se evitaban relaxantes neuromusculares e anestesia xeral (19,22).
-
outro As condicións clínicas
Patoloxías neurolóxicas que afectan o nervio periférico son múltiples e moitos deles son pouco frecuentes ao contexto perioperatorio. Na actualidade, hai poucos informes de anestesia rexional periférica en pacientes con esclerose lateral amioatrófica, dano previo por quimioterapéutica, síndrome de poliomielite post-poliomielite e Guillain-Barré sen unha exacerbación clara dos síntomas que contraindican a súa aplicación. En todas estas condicións, suxíronse as anteriores precaucións para minimizar un risco de risco potencial (19).
-
rexeitamento da técnica
O crecente uso da anestesia rexional nas últimas décadas suscitou interese polos aspectos éticos e médicos desta subespecialidade. O consentimento informado pode entenderse como un contrato bilateral entre o médico responsable dun procedemento e do paciente ou o seu gardián en certos casos (29). Esta entrega bilateral de información require entre outros, a aceptación polo paciente e os beneficios e os riscos potenciais das técnicas propostas para cada caso. As discusións do consentimento informado sobre estes procedementos técnicos son necesarios para a protección da autonomía do paciente e do crecente interese por este tema ao longo dos anos, centrábase no fortalecemento da relación médica do paciente que protexe e apoiaba este principio ético (30). Está lonxe da intención desta revisión para profundar no ámbito do consentimento informado na anestesia rexional.Non obstante, é importante resaltar que a carta de dereitos e deberes do paciente actualmente en vigor no noso sistema de saúde permite que o paciente acepte ou rexeite calquera tratamento en calquera momento. Máis importante, debido ás limitacións dun ambiente operativo Peri presionado polo tempo, eo feito de que a reunión entre o anestesiólogo eo paciente ocorre nalgúns casos só breves momentos antes do procedemento planificado, presenta un enorme desafío para lograr unha discusión de consentimento ben informado entre o especialista eo paciente, o que permite que este último acepte ou rexeite unha técnica rexional de forma adecuada.
-
anestesia rexional en pacientes baixo sedación profunda ou anestesia xeral
Durante o desenvolvemento da anestesia rexional como unha técnica importante para coidar dos pacientes no período operativo Peri, é razoable propoñer que foi erixido como seguro e efectivo Técnica feita en anestesiólogos adestrados. Na práctica clínica, é cada vez máis común recibir por pacientes, esixencias relacionadas co confort e confort durante o desenvolvemento da súa cirurxía, incluíndo o desempeño dun bloque de nervio periférico antes de sufrir a intervención quirúrgica; Polo que non é raro recibir solicitudes que implican “non sentir nin escoitar nada” por fobia ou confort simple. Isto suscita o problema de se é seguro levar a cabo un bloque de nervio periférico baixo a sedación profunda ou a anestesia xeral. Históricamente, el podería considerarse case unha contraindicación formal que realizaba un paciente completamente anestesiado (31) enviando ao paciente a unha situación de desconfianza que podería poñer a verificación da experiencia final do paciente durante a nosa intervención, aumentando significativamente o seu operativo de ansiedade peri.
Durante décadas, pensouse que o contacto nervioso de agulla produciu inmediatamente a dor; baixo o principio clásico da anestesia rexional que “sen parestesia non hai anestesia”, mantívose na ideoloxía colectiva como a evocación de pratos e En consecuencia, a dor, constitúen un monitor inequívoco dunha aproximación perigosa entre a agulla e o nervio ou peor incluíndo unha inxección intranur Non notar, indistintamente da técnica de neurolocación utilizada. Non obstante, numerosos estudos cuestionaron este principio, xa que o dano neurolóxico transitorio ou permanente foi documentado en pacientes espertos, que non evocaban dor mentres se realizou o procedemento e só un terzo dos pacientes evocaba calquera resposta despois do contacto directo da agulla co Nerve (32) que permite deducir a priori que o paciente é unha monitorización de baixo rendemento para as complicacións neurolóxicas durante un bloque de nervio periférico. É razoable considerar se a integración das novas tecnoloxías, xa que os ultrasóns de alta resolución permítennos recoñecer e delimitar as estruturas (33) e, así, avanzar de forma máis segura a nosa agulla respectado os límites anatómicos do nervio periférico.
Aínda que a literatura non está suficientemente clara respecto diso, é probable que a gran maioría dos bloques nerviosos periféricos se realicen en pacientes completamente espertos ou baixo sedación lixeira. The Assra mantén as súas recomendacións preparadas en 2015 e 2018 (7.26) onde recomenda que os bloques nerviosos periféricos non se realicen baixo rutina baixo a sedación profunda ou a anestesia rexional, indicando incluso nas versións anteriores, a forte suxestión para levar a cabo un O bloqueo intersecal só en pacientes espertos. Cómpre salientar que estas recomendacións xorden dun pequeno grupo de casos informados de complicacións neurolóxicas posteriores unha anestesia cun plexo braquial intersectual realizado sen ultrasóns. Por outra banda, as recomendacións técnicas de seguridade e innovación evolucionaron a partir da elaboración destas pautas clínicas. Finalmente, é inevitable sen mencionar ao discutir este punto, as poucas aprehensións que existen no momento de realizar un bloque de nervio periférico na poboación pediátrica, onde se realiza inevitablemente baixo a sedación profunda ou a anestesia xeral coa premisa de confort do paciente Colaboración pediátrica e escasa á técnica que pode ser unha perforación non sedada ou anestesiada. Nesta situación, estamos prácticamente enfrontados cos mesmos riscos teóricos e estruturas anatómicas potencialmente susceptibles que na poboación adulta. É razoable preguntar entón, que un bloqueo nervioso periférico por un especialista adestrado e coas condicións técnicas e tecnolóxicas adecuadas, pode realizarse baixo anestesia xeral ou a sedación profunda que sempre impide a prestación sobre o risco potencial de danos neurolóxicos nun paciente que así que desexo (34,35,36).
-
anestesia rexional en ambientes inseguros
A anestesioloxía nos últimos anos posicionouse como unha das principais especialidades no que respecta á seguridade do paciente, converténdose nun modelo para outro tipo de disciplinas da área de medicina. Desde 2000, recoñécense os esforzos e as estratexias abordadas por anestesiólogos para reducir os riscos relacionados cos factores humanos e sistémicos durante a práctica anestésica. Todo isto para lograr nas organizacións sanitarias unha práctica de asistencia segura e institucionalizar ao mesmo tempo a seguridade do paciente como un tema de preocupación profesional (37). Neste sentido, a práctica da anestesia rexional periférica non foi excluída. Coa implementación das listas de verificación no campo quirúrgico, promovida desde 2009 pola Organización Mundial da Saúde, a redución de incidentes cirúrxicos de orixe foi alcanzada nos últimos anos, como a cirurxía no lugar equivocado. En 2011, o Servizo Nacional de Saúde (SNS) do, presentou unha iniciativa de seguridade nacional paciente chama “PARE ANTES DE BLOQUE”, que ten como obxectivo reducir a incidencia de bloqueo desapercibida no lado incorrecto durante a anestesia rexional. Os avisos que impulsou son campaña baséase principalmente nas posibles consecuencias dos bloqueos periféricos, incluíndo complicacións de bloqueo innecesario, como lesións nerviosas e toxicidade anestésica local. No peor dos casos, este erro pode levar ao equipo a continuar a cirurxía no lugar equivocado (38). Pola magnitude e prexudicar o potencial, o NHS incluíu en 2015 ás localizacións periféricas dun sitio incorrecto como “nunca eventos”, é dicir, incidentes que nunca deberían ocorrer dentro da práctica sanitaria (39).
Aínda que aínda hai Non hai claridade sobre o impacto real que tiveron estas iniciativas sobre a incidencia de bloques de sitios incorrectos, principal Entice pola variabilidade na súa solicitude (40), se hai un consenso que unha pausa e verificación debe ser detida antes de calquera procedemento anestésico rexional periférico, sempre verificando as condicións de seguridade óptimas para o paciente antes e durante o bloque de nervio periférico. Hai certa certeza que a prevención destes eventos debe ser dada nun contexto organizativo que garanta a seguridade a través de protocolos e directrices que orienten a práctica do anestesiólogo apoiado polos líderes de cada institución e realizados por todos os membros do equipo (41) e Falta de condicións de seguridade ao proceder con anestesia rexional periférica, pode representar o anestesiólogo a posibilidade de diferir un bloque de nervio periférico nun ambiente non garantido.
-
Conclusións
A práctica da anestesia rexional periférica como procedemento seguro e coa menor incidencia de fallos, erros e consecuencias, está determinado por varios factores onde os aspectos relacionados coas características dos pacientes, o operador, do medio ambiente ou ambiente onde se desenvolve, ás tecnoloxías e implementos técnicos dispoñibles e a cultura sistémica da organización ou servizo que implementa isto práctica. A decisión de executar esta técnica debe ir acompañada da avaliación obxectiva polo profesional de cada un destes aspectos, co obxectivo de determinar se a súa realización ocorre no contexto máis seguro e óptimo para o paciente.
Referencias
1. KOPP, S.L. e Horlocker, T.T. Anestesia rexional na cirurxía de estar e curta duración. Anestesia. 2010; 65: 84-96. https://doi.org/
10.1111 / j.1365-2044.2009.06204.x
2. Brull, R., McCartney, C. J. L., Chan, V. W. S., el-beheiry, H. (2007). Complicacións neurolóxicas Despois da anestesia rexional: estimacións contemporáneas de risco. Anestesia e analxésia. 2007; 104 (4), 965-974. https://doi.org/ 10.1213 / 01.an.0000258740.17193.c
3. Kaushal M, Rubin Re, Kaye Ad, Gritsenko K. Anestesia anticoagulación e neuraxial / periférica. Anestesiol Clin. 2017; 35 (2): E21-39. http://dx.doi.org/10.1016/j.anclin.2017.01.002
4. Vandermeulen E. anestesia rexional e anticoagulación. Mellor Pract Rin Clin Anaestesiol. 2010; 24 (1): 121-31. http://dx.doi.org/10.1016/j.bpa.2009.09.004
5. Carles M, Beloeil H, Bloc S, Nuette-Gaulain K, Aveline C, Cabaton J, et al. Anestesis locoregionale périerveuse. Anesthese & réanimation. 2017; 3 (2): 198-206. http://dx.doi.org/10.1016/j.anrea.2017.01.002
6. Gogarten W, Vandermeulen E, Van Aken H, Kozek S, Llau J V., Samama cm. Anestesia rexional e axentes antitrombóticos: Recomendacións da Sociedade Europea de Anestesioloxía. EUR j anaestesiol. 2010; 27 (12): 999-1015. http://dx.doi.org/10.1097/EJA.0b013e32833f6f6f.
7.Horlocker TT, Vandermeuelen E, Kopp SL, GoGarten W, Leffert LR, Benzón HT. Anestesia rexional na recepción paciente antitrombótica ou Terapia Trombolítica: American anestesia rexional e Directrices Medicina baseada en evidencias dor (Fourth Edition). Vol. 43, anestesia rexional e medicina da dor. 2018. 263-309 p. http://dx.doi.org/10.1097/AAP.0000000000000763.
8. GODIER A, Fontana P, Motte S, Steib A, Bonhomme F, Schlumberger S, et al. Xestión da terapia antiplatelética en pacientes sometidos a procedementos invasivos electivos. Propostas do Grupo de Traballo Francés sobre Haemostasis perioperatoria (GIHP) eo grupo de estudo francés sobre trombosis e haemostasis (GFHT). ANAESTH CRIT CARE DOLOR MED. 2018; 37 (4): 379-89. http://dx.doi.org/ 10.1016 / j.accpm.2017.12.012
9. Tsui Bch, Kirkham K, Kwofie Mk, Tran DQ, Wong P, Chin KJ, et al. Práctica Asesoramento sobre os riscos de sangrado para o nervio periférico e bloqueo de avión interfescas: revisión de probas e consenso experto. Pode j anesth 2019; 66 (11): 1356-84. https://doi.org/ 10.1007 / s12630-019-01466-w
10. Vela Vásquez RS, Peláez Romero R. Aspirina e hematoma espinal despois da anestesia neuraxial: mito ou realidade? Br J Anaesth. 2015; 115 (5): 688-98. http://dx.doi.org/ 10.1093 / bja / aev348
11. Volk T, Kubulus C. Novos anticoagulantes orais e anestesia rexional neuraxial. Curr opin anestesiol. 2015; 28 (5): 605-9. http://dx.doi.org/ 10.1097 / aco.000000000000000234
12. Benzón HT, Avram MJ, Verde D, Bonow Ro. Novos anticoagulantes orais e anestesia rexional. Bry anaesth 2013; 111 (suppl.1): i96-113. http://dx.doi.org/ 10.1093 / BJA / AET401
13. Hewson DW, Bedforth Nm, Hardman JG. Lesións nerviosas periféricas derivadas da práctica de anestesia. Anestesia. 2018; 73: 51-60. http://dx.doi.org/ 10.1111 / anae.14140
14. Franco CD, SALA-BLANCH X. Anatomía funcional do nervio e colocación óptima da agulla para exitosos bloques nerviosos (e) seguros. Curr opin anestesiol. 2019; 32 (5): 638-42. http://dx.doi.org/ 10.1097 / aco.0000000000000776
15. LIGUORI GA. Complicacións de anestesia rexional: lesións nerviosas e bloqueo neural periférico. J neurosurg anestesiol. 2004; 16 (1): 84-6. http://dx.doi.org/ 10.1097 / 00008506-200401000-00018
16. SONDEKOPPAM R V., TSUI BCH. Factores asociados ao risco de complicacións neurolóxicas despois dos bloques nerviosos periféricos: unha revisión sistemática. Anesth Analg. 2017; 124 (2): 645-60. http://dx.doi.org/ 10.1213 / ane.0000000000001804
17. Lam KK, Soneji n, Katzberg H, Xu L, Chin KJ, Prasad A, et al. Incidencia e etioloxía dos síntomas neurolóxicos postoperatorios despois do bloque de nervio periférico: un estudo de cohorte retrospectivo. Reg Anesth Pain Med. 2020; 45 (7): 495-504. http://dx.doi.org/ 10.1136 / RAPM-2020-101407
18. Chui J, Murkin JM, Posner KL, Domino KB. Lesión do nervio periférico periférico tras a anestesia xeral: unha revisión sistemática cualitativa. Anesth Analg. 2018; 127 (1): 134-43. http://dx.doi.org/ 10.1213 / ane.000000000000003420
19. KOPP SL, Jacob AK, Hebl Jr. Anestesia rexional en pacientes con enfermidade neurolóxica preexistente. Reg Anesth Pain Med. 2015; 40 (5): 467-78. http://dx.doi.org/ 10.1097 / aap.0000000000000179
20. Watson JC, Hunt MA. Avaliación neurolóxica e xestión de lesións nerviosas perioperativas. Reg Anesth Pain Med. 2015; 40 (5): 491-501. http://dx.doi.org/ 10.1097 / aap.0000000000000185
21. Dez hoops w, looije m, lirk P. anestesia rexional en neuropatía periférica diabética. Curr opin anestesiol. 2017; 30 (5): 627-31. http://dx.doi.org/ 10.1097 / aco.000000000000000506
22. McSwain Jr, Doty JW, Wilson Sh. Anestesia rexional en pacientes con enfermidade neurolóxica preexistente. Curr opin anestesiol. 2014; 27 (5): 538-43. http://dx.doi.org/ 10.1097 / aco.000000000000000107
23. Rigaud M, Filip P, Lirk P, Fuchs A, Gemas G, Hogan Q. Orientación de inserción de agulla de bloque por estimulación do nervio eléctrico: un estudo piloto da distribución resultante de solución inxectada en cans. Anestesioloxía. 2008 SEP; 109 (3): 473-8. http://dx.doi.org/ 10.1097 / aln.0b013e318182af0b.
24. Bigeleisen pe, moayeri n, gro gj. Limitacións de estimulación intrangeatura extranacional versus durante o bloque supraclavicular guiado por ultrasóns. Anestesioloxía. 2009 xuño; 110 (6): 1235-43. http://dx.doi.org/ 10.1097 / aln.0b013e3181A59891
25. Keyl C, T, Albiez G, Schmack A, Wiesenack C. Aumento do limiar de estimulación do nervio eléctrico do nervio ciático en pacientes con Gangrene de pé diabético: un estudo de cohorte paralelo prospectivo. EUR j anaestesiol. 2013 de xullo de 30 (7): 435-40.
http://dx.doi.org/ 10.1097 / eja.0b013e328360bd85
26. Neal JM, Barrington MJ, Brull R, Hadzic A, Hebl Jr, Horlocker TT, et al. O segundo Assra Practice Advisory sobre complicacións neurolóxicas asociado á anestesia rexional e medicina da dor: Resumo executivo 2015. Reg Anesth Pain Med. 2015; 40 (5): 401-30.http://dx.doi.org/ 10.1097 / aap.0000000000000286
27. Koff MD, Cohen JA, McIntyre JJ, CR CF, sitios BD. Plegopatía braquial severa despois dun bloqueo nervioso guiado por ultrasóns para a artroplastia total do ombreiro nun paciente con esclerose múltiple. Anestesioloxía. 2008 FEB; 108 (2): 325-8. http://dx.doi.org/ 10.1097 / 01.Anes.0000299833.73804.cd
28. Finucane BT, Terblanche OC. Duración prolongada de anestesia nun paciente con esclerose múltiple seguinte ao bloque parávertebral. Pode j anaesth. 2005 de maio; 52 (5): 493-7. http://dx.doi.org/ 10.1007 / bf03016529.
29. Bertini L, Savoia G, de Nicola a, Ivani G, Gravino E, Albani A, Alemanno F, Barbati A, Borghi B, Borrometi F, Casati A, Celleno D, Ciaschi A, Corcione A, De Negri P, Di Benedetto P , Evangelista M, Fanelli G, Grossi P, Loreto M, Margaria E, Mastronardi P, Mattia C, Nicosia F, Nolli M, Rutili A, Santangelo e, Sucre J, Tagariello V, Varrasi G, Paoletti F, Tufano R; Siaarti. Directrices de Siaarti para a seguridade en anestesia locoregional. Minerva Anestesiol. 2006 SEP; 72 (9): 689-722.
30. Tierney S, Perlas A. Consentimento informado para a anestesia rexional. Curr opin anestesiol. 2018; 31 (5): 614-21. http://dx.doi.org/ 0.1097 / ACO.0000000000000635
31. Benumof j; Perda permanente da función da medula espiñal cervical asociada ao bloque interscaleno realizado baixo anestesia xeral. Anestesioloxía 2000; 93 (6): 1541-1544.
32. Perlas A, Niazi A, McCartney C, Chan V, Xu D, Abbas S. A sensibilidade da resposta a motor á estimulación nerviosa e á parestesia para a localización do nervio tal como avalía por ultrasóns. Reg Anesth Pain Med. 2006 setembro-outubro; 31 (5): 445-50. http://dx.doi.org/ 10.1016 / j.rapm.2006.05.017
33. Varela V, Ruíz C, Pomés J, Pomés I, Montecinos S, Sala-Blanch X. Utilidade de ultrasóns de alta resolución para pequenos bloques nerviosos: visualización de nervios cutáneos brachiales intercosetobrachiales e mediales na área axilar. Reg Anesth Pain Med. 2019 26 de agosto: RAPM-2019-100689. http://dx.doi.org/ 10.1136 / RAPM-2019-100689.
34. MARHOFER P. bloques rexionais realizados durante a anestesia xeral ou a sedación profunda: mitos e feitos. Curr opin anestesiol. 2017; 30 (5): 621-6. http://dx.doi.org/ 10.1097 / aco.000000000000000504
35. Helander EM, Kaye AJ, Eng Señor, Emelife Pi, Motejunas MW, Bonneval La, et al. Bloques nerviosos rexionais: mellores estratexias de práctica para a redución de complicacións e revisión integral. Curr Pain Headache Rep. 2019; 23 (6). http://dx.doi.org/ 10.1007 / s11916-019-0782-0
36. Barrington MJ, UDA Y. Ultrasound cumpriu a promesa de seguridade na anestesia rexional? Curr opin anestesiol. 2018; 31 (5): 649-55. http://dx.doi.org/ 10.1097 / aco.000000000000000638
37. GABA DM. A anestesioloxía como modelo para a seguridade do paciente no coidado da saúde. BMJ. 2000 de marzo de 18; 320 (7237): 785-8. http://dx.doi.org/ 10.1136 / bmj.320.7237.785
38. Mellin-Olsen J, Staender S, Whitaker DK, Smith AF. A Declaración de Helsinki sobre a seguridade do paciente en anestesioloxía. EUR j anaestesiol. 2010 JULL; 27 (7): 592-7 https://doi.org/ 10.1097 / eja.0b013e32833b1adf
39. Barrington MJ, UDA Y, PATTULLO SJ, sitios BD. Anestesia rexional incorrecta: Revisión e recomendacións para a prevención? Curr opin anestesiol. 2015 DEC; 28 (6): 670-84 http://dx.doi.org/ 10.1097 / aco.000000000000000258
40. Neal JM. Anestesia rexional guiada por ultrasóns e seguridade do paciente: actualización dunha análise baseada en evidencias. Reg Anesth Pain Med. 2016; 41 (2): 195-204.
http://dx.doi.org/ 10.1097 / aap.0000000000000295
41. Deutsch é, Yonash Ra, Martin de, Atkins JH, Arnold T V., Hunt CM. Bloques nerviosos do sitio incorrecto: unha revisión de literatura sistemática para guiar os principios de prevención. J clin anesth. 2018; 46: 101-11. https://dx.doi.org/10.1016/j.jclinane.2017.12.008
 Republicish.
Republicish.