Introduction
L’implant prothèse pénienne doit être considéré que comme le dernier recours pour les patients traiter avec réfractaire dysfonction érectile au traitement pharmacologique. En dépit des coûts qu’ils se conduisent et leur caractère invasif, ils sont associés à un taux élevé de satisfaction du patient, ils doivent donc être considérés comme la troisième ligne de traitement de dysfunction1 érectile.
Il existe essentiellement deux types des prothèses pénètrices: les prothèses malléables ou semi-rigides et les prothèses hydrauliques de deux ou trois composantes. Les dispositifs malléables ont un index de défaillance mécanique faible, bien que, avec eux, la longueur et l’épaisseur du pénis ne changent pas dans les phases de la tumescence et de la détecession. D’autre part, les dispositifs gonflables sont basés sur des principes hydrauliques, ce qui permet au patient d’activer et inactivent l’appareil pour reproduire le phases2.3 d’érection.
Au cours des dernières décennies, différentes améliorations ont été développées dans le La technologie des dispositifs hydrauliques qui ont considérablement réduit les probabilités de ré-intervention par défaillance mécanique des composants. Les données actuellement disponibles indiquent que la réussite chirurgicale qui est réalisée avec des gammes de prothèse pertrial hydrauliques entre 95% et 97%, tandis que la satisfaction à long terme du patient est supérieure à 80% 4, 5.
Dans cet article, nous décrivons les complications les plus fréquentes de la chirurgie de l’implant de prothèse pénienne mettant l’accent sur sa gestion pratique. Nous avons divisé des complications en intraopératoires et postopératoires.
Complications peropératoires Emploi des corps caverneux en dilatation
La perforation crurale de l’extrémité proximale du corps caverneux pendant la dilatation se produit relativement fréquemment. Il arrive fondamentalement chez les patients atteints de la fibrose des corps caverneux, en particulier dans la région chard d’eux. La cause la plus fréquente de la fibrose des corps caverneux est présentée chez les patients dans lesquels une prothèse a été éliminée par une infection. Aussi les patients atteints de priapisme, l’ insuffisance vasculaire ou la maladie de Peyronie peut avoir proximale fibrotique caverneux bodies6.
Généralement, le chirurgien se trouve avec un « septum de tissu cicatriciel » immédiatement au- dessus de la tubérosité ischiatique chez ces patients. Si le passage de dilatateurs petits et pointus est tenté (par exemple, Hegar # 8), la fibrose peut être traversé brusquement et l’impulsion du dilatateur continuera et percer la tunique albugine. En fait, dans ces situations, le chirurgien ouvre essentiellement le tunnel dans les tissus cicatriciels et le forage est très fréquent, il convient donc de prendre en charge dans ces cas. Un taux de forage pouvant atteindre 50% a été rapporté dans ces cas difficiles. Les forages de réparation officiellement ont une grande difficulté. En principe, le patient doit être retiré de la position couchée et repositionné à la position de la lithotomie. Une incision périnéale doit être faite, localiser le forage et la réparer. Il est souvent difficile de fermer la perforation, car il n’existe pas de bon tissu solide adjacent pour faciliter la fermeture. En raison de la difficulté de fermer le défaut principalement, les méthodes ont été adoptées pour maintenir la base du cylindre sur le forage et lui permettre de guérir, en fait, laissant le patient de guérir la perforation sans intervention du médecin. Toutes les réparations ont en commun de placer une longueur de cylindre égale au côté non-percé et de stabiliser en quelque sorte le cylindre de telle sorte que la base ne migre pas vers le perforation7.
peropératoire les dilatateurs sont asymétriques (Fig. 1) .

Dans le cas de forage caverneux, la perception visuelle des dilatateurs est asymétrique.
Quand on ne détecte pas le forage peropératoire, ce est observée dans la période post – opératoire, est un cylindre court et un hématome dans la zone périnéale (Fig. 2).
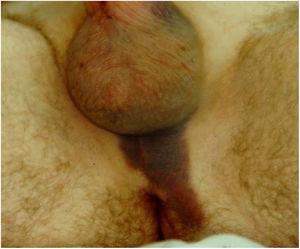
Lorsque la perforation est détectée dans la période postopératoire immédiate, un cylindre court et un hématome dans la zone périnéale sont observées.
Par le passé, les auteurs ont suggéré que ces perforations sont fixées par à placer une chaussette (manche) en matière synthétique (Goretex, Dacron, etc.) autour de la base du cylindre et la couture de cette chaussette à la paroi du corps. Plusieurs études ont montré que l’ajout de matériel greffé à toute procédure d’implant augmente le risque d’infection à 30% 8. La raison en est que nous avons un matériau / greffe synthétique qui entoure un matériau synthétique, l’implant. Si les bactéries sont interposés entre les matériaux, il n’y a aucun moyen pour le corps ou des antibiotiques pour éliminer contamination9.
La stabilisation du cylindre est facile dans un implant malléable. Il n’y a pas de danger de forage de la prothèse et peut être stabilisé avec une suture non absorbable à la tunique adjacente à la corpfectomie. Il est suturé à travers la paroi du corps, puis à travers le corps du cylindre malléable et à nouveau à travers la corpfectomie. Enfin, la suture est annotée après avoir assuré que la prothèse est bien assise en dessous du glans10.
La stabilisation du cylindre est également simple avec des prothèses hydrauliques si l’un des corps caverneux a été percé. Étant donné que la taille du cylindre doit être égale des deux côtés, la mesure du côté non foré est utilisée. Une fois que le cylindre est placé sous le gland, il stabilise le même passage d’un fil de suture non absorbable à travers la paroi de corps adjacente à la corpsectomy et ensuite à travers la chaussure Goretex du cylindre. Une autre méthode de stabilisation consiste à placer une suture non absorbable au-dessus et au-dessous du tube d’entrée. Les sutures au-dessus et au-dessous du tube d’entrée provoquent le tube d’entrée agissant comme une ancre et évitent la base de migrer vers le perçage. Un autre technique11 populaire consiste à utiliser l’extension proximale pour servir un porte-cylindre.
Description de l’utilisation du dispositif d’extension proximale pour réparer une perforation11 crural (tableau 1).
description de l’utilisation du dispositif d’ extension proximale pour réparer une perforation chrural
• Sélectionner et cylindre RTE de la même longueur que sur la non perforée.
• Utilisez une suture non résorbable: de l’extérieur de la corpfectomie dans.
• Passez la suture à travers la base du RTE.
• Passez la suture à travers la corpfectomie sortant du corps caverneux.
• Placez le cylindre à l’aide de l’insert Furlow.
• Fermez la corpfectomie en utilisant des points de traction.
• Gonflez la prothèse et ajustez-la bien en dessous du gland.
• Enfin, nouez la suture du RTE en tractant les filets conducteurs.
Il peut également être une perforation distale mais cela , il est beaucoup moins fréquente. La perforation distale la plus fréquente consiste à traverser l’urètre et sera traitée dans la section de forage urétral. Dans les cas où il existe une fibrose distale et l’extrémité distale du corps caverneux a été affaiblie, qui est, dans le cas de priapisme où une dérivation distale a été fait, le perçage de l’extrémité distale de l’ un des corps caverneux peut se produire. Dans ces cas, le cylindre serait très superficiel au sein du gland en exécutant le risque d’érosion ultérieure (Figs 3 et 4). Dans ces cas, l’extrémité distale du corps caverneux doit être disséqué et de préférence suturer sans l’utilisation de matériel hétérologue, car elle favorise l’infection comme nous l’avons dit plus ci-dessus8.
Dans les cas où il y a une fibrose distale et l’extrémité distale des corps caverneux a été affaibli, le cylindre serait très superficielle dans les glans courir le risque d’une érosion plus tard.
(0.13mb).
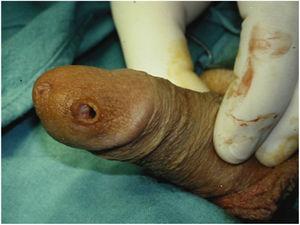
Aspect physique de l’extrusion de la prothèse.
Le raccord de cylindres (croisement)
peut survenir pendant le passage distal du furlovie ou dans l’emplacement proximal des cylindres12,13. Il n’est pas courant que le croisement des cylindres se produise à la suite d’une migration.Le septum des corps caverneux est exploité. Si le chirurgien n’est pas prudent pendant l’insertion des cylindres, il peut traverser la fenêtre et se terminer du mauvais côté. Parfois, il est difficile de comprendre ce qui s’est passé, car l’aiguille furlovie est sortie de la bonne glande. Ce qui se passe, c’est que le placement en croix est toujours une manœuvre aller-retour, alors que le Furlow n’offre pas de résistance, traverse l’autre fenêtre de son parcours vers la pointe du pénis14.
Normalement le placement croisé est détecté dans la période postopératoire lorsque le patient active la prothèse étant une déformation évidente (figure 5).
Normalement, le placement croisé est détecté dans la période postopératoire, à quelle heure le patient actif La prothèse. La déformation perçue est évidente.
(0.17MB).
La croisement distale se produit plus fréquemment dans l’emplacement inflamubique des cylindres. Le pénis n’est pas étiré et le rétracteur n’est pas utilisé pour maintenir le pénis allongé. Si le chirurgien n’est pas prudent, il est facile de passer le ferloir du côté opposé et de retourner du même côté avant de tirer l’aiguille à travers le gland. La traversée distale du cylindre n’est pas manifeste au moment de la chirurgie. Il est assez évident après trois mois, lors de la gonflage de la croix, il est anévriscime et l’autre côté est trop mince et le pénis est irrégulier15.
La correction distale est facile. Il n’est pas nécessaire de corriger le défaut du septum, car il a été probablement défoncé avant le placement du cylindre (tableau 2).
Étapes à la correction de la crosse des bouteilles de prothèse
– Retirez les deux cylindres.
– Placez un côté long du côté que les deux cylindres avaient occupé.
– Soulevez de l’autre côté et passez le ferlow avec le hegar dans l’endroit controlatéral.
– Retirez le Hegar et passez le ferloir sur le côté qui a à l’origine tenu à la fois les deux cylindres.
Le croisement proximal peut se produire à la suite de La rare dilatation ou dans la mise en place de la base des cylindres. Il semble plus fréquent chez les patients obèses et dans l’incision Penoschrotale que le sous-pause. Le diagnostic de passage proximal survient lorsque le chirurgien présente une difficulté extrême lors de la pose de la base du deuxième cylindre. Cela se produit parce que la première base de cylindre traverse la fenêtre de septum et occupe la base de l’autre corps caverneux (63).
La traversée proximale est facile à corriger. Il n’est pas nécessaire de réparer le septum. Il est corrigé exactement comme le croisement distal. Placer un dilatateur de Hegar dans le corps caverneux proximal du côté cross. Ensuite, dilate correctement et placez l’autre cylindre avec l’hegar occupant les corps proximaux sur le côté opposé16.
Placement du réservoir dans les zones pelviennes Cicatricial
Le placement habituel du réservoir est dans les aperçus. Si cet espace est excessivement cicatricial après les chirurgies pelviennes ou de cystectomie, le réservoir peut être situé même dans la cavité péritonéale. Les réservoirs placés à l’intérieur de la cavité péritonéale ne forment pas de capsule. La cavité intrapéritonéale empêche la transmission de la pression intra-abdominale sur le réservoir17.
avec la nouvelle prothèse, le bloc valvulaire est présent dans la pompe et dans le réservoir. Cela peut empêcher la pression abdominale de causer automatiquement la prothèse. Cela signifie que le réservoir n’a pas besoin d’un espace établi comme des modèles précédents. Les réservoirs peuvent être placés sur la paroi abdominale, avant le fascia, mais sous des couches musculaires. Le placement ectopique des réservoirs a été prouvé de manière compétitive pour la mise en place du réservoir et du régulateur de pression Sphincter Globe18.
La technique de l’emplacement ectopique du réservoir est de le placer avant le fascia transversalis et avec la dissection de Rome d’un espace sous le muscle droit qui peut contenir le réservoir complet. Ce même espace peut être créé scrotal via en déplaçant l’incision sur la zone inguinale. Le tubercule pubien est ressenti et le doigt est inséré à travers la bague inguinale. Le doigt est forcé en passant céphaliciquement par la paroi arrière du canal inguinal.Un espace avant que le fascia transversalis soit créé et après les couches musculaires de l’abdomen déplaçant le doigt de l’arrière-marche avec le bout des doigts palpant le fascia transversalis. L’un des plus grands inconvénients de l’emplacement ectopique du réservoir est la palpation du réservoir et des sujets minces, le gonflement du réservoir. Il devrait être moins visible avec les réservoirs plats. Quelle que soit la palpation, de nombreux appareils (par exemple, des stimulateurs cardiaques) sont des placements palpables et ectopiques sont préférables, à notre avis, d’effectuer une incision abdominale distincte18.
Les lésions urétrales
sont relativement fréquentes19. Il peut se produire au début de la chirurgie dans l’incision Pen-Scrotal. Le signe de ceci est de voir la sonde Foley placée pour vider la vessie tout en déchargeant les corps caverneux. Cela peut également se produire pendant la corpfectomie et la sonde Foley sera également visualisée. L’urètre est très mince à cet endroit et peut être réparé sur deux avions et procéder à la procédure. Il serait nécessaire d’assurer la réparation en vérifiant le sceau en introduisant du liquide par vitrine 20.
Il est conseillé de quitter une sonde Foley pendant trois à sept jours au lieu du retrait anticipé de la sonde après la procédure habituelle après la procédure habituelle après la procédure habituelle après la procédure habituelle .
Les dégâts urétraux de viande peuvent survenir pendant la dilatation. Une résistance pourrait être trouvée avec des ciseaux ou des dilatateurs, puis il devrait être forcé contre ladite endurance. Lorsque la résistance est surmontée soudainement, c’est lorsque la lésion urétrale se produit. Placer le sérum à travers la corrupt bulbaire, la lésion urétrale est confirmée et on observe de liquide à travers la viande de viande (figure 6).
Forage de l’urétrère distal pendant la dilatation.
La partie la plus mince de la tunique d’Albugínea est à la fin de les corps caverneux. La dissection anatomique montre que dans cette partie, il n’est composé que de deux couches contrairement au reste des corps caverneux constitués de trois. Si la blessure est dans la viande, elle ne peut pas être réparée. Le chirurgien doit réorganiser la chirurgie trois mois plus tard. Parfois, un cylindre pourrait être mis en œuvre et ne pas placer celui d’un côté blessé, mais le patient doit être également ré-programmé pour une deuxième intervention compte tenu des risques d’une deuxième procédure. Parfois, les patients sont satisfaits d’un seul cylindre. Il n’a pas besoin de réparer le méat, ne prolonge pas le temps avec la sonde; Cela pourrait provoquer une sténose aléatoire. Sans cathéter, la lésion se répare rapidement sans complications. Lorsque la deuxième procédure est effectuée deux ou trois mois plus tard, il n’y aura aucune cicatrice et la mise en œuvre ne sera pas plus compliquée, presque comme s’il n’avait pas existé de blessure à l’urètre19.
Complications Examen chirurgical postopératoire des échecs mécaniques
si Il y a un implant de dysfonctionnement que le patient sera présenté pour la correction dudit problème. C’est généralement un implant qui a bien fonctionné depuis des années. Il faut savoir comment corriger la rupture mécanique et éviter le taux d’infection historique de 10 %21.
Il est important de savoir que lorsque l’implant ne fonctionne pas sur la case du mécanisme, il est préférable de récupérer tout Les composants après avoir lavé tous les espaces et les épargnent par le nouveau revêtu d’inhibitone22). Cependant, de nombreux chirurgiens préfèrent quitter les composants fonctionnels et simplement changer celui qui est porté ou cassé. En 2005, il a été proposé de réduire le taux d’infection par examen en lavant les espaces d’implants avec une solution antiseptique23. L’idée est que l’implant cassé a été contaminé par une intervention chirurgicale d’implantation initiale avec une bactérie non active protégée par le biofilm. Laver les espaces avec une solution antiseptique et changer les composants avec inhibitone, on peut empêcher un taux d’infection à 10%.
Il existe une controverse entre les chirurgiens sur la quantité de solutions de lavage, mais tout le monde est d’accord dans le remplacement de composants stériles avec Navigation antisptique antérieure24.
Mini-sauvetage de Wilson
- –
Supprimer tous les composants si possible. Le réservoir est souvent difficile à extraire et peut augmenter la morbidité du patient. L’examen médical conseille de quitter le réservoir en l’absence d’infection. L’utilisation de l’ancien réservoir n’est pas entièrement conseillée. Nous suggérons de placer un nouveau réservoir de l’autre côté et d’informer le patient que l’ancienne composante est désactivée et que des problèmes devraient être extraits sans engagement de la nouvelle prothèse.
- –
Lavez les espaces des implants avec des solutions recommandées, une seringue remplie de chaque côté de l’implant: ½ peroxyde, ½ bêtadine, 1 g Vacomincin, 80 mg de gentamicine et 500 CC SALINO SERUM.
- –
Utilisez drainage avec aspiration (par exemple, Blake ou Jackson pratt) pour 24 pour faciliter l’évacuation de la solution de lavage.
- –
Placez la pompe plus superficielle, puisque l’inflammation scrotale par irrigation peut rendre plus difficile l’utilisation dans la période postopératoire immédiate.
dans la mini -Rescue ou par étapes ne lave que trois solutions de lavage, le champ, les gants et les instruments ne sont pas changés. En effet, le lavage vise à éliminer les bactéries protégées par les biofilms dans la plaie et les composants. Cela ne vise pas à éliminer les tissus infectés, mais empêchant une infection sévère25,26.
Le changement d’un composant au lieu de remplacer l’ensemble du composant est découragé en raison du rôle du biofilm dans la prévention des infections.
Il est important de rappeler que l’utilisation de l’électrobistudi est meilleure au lieu de ciseaux et de scalpel froid. Configurer la coagulation ou la coupe seulement. Les composants sont faciles à dissecter sans endommager la silicone par la coupe simple de chaque composant. Après avoir retiré les cylindres, il est important de localiser les bords de la Corpsectomie pour identifier l’incision. Les références peuvent être faites peu appréciées avec les solutions de lavage. Le réservoir est difficile à éliminer en particulier s’il a été placé par un chirurgien différent que l’examen, augmente la morbidité et peut provoquer des saignements pendant la révision27. La littérature médicale recommande de quitter le réservoir d’origine. L’auteur conseille d’éliminer le fluide du réservoir, étirer le tube aussi haut que possible, puis couper le tube. Nous avons la quant à placer un nouveau réservoir de l’autre Side28.
Une infection et la chirurgie de sauvetage
La prothèse est considérée comme un événement catastrophique et il est nécessaire de retirer l’appareil, même si les infections de la prothèse du pénis de la prothèse de la prothèse rarement compromis Cela peut causer une défiguration et un traumatisme psychologique. Actuellement, le taux d’infections est inférieur à 1 à 3% pour un implant chez les patients sans facteurs de risque28. Les facteurs de risque couramment cités sont le diabète sucré de 8%, des dommages médullaires de 9% et un examen chirurgical 10% 29,30. Chez les patients prenant des corticostéroïdes, il y a un risque supplémentaire (à l’exception de la transplantation rénale) ainsi que des implants compliqués nécessitent des greffes synthétiques. D’autres conditions non considérées comme des facteurs de risque sont l’obésité, le site de l’incision, la circoncision au moment de l’implant et de la pré-rayonnement31. Récemment, beaucoup d’emphase est mis sur les infections causées par des champignons signalant une augmentation de son incidence32.
La théorie actuelle est que presque toujours l’infection de la prothèse est causée par la contamination au moment de la implant. La dissémination hématogène est clairement rare. La bactérie essaie de multiplier et d’attaquer la surface de la prothèse et le patient à l’heure actuelle utilise des antibiotiques dans la période postopératoire et le mécanisme de défense du corps pour éliminer les bactéries24.
Malheureusement, les études récentes montrent que souvent près de 70% de 70%. des bactéries persistent, se multiplient et suffisamment suffisantes pour former le biofilm23. Les bactéries peuvent vivre dans un biofilm inactivé pendant des années. Vivre en symbiose avec l’invité qui ne donne pas de symptômes de son existence. Périodiquement, les bactéries peuvent être libérées du biofilm et se propager dans l’espace d’implant. Ces bactéries peuvent produire des symptômes et pourraient être éliminées par les mécanismes de défense du corps et l’administration d’antibiotiques habituels. La réserve de bactéries continue protégée dans le biofilm et c’est parce que l’administration chronique d’antibiotiques est souvent inutile33.
Le biofilm inhibe la phagocytose et fournit une barrière aux antibiotiques dans des zones où des bactéries sont présentes. Ceci est souvent visible tout en examinant une prothèse cliniquement non infectée par dysfonctionnement et fournit une cachette pour les bactéries. Il est encore inconnu que, dans l’examen prothétique d’un implant, on peut causer une infection à 10% dans les réservoirs non contaminés par des bactéries inactivées. Pour cette raison, il est conseillé de supprimer tous les composants et de laver les espaces avec des solutions antiseptiques afin de réduire le taux d’infection dans les révisions de la défaillance du mécanisme de prothèse.
infection est suspectée après l’implant dans Les patients qui présentent des douleurs chroniques après des mois de chirurgie, la présence de la fièvre, de l’érythème ou de la fixation des composants de la peau, nous font également suspecter une infection.La présence d’un drainage purulent à travers la plaie ou dans la zone de pression par les composants ou les zones d’érosion à travers la peau est l’indication de l’infection34.
L’utilisation d’antibiotiques pour essayer de nettoyer la zone d’infection, il n’est généralement pas efficace. par le phénomène du biofilm avant l’exposition. Lorsqu’une infection est suspectée, il est préférable de vérifier la plaie et de retirer tous les composants, dans la tentative de quitter le réservoir de nombreuses bactéries auraient pu migrer par le tube et provoquer des mois d’infection plus tard. La technique traditionnelle consiste à éliminer tous les composants, sutures et greffons, s’il est utilisé. Un effort particulier présente l’allongement des «bottes» des composants de l’AMS pouvant être assombris par une croissance interne. De plus, l’extension arrière si elle est laissée peut provoquer une infection persistante et nécessiterait une autre intervention. Pour une sécurité d’avoir retiré tous les composants, une résonance magnétique nucléaire (RNM) pourrait être effectuée (RNM). Le retardement de la chirurgie peut représenter un défi de guérison après le retrait de la prothèse. Cette nouvelle méthode a été appelée sauvetage et permet la préservation de l’implant évitant la rétraction et la difficulté chirurgicale dans la réintégration de la prothèse par la guérison27.
Cette procédure consiste à éliminer toutes les composants et à tous les matériaux externes, lavez la plaie avec des solutions antiseptiques et remplacer la prothèse par nouveau matériau. Cette procédure a remporté une popularité et un suivi à long terme avec un succès de 80 à 90%.
La faible virulence des miroréganismes tels que S. Epidermidis ou S. Lugdunensis provoque la plus grande infection prothétique. Ces infections sont présentées en retard dans le cours clinique, au moins six semaines et parfois des années après l’implant. Le patient n’est pas particulièrement malade. Il peut avoir des douleurs chroniques, fixant une composante à la peau, des fistules de tubes ou de cylindres. Si le scrotum n’est pas enflammé ou que les rides ne sont pas lisses, ces cas sont idéaux pour la technique de salut28.
occasionnellement, la prothèse peut être infectée très bientôt (moins de deux mois) et le patient sera symptomatique, avec Inflammation scrotale et érythème, drainage purulent, fièvre, etc. L’éthologie de ces infections constitue des microorganismes plus agressifs tels que S. Aureus, Pseudomona, E. coli ou Enterocoques. La technique de salut est moins probable dans ces patients septiques éventuellement. Ces bactéries sont capables de pénétrer de l’extérieur à l’espace d’implant. Pour cette raison, le tissu autour de la prothèse et la cavité sont infectés par la production de la cellulite et même des abcès. Dans ces circonstances utilisant la vacolvation et la gentamicine pendant 48 à 72 heures avant la chirurgie améliore les résultats du succès. De toute évidence, la présence d’abcès ou de fluctuations doit être drainée avant la technique de salut. Si le liquide peut être collecté pour la culture, cela peut déterminer un antibiotique approprié en remplaçant la thérapie empirique précédemment utilisée36.
L’avantage de la technique de sauvetage est au moins maintenir la longueur du pénis.
Une technique de retard a été préconisée, dans ce cas, la prothèse est retirée et les drains antibiotiques et les instillations sont placées pendant 72 heures. Dans le même temps, il opte pour un antibiotique plus spécifique en remplaçant l’initié empirique. Le patient est exploité après le drainage et la couverture est des antibiotiques. Cette technique différée est plus chère, avec le plus haut séjour à l’hôpital et implique deux interventions chirurgicales. En outre, l’inflammation après 72 heures est plus grande et peut causer des difficultés à la fermeture de la plaie. Initialement, des données similaires ont été signalées avec l’implant immédiat. Par la suite, les auteurs n’ont pas soutenu leur enthousiasme initial et la technique de remplacement immédiate est devenue la méthode privilégiée. Furlow et GoldasSer ont préconisé un sauvetage partiel. Si la plaie n’a pas de décharge ou de cellulite purulente, si la pompe est exposée, une nouvelle est extraite et placée sans changer le reste des composants. Cette procédure n’était pas aussi fructueuse que le remplacement de l’ensemble de la prothèse37.
Boston Scientific et Coloplast ont introduit des matériaux qui retardent l’infection34,38,39. Les premiers résultats de ces composants suggèrent des prestations dans les taux d’infection par rapport à ceux des prothèses revêtues par rapport à ceux qui ne le présentent pas. Une recommandation importante est que, dans les nouveaux matériaux de faible taux d’infection, ne permettent pas au chirurgien de réduire leur surveillance au moment de l’implant ou de l’utilisation d’antibiotiques prophylactiques.